分节段减压与椎体次全切治疗多节段颈椎病的疗效比较
蔡文涛,沈宁江,林明侠
(海南省人民医院脊柱外科,海南 海口 570311)
临床论著
分节段减压与椎体次全切治疗多节段颈椎病的疗效比较
蔡文涛,沈宁江*,林明侠
(海南省人民医院脊柱外科,海南海口570311)
目的比较分节段减压融合术与传统椎体次全切除融合术在治疗多节段脊髓型颈椎病的中远期临床疗效,并评估其相关影响因素。方法回顾性总结2006年6月至2011年6月行分节段减压融合术(A组)与前路椎体次全切除减压融合术(B组)联合髂骨取骨植骨治疗多节段颈椎病52 例。比较两组手术时间、术中出血量、住院天数;术后随访并通过影像学测量融合节段前凸角度、全颈椎生理曲度和颈椎矢状面的活动度(range of motion,ROM),同时评估植骨融合程度、融合节段高度的变化以及相邻节段退变情况;采用日本矫形外科学会(Japanese orthopaedic association,JOA)评分系统评估其神经功能恢复情况。结果术中B组的出血量明显大于A组,但手术时间少于A组,差异有统计学意义(P<0.05)。52 例患者均获得有效随访,平均随访时间为3.2年(1.2~5年)。术后6个月内JOA评分及改善率两组间无明显差异;12个月后B组明显降低。两组术后融合节段高度较术前明显增高(P<0.05),其中B组平均增加值最明显,术后12个月B组高度丢失明显。术后两组ROM都明显下降,而融合节段Cobb角及全颈椎曲度与术前比较增加明显(P<0.05)。术后两组脊髓减压程度相仿。结论分节段减压融合术与传统椎体次全切除融合术两种手术方式在治疗多节段颈椎病的早期均可获得满意的临床效果,但选择性椎体次全切除分节段减压植骨融合合并颈椎前路长节段钛板固定的手术方式中远期效果更可靠。
颈椎病;椎间盘切除术;椎体切除术;自体植骨;脊柱融合术
多节段脊髓型颈椎病是指在影像学上大于等于3个颈椎节段退变,椎体后缘的骨质增生及椎间盘变性、突出等多种病理改变,造成对颈脊髓硬膜囊前方多个水平节段的压迫,并表现相应临床症状,以脊髓型及混合型多见。对于多节段脊髓型颈椎病的手术治疗,传统的颈椎前路术式为前路椎体次全切除减压融合术(anterior cervical corpectomy with fusion,ACCF);后来许多学者进行改良,将上述手术方式与前路椎间盘切除减压融合术(anterior cervical discectomy with fusion,ACDF)相结合,进行短节段的椎体次全切除并联合其余节段的椎间盘摘除,然后分节段植骨(combination of ACDF and ACCF,ACHDF),取得了较好的临床效果。本文通过回顾性总结2006年6月至2011年6月治疗的52 例多节段颈椎病病例,比较两种手术方式在治疗多节段颈椎病的临床效果,为临床选择最佳的手术方式提供参考。
1 资料与方法
1.1 一般资料 回顾性分析2006年6月至2011年6月在我科行颈椎前路手术的连续性3节段脊髓型颈椎病患者52 例。所有患者均有6个月以上的典型脊髓型颈椎病病史并经保守治疗无效,经颈椎MRI检查仅存在来源于脊髓前方的压迫,有明确的手术指证。两组分组基本情况见表1,两组年龄差异无统计学意义(P>0.05)。

表1 两组分组基本情况比较
1.2 手术方式及分组 所有前路手术均在全麻下进行,采用右侧斜切口入路。按照手术方式分为两组。A组根据术前影像学表现,在压迫严重部位行椎体次全切除,相对严重部位则行椎间盘切除和椎体上下缘后方的潜行减压。B组为ACCF减压方式。所有病例的后纵韧带尽量切除,如果黏连硬脊膜而无法切除则行局部漂浮处理,然后根据减压后的高度在右侧髂骨取骨,适当撑开椎间隙后,将取出的骨块修剪后植入相应椎间隙间,然后椎体前方用颈前路钛板固定,植骨块用植骨螺钉固定。A组在中间保留的椎体上同时用螺钉固定。
术后常规处理:术前2 h及术后24 h内应用抗生素以预防感染。术后3~5 d内给予激素、甘露醇以减轻水肿。24~48 h后拔除引流管,拔管后颈托保护下地活动。颈部颈托固定1个月。
1.3 评估指标
1.3.1 一般指标 所有患者均进行术前评估,了解术中及术后并发症,并记录手术时间、术中出血量以及住院时间。
1.3.2 评价骨性融合 术后3 d拍摄颈部正侧位X线片。并在术后3个月、半年、每年1次行颈椎正侧位X线片及颈椎前屈后伸动力位X线片评估术后植骨融合程度及内固定情况。根据以下标准判定植骨已愈合:a)屈伸动力位X线片上融合节段无活动度;b)植骨与椎体界面变模糊,有连续骨小梁通过植骨块连接的上下骨终板;c)在螺钉周围无透光带表现,且无螺钉及钛板断裂。植骨骨性融合率=每组融合例数/每组总病例数×100%。
1.3.3 神经功能评估 分别在术前、术后3个月、6个月和12个月进行日本骨科协会(Japanese orthopaedic association,JOA)评分,评价神经功能恢复情况及改善率[1]。改善率=(术后评分-术前评分)/(17分-术前评分)×100%。
1.3.4 影像学评估指标 融合节段高度[2]=(节段前高+节段后高)/2。
以Cobb角评价融合节段曲度,以夹角测量法评价颈椎曲度,即在中立位标准的颈椎侧位片上测量C2~C7椎体下缘连接之间的夹角作为弧度值,弧度朝前记为正值,弧度朝后记为负值。
常规方法测量颈椎矢状平面内的活动度(range of motion,ROM),术后1周内及3、6、12个月以及末次随访复查颈椎正、侧位及伸屈侧位X线片。

2 结 果
2.1 两组手术结果比较 所有的患者术后均获得随访,平均随访时间为3.2年(1.2~7.5年)。两组各有1 例术后出现声音嘶哑,未经特殊处理2周后症状消失。B组有2 例术后第2天因颈部切口处出血压迫脊髓导致四肢神经症状加重,局部进行血肿清除,术后神经症状好转。B组的出血量明显大于A组,手术时间却少于A组,差异有统计学意义(P<0.05),但两组间住院时间差异无统计学意义(P>0.05)。见表2。
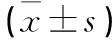
表2 两组手术结果比较
术后随访X线片提示所有病例的内固定无松动、移位或断裂。术后3个月A、B两组的融合率分别为81.5%和48.0%,差异有统计学意义。经延长制动时间后,术后6个月两组间融合率分别为93.9%和93.3%,差异无统计学意义。术后12个月,两组的植骨均已达到骨性融合,融合率为100%。
2.2 两组术后JOA评分比较 两组术后3个月JOA评分均明显改善,与术前比较差异有统计学意义(P<0.05)。术后3、6个月,两组间JOA评分及改善率无明显差异,但12个月后,B组JOA评分及改善率明显减少,与A组间差异有统计学意义(P<0.05)。两组术后ROM都明显下降,与术前比较差异有统计学意义(P<0.05),但组间差异无统计学意义(P>0.05,见表3~5)。

表3 两组术后JOA评分比较分)

表4 两组术后JOA改善率比较%)

表5 两组术后颈椎活动度比较
2.3 两组术后融合节段高度、融合节段Cobb角及全颈椎曲度比较 两组术后融合节段高度、融合节段Cobb角及全颈椎曲度较术前明显增高,组间比较差异有统计学意义,其中B组平均增加值最明显。术后3、6、12个月两组融合节段高度增加值都有所减少,术后12个月时B组融合节段高度增加值减少幅度最大,而A组保持融合节段高度较好。随访过程中两组融合节段Cobb角及全颈椎曲度都有部分丢失,但丢失幅度相仿(见表6~8)。
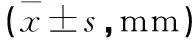
表6 两组术后融合节段高度比较
2.4 两组脊髓减压程度比较 两组患者通过颈椎MRI检查证实手术后矢状径比手术前明显增加。两组的脊髓减压程度分别为(91.8±2.5)%和(92.3±2.3)%,两组差异无统计学意义(P>0.05)。两组患者末次随访对未进行融合的邻近节段进行观察,未见退变现象,即邻椎病的发生。

表7 两组术后融合节段角度比较

表8 两组术后全颈椎增加角度比较
2.5 典型病例 a)46 岁男性患者,C3~4~C5~6椎间盘突出,脊髓受压,三节段脊髓型颈椎病。行ACHDF术予以治疗。手术前后影像学资料见图1~5。b)49 岁女性患者,C3~4~C5~6椎间盘突出,后纵韧带骨化,脊髓前方受压,三节段脊髓型颈椎病,行ACCF术予以治疗。手术前后影像学资料见图6~11。

图1 术前正侧位X线片示C3~4~C5~6椎间盘突出
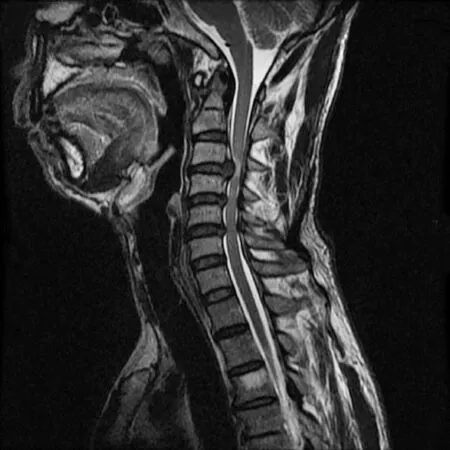
图2 术前MRI示脊髓受压,三节段脊髓型颈椎病
3 讨 论
脊髓型颈椎病的前路手术可以直接去除致压物,通过撑开植骨融合可以恢复椎体间高度,改善颈椎生理曲度,矫正颈椎后凸畸形。对于单或双节段的颈椎病,ACCF手术效果确切,往往作为首选的手术方式。但是对于大于等于3个节段的颈椎病,随着融合节段的增加,ACCF手术风险以及植骨不融合、假关节形成明显上升,并且长节段融合带来的术后相邻节段的退变问题突出[4],故其中远期疗效存在争议。
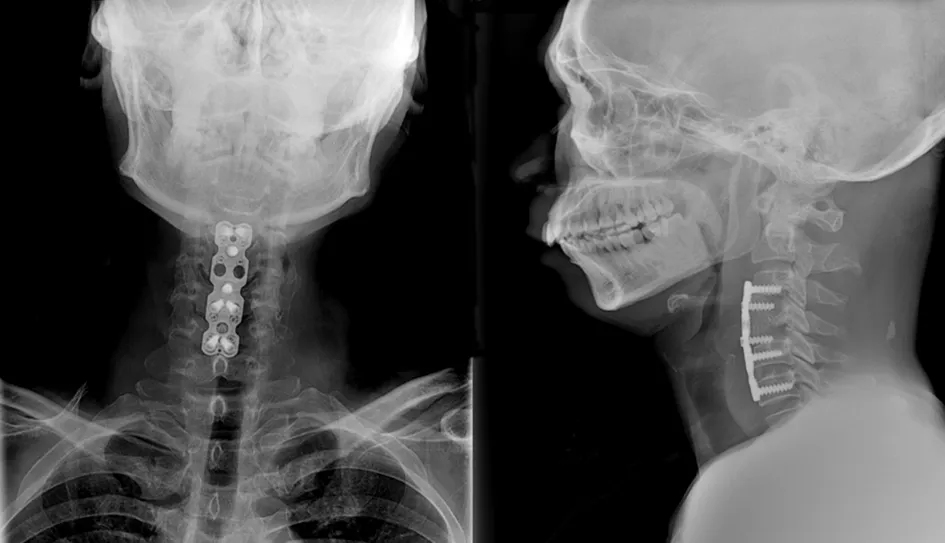
图3 行ACHDF术后即刻颈椎正侧位X线片示C4椎体次全切除、C5~6椎间盘摘除、植骨融合,前路钛板内固定

图4 术后4个月颈椎正侧位X线片示植骨部分融合,内固定位置稳定

图5 术后1年颈椎MRI示脊髓压迫已解除,可见植骨已骨性融合,内固定位置稳定

图6 术前颈椎MRI示C3~4~C5~6椎间盘突出,后纵韧带骨化,脊髓前方受压,三节段脊髓型颈椎病

图7 行ACCF术后即刻颈椎正侧位X线片,可见C4、C5椎体次全切除减压植骨、前路钛板内固定

图8 术后1年颈椎MRI示脊髓压迫 已解除,椎间植骨已融合
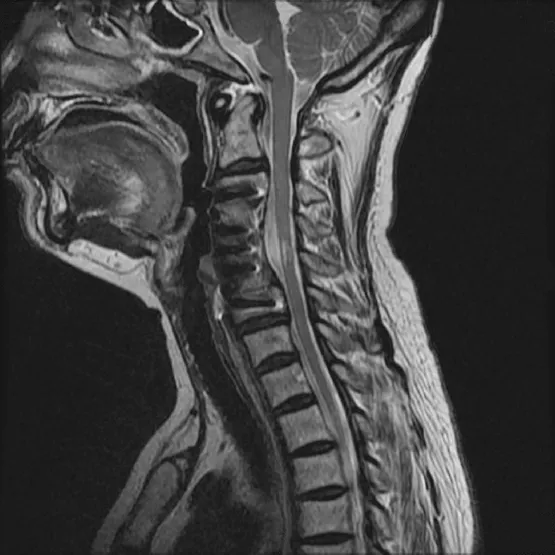
图9 术后2年3个月颈椎MRI示椎管 无狭窄,脊髓未见明显压迫

图10 术后3年9个月颈椎MRI示相邻节段椎间盘未见退行性改变

图11 术后4年颈椎正侧位X线片,可见植骨已骨性融合,内固定位置稳定
ACCF将所有节段椎体次全切除达到彻底减压的目的,术野暴露好使手术时间减少;但因切除节段多,创伤大,故术中及术后出血量较多。而改良的分节段减压术式,在椎体后缘增生及后纵韧带骨化的节段进行短节段椎体次全切除,其余椎间盘突出节段进行椎间隙切除减压,既达到彻底减压,又减少术中及术后的出血量。
单纯三节段以上的颈椎融合术的假关节形成率很高,但是结合前路钛板却显著提高了植骨融合率[5]。生物力学实验证实,前路钛板能有效地提高前路多节段融合颈椎的刚度及稳定性,融合率显著提高[6,7]。本研究所有病例全部使用长节段前路钛板固定,增加了术后稳定性,明显降低了以往多节段颈椎椎间盘突出单纯减压植骨后的植骨块移位或骨不连的发生率,术后12个月全部融合,达到了100%。本研究结果提示术后3个月B组单个长节段的植骨块植骨融合率低于A组,主要原因可能是B组植骨块较大、较长,容易导致应力集中,并且只能在头尾两端椎体上用螺钉固定钛板,在重建结构的两端产生较长的力臂,轻微的应力即可在植骨界面产生微动,导致植骨融合率下降。而A组分别在病变头端、尾端和中间保留椎体的多组螺钉固定,避免了大块植骨的应用,从而将单个长节段改为多个短节段,将两个植骨界面改为多个界面,分散了界面之间的应力,避免了应力集中[7,8];同时,应用一块跨越所有节段的长钛板结合多组固定螺钉固定,缩短了重建结构的力臂,加强钛板和颈椎之间的结合力,增加初始稳定性,减少界面之间的微动,从而大大提高早期融合率,降低内置物松动、移位的发生率[9,10]。
文献报道当椎间隙高度减少3 mm,相应的神经根管面积将减少32%~45%[11,12];另外椎间高度丢失也会导致生理曲度改变,两者之间相互影响,故术后减压融合节段高度的恢复与维持,直接关系到颈椎前路术后的疗效。本研究结果提示在恢复术后颈椎前屈曲度方面ACCF术式更好。作者认为是因为ACCF术式用长节段的撑开植骨,更容易撑开椎间隙,能够更好地恢复减压节段的颈椎曲度,而颈椎前路钛板内固定的使用可以防止术后颈椎曲度的降低,但在多个椎体切除长节段钛板固定后,钛板的力臂较长,同时尾端螺钉处于颈胸交界部位,颈椎的前凸和胸椎的后凸形成较大的角度,增加了植骨块和终板界面间的应力,使植骨块微动程度增加,导致术后植骨吸收增加,高度丢失明显;而分段减压植骨术是分段多次撑开植骨,且在进行椎间盘切除减压的间隙较小,不容易撑开,很难恢复其颈椎前屈的曲度,但其植骨块长度缩短,并且利用中间保留椎体进行螺钉固定,分散应力,增加颈椎术后的稳定性,减少植骨界面骨质吸收,减少术后植骨块的下沉,更好地保留植骨节段的高度,在维持术后高度方面比较好。
减压融合结合长节段的钛板固定,必然会导致颈椎的ROM下降,本研究也证实了这一点,尤其以术后早期为著。随着时间的推移,患者最初的不适感会明显减退直至消失。传统观点认为前路手术融合节段越多,颈椎的ROM下降越明显,术后长期更容易出现邻近节段的退变[13],但最近有研究结果却不尽相同[14]。本研究术后有6 例随访超过7年,其手术相邻节段未见明显退变。作者认为其原因可能是长节段的固定稳定,并且植骨已经融合,重建了颈椎稳定性;而且长节段颈椎病上方已经融合到C2~3,下方融合到了胸椎水平,容易发生退变的节段已经融合。
本研究结果提示,两组术后的JOA评分较术前都明显提升。术后3、6个月,两组间的JOA评分及改善率无明显差异,通过术后颈椎MRI评估可见两组脊髓减压程度相仿;但术后12个月,B组随着颈椎融合高度丢失,JOA评分及改善率明显减少,与A组间差异有统计学意义,表明手术的早期疗效与术中脊髓、神经减压程度有关,但中远期效果可能与术后颈椎的稳定性和融合高度有一定的关系,需要进一步研究证实。
综上所述,此两种手术方式治疗多节段颈椎病均可获得满意的临床效果。选择性椎体次全切除结合分节段减压植骨融合合并颈椎前路长节段钛板固定的手术方式,术中减压彻底、并发症低;保留部分节段的椎体,并在中间保留椎体上应用多组螺钉固定钛板,所以术后初始稳定性较强,避免因为跨多节段植骨内固定而导致的内置物失败;同时术后保持植骨融合节段高度以及颈椎生理性曲度较好,植骨融合率高,中远期效果更可靠。
[1] Zhu B,Xu Y,Liu X,etal.Anterior approach versus posterior approach for the treatment of multilevel cervical spondylotic myelopathy:a systemic review and meta-analysis[J].Eur Spine J,2013,22(7):1583-1593.
[2] 宋科冉,袁文,王新伟,等.椎体次全切与椎间隙减压治疗多节段颈椎病的疗效比较[J].脊柱外科杂志,2011,9(2):102-107.
[3] 张儒,赵凤东,范顺武.前路选择性椎体切除分节段减压植骨融合术治疗多节段脊髓型颈椎病[J].中华骨科杂志,2010,30(9):837-841.
[4] Cho DY,Liau WR,Lee WY,etal.Preliminary experience using a polyetheretherketone(PEEK) cage in the treatment of cervical disc disease[J].Neurosurgery,2002,51(6):1343-1349
[5] 王良意,喻关标,徐建伟.颈前路减压融合术后椎间高度四种测量方法的可靠性研究[J].脊柱外科杂志,2004,2(3):149-151.
[6] Wang JC,McDonough PW,Kanim LE,etal.Increased fusion rates with cervical plating for three-level anterior cervical discectomy and fusion[J].Spine(Phila Pa 1976),2001,26(6):643-646.
[7] Setzer M,Eleraky M,Johnson WM,etal.Biomechanical comparison of anterior cervical spine instrumentation techniques with and without supplemental posterior fusion after different corpectomy and discectomy combinations:Laboratory investigation[J].J Neurosurg Spine,2012,16(6):579-584.
[8] Ashkenazi E,Smorgick Y,Rand N,etal.Anterior decompression combined with corpectomies and discectomies in the management of multilevel cervical myelopa-thy:a hybrid decompression and fixation technique[J].J Neurosurg Spine,2005,3(3):205-209.
[9] Singh K,Vaccaro AR,Kim J,etal.Enhancement of stability following anterior cervical corpectomy:a biomechanical study[J].Spine(Phila Pa 1976),2004,29(8):845-849.
[10] Guo Q,Bi X,Ni B,etal.Outcomes of three anterior decompression and fusion techniques in the treatment of three-level cervical spondylosis[J].Eur Spine J,2011,20(9):1539-1544.
[11] Lu J,Ebraheim NA,Huntoon M,etal.Cervical intervertebral disc space narrowing and size of intervertebral foramina[J].Clin Orthop,2000(370):259-264.
[12] Rühli FJ,Henneberg M.Clinical perspectives on secular trends of intervertebral foramen diameters in an industrialized European society[J].Eur Spine J,2004,13(8):733-739.
[13] Xu BS,Zhang ZL,Le Huec,etal.Long-term follow-up results and radiographic findings of anterior surgery with Cloward trephination for cervical spondylotic myelopathy[J].J Spinal Disord Tech,2009,22(2):105-113.
[14] Gao R,Yang L,Chen H,etal.Long term results of anterior corpectomy and fusion for cervical spondylotic myelopathy[J].PLOS One,2012,7(4):e34811.
Comparison of Two Anterior Cervical Spine Decompression Combined with Autograft and Fusion for Multilevel Cervical Spondylotic Myelopathy
CAI Wen-tao,SHEN Ning-jiang,LIN Ming-xia
(Department of Spine Surgery,People′s Hospital of Hainan Province,Haikou 570311,China)
ObjectiveTo compare the clinical results and assess correlated influential factors of three anterior cervical spine decompression combined with autograft and fusion for multilevel cervical spondylotic myelopathy.MethodsFrom 2006 to 2011,fifty-two patients of multilevel cervical spondylotic myelopathy treated with anterior cervical hybrid decompression and fusion(ACHDF,combination of ACDF and ACCF,group A) and anterior cervical corpectomy with fusion(ACCF,group B) were enrolled retrospectively in this study.The clinical outcomes including blood loss,operation time,hospital stay,incremental curvature of segments,cervical spine curvature of segments,range of motion,fusion rate,incremental height of segments,and Japanese Orthopedic Association(JOA) scores were compared.ResultsCompared with group A,group B had more blood loss and shorter operation time,and the differences were statistically significant(P<0.05).All patients were followed up for 1.2~5 years,with the median of 3.2 years.After operation,the JOA improvement of group A had no significant differences with group B.12 months after operation,the JOA improvement of group B decreased obviously.The postoperative incremental height of segments,incremental curvature of segments and cervical spine curvature of segments increased obviously in every group(P<0.05).The decompression of spinal cord in group A were the same with B.ConclusionBoth of the surgical managements for multilevel cervical spondylosis by ACCF and ACHDF could acquire satisfied clinical satisfied clinical outcome.However,the middle and long term outcome of ACHDF is better than ACCF.
cervical spondylotic myelopathy;discectomy;corpectomy;autograft;spine fusion
1008-5572(2014)03-0193-06
R681.5+5
:B
2013-08-14
蔡文涛(1977- ),男,主治医师,海南省人民医院脊柱外科,570311。
*本文通讯作者:沈宁江

