益生菌制剂治疗肝硬化的meta分析*
张明明 方 田 张 静 于成功
复旦大学附属华山医院消化科1(200040) 南京市妇幼保健院产科五病区2复旦大学附属华山医院宝山分院呼吸科3 南京大学医学院附属鼓楼医院消化科4
肝硬化为临床常见慢性进行性肝病,后期以肝功能损害和门静脉高压为主要表现,常出现食管胃底静脉曲张破裂出血、肝性脑病(HE)、继发感染、脾功能亢进、腹水、癌变等并发症。研究表明肠道菌群失调,特别是益生菌数量减少,是肝硬化患者发生自发性细 菌性腹膜炎(SBP)、肠源性内毒素血症、HE等严重并发症的重要原因[1]。近年来,国内外均有开展应用益生菌制剂治疗肝硬化及其并发症的临床研究,但各研究采用的临床指标和报道的结果差异较大,尤其是在SBP的预防方面存在较大争议,目前尚缺乏相关大规模随机对照试验(RCTs)和系统综述。本研究选择关于益生菌制剂治疗肝硬化的临床RCTs进行meta分析以评价其疗效,为益生菌的临床应用提供客观依据。
资料与方法
一、资料
中文检索词:益生菌,肝硬化;英文检索词:probiotics,cirrhosis。检索数据库:PubMed,Springer Link,Wiley Online Library,MEDLINE,Web of Science,The Cochrane Library,CNKI中国期刊全文数据库,维普中文科技期刊数据库,万方学术期刊全文数据库,万方学位论文全文数据库。采用计算机检索与人工查阅相结合的方式选取2012年5月之前发表的关于益生菌制剂治疗肝硬化的临床RCTs。
二、方法
1. 纳入和排除标准:纳入标准:①公开发表的益生菌与对照制剂或安慰剂或空白对照治疗肝硬化的临床RCTs;②研究对象的诊断符合“肝硬化”,对肝硬化的病因(病毒性、酒精性、隐源性等)、阶段(代偿期、失代偿期)以及是否存在并发症(腹水、上消化道出血、HE、SBP等)不作限定,行肝硬化合并HE亚组分析时,不限定HE阶段以及是否存在其他并发症;③益生菌制剂为益生菌药物或益生菌乳制品,使用时间一周以上,对具体方案不作限定。排除标准:①文献综述;②非临床RCTs或Jadad评分≤2;③摘要等无法获取全文的文献;④重复发表的文献;⑤数据不完整的文献。
2. 资料提取和文献质量评价:使用统一表格记录基本数据,包括文献名称、作者、发表年份、样本量、治疗方案、疗程、评价指标等。文献质量的评价采用Jadad评分:①研究为随机分组;②随机方法正确;③研究为双盲;④描述盲法并指出干预与对照的不可辨别性;⑤全程随访并详细描述撤出/退出例数和理由。每点1分,总分≥3为高质量研究,≤2为低质量研究。资料提取和文献质量评价由两名研究者独立完成,意见不一时由双方协商或寻求第三方协商解决。
三、统计学分析
应用Cochrane协作网提供的RevMan 5.1软件。二分类变量采用相对危险度(RR)进行评估,对于连续变量,剂量单位相同者采用加权均数差(WMD)进行评估,剂量单位不同者采用标准化均数差(SMD)进行评估,均以95% CI表示,P<0.05为差异有统计学意义。异质性检验采用I2统计量,I2>50%为存在异质性,选用随机效应模型,反之则无异质性,选用固定效应模型。
结 果
一、入选文献
共检索得到1081篇文献,根据纳入和排除标准进行筛选,去除重复文献和初步筛选后获得119篇,阅读标题和摘要后排除63篇,初步纳入56篇,阅读全文后进一步排除31篇,最终纳入25篇[2-26]。
二、文献基本资料
25篇文献中共含27项RCTs,其中Malaguarnera等[4]和陈诗焕[26]的文献各含两项RCTs。共纳入1510例肝硬化患者,其中益生菌组772例,对照组738例,疗程7~180 d,具体文献基本资料见表1。疗效评价指标包括ALT、AST、血清白蛋白、总胆红素、血氨、数字连接试验(NCT)、外周血内毒素以及HE、SBP发生率。
三、益生菌对肝硬化的治疗作用
1. 益生菌治疗对肝硬化患者ALT的影响:9项研究报道了益生菌组和对照组ALT水平的变化,各研究ALT使用相同剂量单位(U/L),采用WMD进行评估。各研究间异质性明显(I2=80%,P<0.000 01),采用随机效应模型合并效应量。与对照组相比,益生菌制剂可显著降低肝硬化患者的ALT水平(WMD=15.08, 95% CI: 6.67~23.49,P=0.000 4)(见图1)。
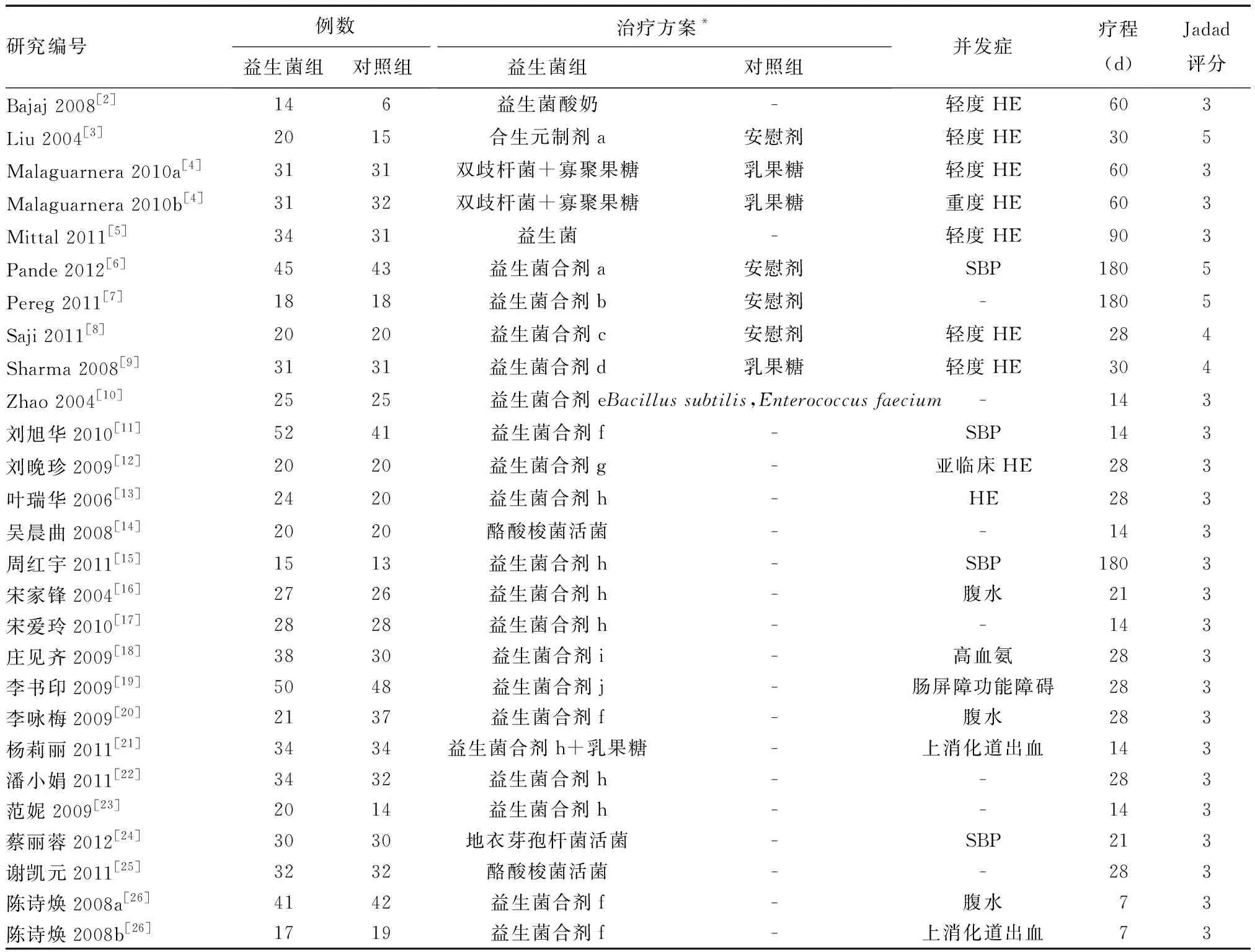
表1 文献基本资料
*仅描述益生菌制剂和相应对照,不包括合并使用的其他药物
合生元制剂a:Pediacoccuspentoseceus、Leuconostocmesenteroides、Lactobacillusparacaseisubspeciesparacasei、Lactobacillusplantarum和可发酵纤维(β-葡聚糖、菊糖、果胶、抗性淀粉);益生菌合剂a:EnterococcusfaecalisJPC、Clostridiumbutyricum、BacillusmesentericusJPC、Bacilluscoagulans;益生菌合剂b:Lactobacillusacidophilus、Lactobacillusbulgaricus、Bifidobacteriumlactis、Streptococcusthermophiles;益生菌合剂c:Lactobacillusacidophilus、Lactobacillusrhamnosus、Bifidobacteriumlongum、Sacharomycesboulardi;益生菌合剂d:Streptococcusfaecalis、Clostridiumbutyricum、Bacillusmesentricus、lacticacidbacillus;益生菌合剂e:Bifidobacterium、Lactobacillusacidophilus、Enterococcus;益生菌合剂f:长双歧杆菌、保加利亚乳杆菌、嗜热链球菌活菌;益生菌合剂g:粪肠球菌、枯草杆菌活菌;益生菌合剂h:长双歧杆菌、嗜酸乳杆菌、粪肠球菌活菌;益生菌合剂i:酪酸梭菌、双歧杆菌活菌;益生菌合剂j:婴儿双歧杆菌、嗜酸乳杆菌、粪肠球菌、蜡样芽孢杆菌活菌
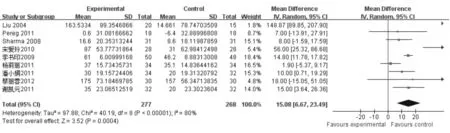
图1 益生菌治疗对肝硬化患者ALT的影响
2. 益生菌治疗对肝硬化患者AST的影响:6项研究(Pereg 2011、Sharma 2008、吴晨曲2008、杨莉丽2011、潘小娟2011、谢凯元2011)报道了益生菌组和对照组AST水平的变化,各研究AST使用相同剂量单位(U/L),采用WMD进行评估。各研究间不存在异质性(I2=33%,P=0.19),采用固定效应模型合并效应量。与对照组相比,益生菌制剂可显著降低肝硬化患者的AST水平(WMD=5.24, 95% CI: 0.75~9.73,P=0.02)。
3. 益生菌治疗对肝硬化患者血清白蛋白的影响:6项研究报道了益生菌组与对照组血清白蛋白水平的变化,各研究血清白蛋白使用相同剂量单位(g/L),采用WMD进行评估。各研究间不存在异质性(I2=0%,P=0.42),采用固定效应模型合并效应量。与对照组相比,益生菌制剂可显著升高肝硬化患者的血清白蛋白水平(WMD=0.97, 95% CI: 0.47~1.48,P=0.000 1)(见图2)。
4. 益生菌治疗对肝硬化患者总胆红素的影响:8项研究(Liu 2004、Pereg 2011、Sharma 2008、吴晨曲2008、宋爱玲2010、李书印2009、杨莉丽2011、蔡丽蓉2012)报道了益生菌组和对照组总胆红素水平的变化,各研究总胆红素水平经换算统一成相同剂量单位(μmol/L),采用WMD进行评估。各研究间不存在异质性(I2=39%,P=0.14),采用固定效应模型 合并效应量。与对照组相比,益生菌制剂不能明 显降低肝硬化患者的总胆红素水平(WMD=-0.69, 95% CI: -3.81~2.42,P=0.66)。
5. 益生菌治疗对肝硬化患者血氨的影响:9项研究报道了益生菌组和对照组血氨含量的变化。各研究血氨检测方法和剂量单位不同,采用SMD进行评估。各研究间不存在异质性(I2=0%,P=0.57),采用固定效应模型合并效应量。与对照组相比,益生菌制剂能显著降低肝硬化患者的血氨含量(SMD=0.35, 95% CI: 0.16~0.54,P=0.000 3)(见图3)。
6. 益生菌治疗对肝硬化患者NCT的影响:6项研究(Bajaj 2008、Sharma 2008、刘晚珍2009、叶瑞华2006、庄见齐2009、杨莉丽2011)报道了益生菌组和对照组NCT反应时间的变化,各研究NCT反应时间统一单位(s)后,采用WMD进行评估。各研究间异质性明显(I2=95%,P<0.000 01),采用随机效应模型合并效应量。与对照组相比,益生菌制剂能显著缩短肝硬化患者的NCT反应时间(WMD=24.03, 95% CI: 4.06~44.00,P=0.02)。
7. 益生菌治疗对肝硬化患者外周血内毒素含量的影响:9项研究报道了益生菌组和对照组外周血内毒素含量的变化,各研究内毒素检测方法和剂量单位不同,采用SMD进行评估。各研究间无异质性(I2=26%,P=0.22),采用固定效应模型合并效应量。与对照组相比,益生菌制剂能显著降低肝硬化患者的外周血内毒素含量(SMD=0.75, 95% CI: 0.55~0.96,P<0.000 01)(见图4)。

图2 益生菌治疗对肝硬化患者血清白蛋白的影响

图3 益生菌治疗对肝硬化患者血氨的影响
8. 益生菌治疗对肝硬化患者HE发生率的影响:6项研究评估了益生菌预防肝硬化患者HE发生的疗效,各研究间存在异质性(I2=65%,P=0.01),采用随机效应模型合并效应量。与对照组相比,益生菌制剂能显著降低肝硬化患者的HE发生率(RR=0.48, 95% CI: 0.26~0.89,P=0.02)(见图5)。
9. 益生菌治疗对肝硬化患者SBP发生率的影响:8项研究评估了益生菌对肝硬化伴腹膜功能下降的疗效,各研究间不存在异质性(I2=15%,P=0.31),采用固定效应模型合并效应量。与对照组相比,益生菌制剂能显著降低肝硬化患者的SBP发生率(RR=0.53, 95% CI: 0.38~0.74,P=0.000 2)(见图6)。
10. 益生菌治疗肝硬化合并HE的亚组分析
①益生菌治疗对HE患者血氨的影响:7项研究(Bajaj 2008、Malaguarnera 2010a和2010b、Mittal 2011、Sharma 2008、刘晚珍2009、叶瑞华2006)报道了益生菌组和对照组HE患者血氨含量的变化,各研究间不存在异质性(I2=7%,P=0.38),采用固定效应模型合并效应量。与对照组相比,益生菌制剂可显著降低HE患者的血氨含量(SMD=0.37, 95% CI: 0.16~0.58,P=0.000 6)。
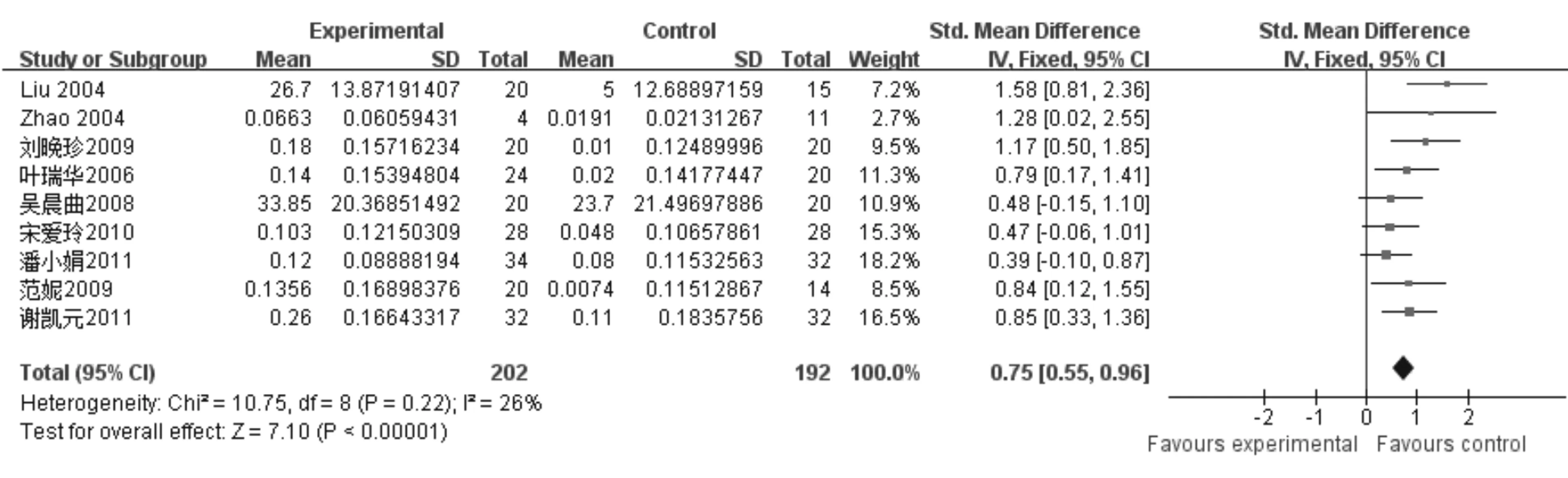
图4 益生菌治疗对肝硬化患者外周血内毒素含量的影响
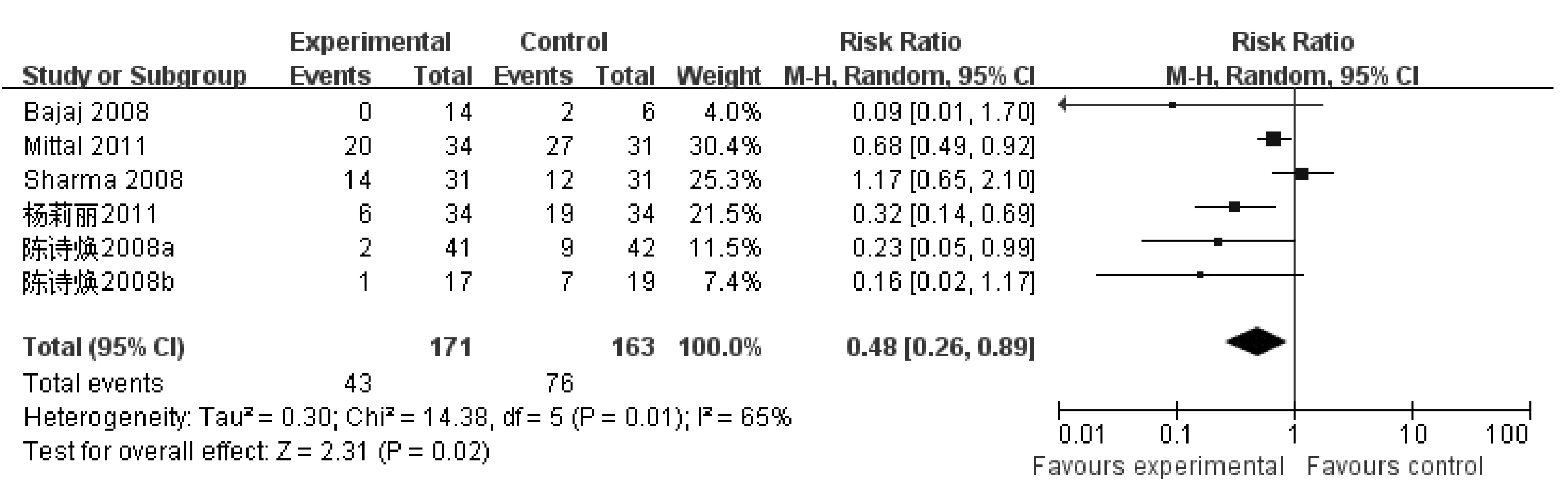
图5 益生菌治疗对肝硬化患者HE发生率的影响
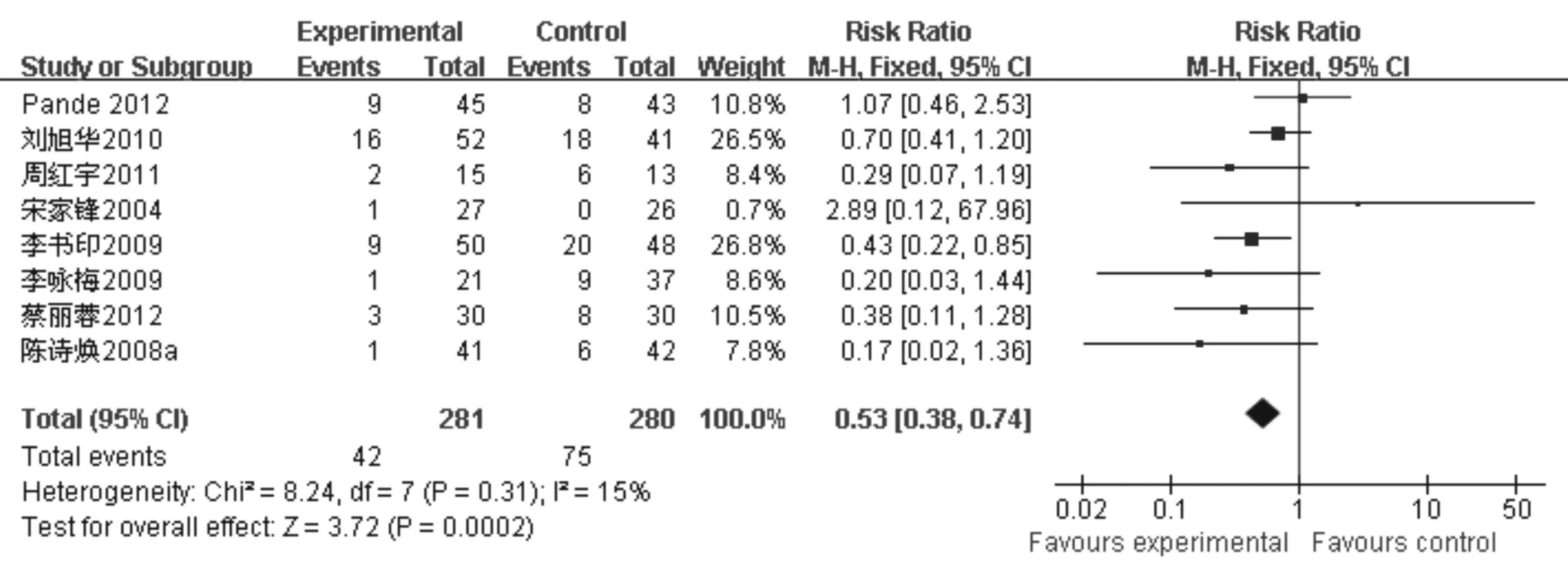
图6 益生菌治疗对肝硬化患者SBP发生率的影响
②益生菌治疗对HE患者外周血内毒素含量的影响:3项研究(Liu 2004、刘晚珍2009、叶瑞华2006)报道了益生菌组和对照组HE患者外周血内毒素含量的变化,各研究间无异质性(I2=19%,P=0.29),采用固定效应模型合并效应量。与对照组相比,益生菌制剂能显著降低HE患者的外周血内毒素含量(SMD=1.13, 95% CI: 0.73~1.52,P<0.000 01)。
四、发表偏倚
益生菌治疗对肝硬化患者ALT、NCT反应时间和HE发生率影响的meta分析漏斗图分布对称性不佳,表明存在发表偏倚;其余meta分析漏斗图对称性均较好,表明无明显发表偏倚。
讨 论
肝硬化为常见慢性消化系统疾病,作为肝硬化的严重并发症,HE和SBP常导致患者生活质量下降、劳动能力丧失甚至危及生命。在肝硬化病程的演进过程中,肠道屏障受损是一个极为重要的环节。完整的肠道屏障包括肠上皮细胞组成的黏膜屏障、免疫细胞及其产物组成的免疫屏障以及各种消化液和肠道菌群组成的生物屏障。肝硬化时,门静脉高压、肝功能损害、肠-肝轴破坏、一氧化氮生成过多等机制均可作用于肠道屏障,导致肠蠕动减慢,肠黏膜充血、通透性增加,下消化道细菌上移,双歧杆菌等益生菌数量减少,大肠杆菌、梭菌大量繁殖并产生大量内毒素和氨,这些肠道屏障受损引起的改变,特别是细菌易位和细菌毒素产生、摄取增加,与HE、SBP等并发症的发生密切相关[27]。
鉴于肠道菌群失调在肝硬化及其并发症的发生中起重要作用,且益生菌具有价格低廉、不良反应小的特点,近年来益生菌制剂在肝硬化治疗中的应用引起了广泛关注[1]。国内外虽已有多项关于益生菌制剂治疗肝硬化的临床RCTs,但普遍存在样本量小、样本选取局限、评价指标不全面等缺陷。动物实验发现益生菌可预防大肠杆菌诱导的肠道通透性增加[28],减轻肝硬化时的细菌易位和内毒素血症[29],提示益生菌可预防HE和SBP的发生。然而Pande等[6]进行的随机双盲安慰剂对照试验却发现益生菌制剂并不能有效预防SBP,国内宋家锋等[16]的研究亦显示益生菌组与对照组SBP发生率无明显差异,另一些研究结论则相反[11,15,19-20,24,26]。在益生菌治疗HE方面,一项关于调整肠道菌群治疗肝硬化合并轻度HE的meta分析显示,益生菌制剂能显著改善轻度HE,降低HE发生率[30]。但该meta分析纳入文献数量较少,且益生菌疗效分析仅为亚组分析。迄今为止,国内外仍无针对益生菌制剂治疗肝硬化以及用于HE和SBP效果评估的meta分析。
本研究对27项益生菌制剂治疗肝硬化的临床RCTs的meta分析显示,与对照组相比,益生菌制剂可显著降低肝硬化患者的转氨酶水平,升高血清白蛋白水平,降低外周血血氨和内毒素含量,缩短NCT反应时间,但对总胆红素水平无改善作用。此外,益生菌制剂还能显著降低肝硬化患者的HE和SBP发生率。亚组分析显示,益生菌制剂在肝硬化HE患者中同样可显著降低血氨和内毒素含量。研究结果提示益生菌制剂用于治疗肝硬化患者,可明显改善患者的临床症状和生化指标,降低HE和SBP的发生风险,对肝硬化合并HE有明显治疗作用,为临床上使用益生菌制剂治疗肝硬化提供了较可靠的循证医学证据。
本研究结果的局限性主要表现在以下几个方面:①研究中报道ALT水平、NCT反应时间变化和HE发生率的RCTs间异质性较明显,且meta分析存在发表偏倚,可影响合并结果的准确性。异质性和偏倚可能是由入组肝硬化患者的Child分级不同、NCT评估标准的差异性、RCTs的Jadad评分偏低、文献中缺乏某些重要生化指标以及研究资料收集过程中存在的信息偏倚所引起,通过改变纳入标准、排除低质量研究均不能明显降低异质性。②研究中肝硬化合并HE的亚组分析纳入的RCTs,尤其是益生菌治疗对内毒素含量影响的RCTs明显偏少且病情评估指标局限于血氨和内毒素,而未纳入NCT、肝功能等其他重要指标,导致研究结果不够全面。③未对益生菌制剂的安全性进行评估。今后需开展更大规模的多中心随机双盲安慰剂对照临床试验,从而更全面地评价益生菌制剂治疗肝硬化的有效性和安全性。
1 Guerrero Hernández I, Torre Delgadillo A, Vargas Vorackova F, et al. Intestinal flora, probiotics, and cirrhosis[J]. Ann Hepatol, 2008, 7 (2): 120-124.
2 Bajaj JS, Saeian K, Christensen KM, et al. Probiotic yogurt for the treatment of minimal hepatic encephalopathy[J]. Am J Gastroenterol, 2008, 103 (7): 1707-1715.
3 Liu Q, Duan ZP, Ha DK, et al. Synbiotic modulation of gut flora: effect on minimal hepatic encephalopathy in patients with cirrhosis[J]. Hepatology, 2004, 39 (5): 1441-1449.
4 Malaguarnera M, Gargante MP, Malaguarnera G, et al. Bifidobacterium combined with fructo-oligosaccharide versus lactulose in the treatment of patients with hepatic encephalopathy[J]. Eur J Gastroenterol Hepatol, 2010, 22 (2): 199-206.
5 Mittal VV, Sharma BC, Sharma P, et al. A randomized controlled trial comparing lactulose, probiotics, and L-ornithine L-aspartate in treatment of minimal hepatic encephalopathy[J]. Eur J Gastroenterol Hepatol, 2011, 23 (8): 725-732.
6 Pande C, Kumar A, Sarin SK. Addition of probiotics to norfloxacin does not improve efficacy in the prevention of spontaneous bacterial peritonitis: a double-blind placebo-controlled randomized-controlled trial[J]. Eur J Gastroenterol Hepatol, 2012, 24 (7): 831-839.
7 Pereg D, Kotliroff A, Gadoth N, et al. Probiotics for patients with compensated liver cirrhosis: a double-blind placebo-controlled study[J]. Nutrition, 2011, 27 (2): 177-181.
8 Saji S, Kumar S, Thomas V. A randomized double blind placebo controlled trial of probiotics in minimal hepatic encephalopathy[J]. Trop Gastroenterol, 2011, 32 (2): 128-132.
9 Sharma P, Sharma BC, Puri V, et al. An open-label randomized controlled trial of lactulose and probiotics in the treatment of minimal hepatic encephalopathy[J]. Eur J Gastroenterol Hepatol, 2008, 20 (6): 506-511.
10 Zhao HY, Wang HJ, Lu Z, et al. Intestinal microflora in patients with liver cirrhosis[J]. Chin J Dig Dis, 2004, 5 (2): 64-67.
11 刘旭华,何伟锋,翁伟君. 益生菌在自发性细菌性腹膜炎中的应用[J]. 中国医药导报, 2010, 7 (23): 27-28.
12 刘晚珍. 美常安对肝硬化内毒素血症及肝性脑病的作用[J]. 中国厂矿医学, 2009, 22 (3): 296-297.
13 叶瑞华,叶子,阮冰. 培菲康对肝硬化患者内毒素、血氨水平以及数字连接试验的影响[J]. 中国微生态学杂志, 2006, 18 (3): 245-246.
14 吴晨曲. 肠道益生菌对肝硬化患者肠道屏障及肝功能状态的影响[D]. 上海: 上海交通大学, 2008.
15 周红宇,周国华,陈叶青,等. 益生菌预防肝硬化自发性腹膜炎的疗效[J]. 实用药物与临床, 2011, 14 (4): 292-294.
16 宋家锋,严荣华,刘建辉. 益生菌防治自发性细菌性腹膜炎的疗效观察[J]. 胃肠病学和肝病学杂志, 2004, 13 (2): 150.
17 宋爱玲,江海,郭玉婷. 调整肠道菌群对肝硬化患者血浆内毒素及肝功能的影响[J]. 胃肠病学和肝病学杂志, 2010, 19 (8): 746-748.
18 庄见齐. 益生菌治疗肝硬化高血氨症38例临床观察[J]. 临床和实验医学杂志, 2009, 8 (9): 81,84.
19 李书印. 益生菌治疗肝硬化肠屏障功能障碍的初步临床研究[J]. 中国社区医师·医学专业半月刊, 2009, 11 (18): 62.
20 李咏梅,贺俊花. 益生菌预防肝硬化自发性腹膜炎疗效观察[J]. 中国误诊学杂志, 2009, 9 (3): 576-577.
21 杨莉丽,邹兵,王俊萍,等. 乳果糖和益生菌制剂预防肝性脑病的临床疗效观察[J]. 中国医药导报, 2011, 8 (22): 75-76.
22 潘小娟,黄月霞. 双歧三联活菌胶囊对肝硬化患者血浆内毒素和炎症因子的影响[J]. 中国药物与临床, 2011, 11 (9): 1056-1057.
23 范妮,田字彬,孔心涓,等. 益生菌对肝硬化患者肠黏膜通透性的影响[J]. 世界华人消化杂志, 2009, 17 (36): 3745-3748.
24 蔡丽蓉,王雯. 地衣芽孢杆菌治疗肝硬化并自发性细菌性腹膜炎的临床疗效研究[J]. 中国微生态学杂志, 2012, 24 (1): 49-51.
25 谢凯元,吕小萍. 口服酪酸梭菌活菌片对肝硬化患者肠道通透性的影响[J]. 中国药物与临床, 2011, 11 (11): 1314-1315.
26 陈诗焕. 益生菌制剂对预防和治疗肝硬化患者发生并发症的影响[J]. 中国微生态学杂志, 2008, 20 (3): 277.
27 Schnabl B. Linking intestinal homeostasis and liver disease[J]. Curr Opin Gastroenterol, 2013, 29 (3): 264-270.
28 Mangell P, Nejdfors P, Wang M, et al.Lactobacillusplantarum299v inhibitsEscherichiacoli-induced intestinal perme-ability[J]. Dig Dis Sci, 2002, 47 (3): 511-516.
29 Chiva M, Soriano G, Rochat I, et al. Effect ofLactobacillusjohnsoniiLa1 and antioxidants on intestinal flora and bacterial translocation in rats with experimental cirrhosis[J]. J Hepatol, 2002, 37 (4): 456-462.
30 Shukla S, Shukla A, Mehboob S, et al. Meta-analysis: the effects of gut flora modulation using prebiotics, probiotics and synbiotics on minimal hepatic encephalopathy[J]. Aliment Pharmacol Ther, 2011, 33 (6): 662-671.

