早期排、控便功能训练对低位、超低位直肠癌前切除患者排便功能的影响
许珊珊 王立平 回广玲 张雷 刘蕊
随着生活饮食习惯的逐渐改变,高脂高蛋白的摄入量增加,我国结直肠癌的发病率不断攀升。与西方人比较,我国直肠癌的流行病学特点主要是直肠癌比结肠癌发病率高,中低位直肠癌所占比例高[1]。随着手术技术和器械的发展,结直肠癌的治疗效果得到很大的改善。直肠癌尤其是低位直肠癌的手术金标准曾经是腹会阴切除术,但近十多年来,全直肠系膜切除(total mesorectal excision,TME)作为中下段直肠癌根治术必须遵循的原则已被广泛接受。全直肠系膜切除术是英国的Heald等[2]于1982年提出的。经过二十多年的实践,许多学者已经把TME作为中低位直肠癌的标准手术。TME术治疗后肿瘤局部复发率在3%~7%以内,术后的长期生存率明显提高[3-5]。使直肠癌的治疗从传统的根治肿瘤,转变为兼顾消除肿瘤和保留肛门功能,提高患者的生活质量的治疗模式。TME可减低直肠癌的局部复发率,有效提高患者的保肛率。不过,采用TME保肛术后,尤其是低位保肛的患者,由于肛门内括约肌部分切除,会导致很多患者手术后出现超过90%的患者术后会出现不同程度的肛门功能障碍。即所谓的低位前切除综合征(low anterior resection syndrome,LARS)。LARS是一种以便急、便频和气便失禁等为主的一系列症状组成的综合征。在少部分患者也可能表现为便秘或排粪困难等症状[6]。在根治性原则的前提下,如何提高患者生活质量已成为肿瘤外科术后康复的重点与难点[7]。因此,对行低位保肛手术的直肠癌患者有针对性地进行术后早期系统的排、控便功能训练,并进行健康教育指导,对改善患者的术后生活质量起到极为重要的作用。本文选取我科2010年7月至2012年7月收治的96例低位保肛的直肠癌前切除(Dixon)术后患者,进行早期系统的排、控便功能训练并取得良好效果,现报告如下:
材料与方法
一、病例选择
病例入选标准:肿瘤距离齿状线2~5cm的低位直肠癌患者并且进行Dixon手术。排除标准:既往有肛门直肠手术史及外伤史、肛门失禁史、肠道炎症性疾病(包括结直肠炎、溃疡性结肠炎、克罗恩病)、肛门狭窄或肛瘘。
选取96例2010年7月至2012年7月收治的直肠癌患者,其中男42例,女54例;年龄35~78岁,平均年龄56岁;组织学分型:粘液腺癌6例,中分化腺癌者60例,中至高分化腺癌23例,腺瘤恶变7例。肿瘤均位于腹膜反折线以下,瘤体下缘平均距肛缘5.5 cm±1.0,其中有18例为4 cm,29例为5 cm,31例为6 cm,18例为7 cm。均接受低位或超低位保肛手术。术前分期为(通过MRI和EUS评价):Ⅰ期4例、Ⅱ期22例,Ⅲ期64例、Ⅳ期6例。其中Ⅳ期均为肝转移,无临近脏器转移。术后病理:Ⅰ期:6例、Ⅱ期:28例、Ⅲ期:56例、Ⅳ期:6例。96例均采用Dixon术。将96例低位Dixon术后患者按入院顺序随机分为对照组和观察组各48例。收集患者的临床资料。两组术前资料及手术治疗情况分别见表1,并发症包括腹泻、便频、便秘、里急后重、排便失禁等。两组比较差异无统计学意义(P>0.05)。
全部患者都在全麻下按TME原则行Dixon手术,对癌肿行根治性切除。术中切除乙状结肠和直肠大部分,远端切缘距癌肿远端3 cm以上,癌肿切除后行直肠和乙状结肠端端吻合;术后置胃管、尿管、腹腔引流管。
二、方法
两组患者均由责任护士根据住院日程和病情进展情况,对收治的患者实施全程分期护理干预,包括术前的健康教育、心理护理,术后的心理护理、健康教育、皮肤护理、饮食指导、出院指导等。观察组在此基础上给予早期系统的排、控便功能训练等护理干预措施。
排便功能训练:(1)缩肛运动:术后6~7 d指导患者做缩肛运动,每日2次做肛门的轻中度收缩舒张10次。术后2w开始,每日2次收缩舒张肛门5~10 min,并嘱患者每次排便后用40~50℃生理盐水坐浴15~20分钟,以促进肛门排便功能的恢复[8]。(2)提肛运动:术后肛周水肿消退后,指导患者做提肛运动(下蹲,站立,下蹲),下蹲时肛门放松,站立时用力收缩肛门,每日3~4次,每次连续做30次,以锻炼肛提肌,肛门扩约肌及阴部-肛门神经反射功能。(3)排便反射训练:术后3~4 w开始,每次有便意后,变换体位,听音乐,看书和轻体力活动等减轻便意,以训练患者肠道的贮便功能和肠壁的延伸性,养成定时排便的习惯。促使大脑皮层建立定时排便的条件反射[5]。一般术后3~6个月形成规律排便,对于排便次数较多的病人是由于排不尽所致,可使用开塞露一次性排空肠内粪便,以减少每日排便次数。
肛门控制功能评价包括:(1)排便次数正常(≤4次/日);(2)临床肛门功能评价;(3)大便失禁评价;(4)患者满意度。临床肛门功能评价:优,干、稀便均能自行控制,夜间无失禁,能区别便气,便前有便意,能控制2 min以上,大便1~4次/1~3天;良,干便自行控制.偶有稀便随排气流出及夜间失禁,能区别便气,便意不明显,能控制1~2 min,大便1~10次/1~3天;差,干、稀便均失禁,不能区别便气,便前无便意,术后半年以上大便无规律[10]。大便失禁评价采用1975年Lane分类法:Ⅰ度,粪便偶染衣裤;Ⅱ度,不能控制稀便和气体,粪便溢出经常污染衣裤;Ⅲ度,完全失禁[11]。
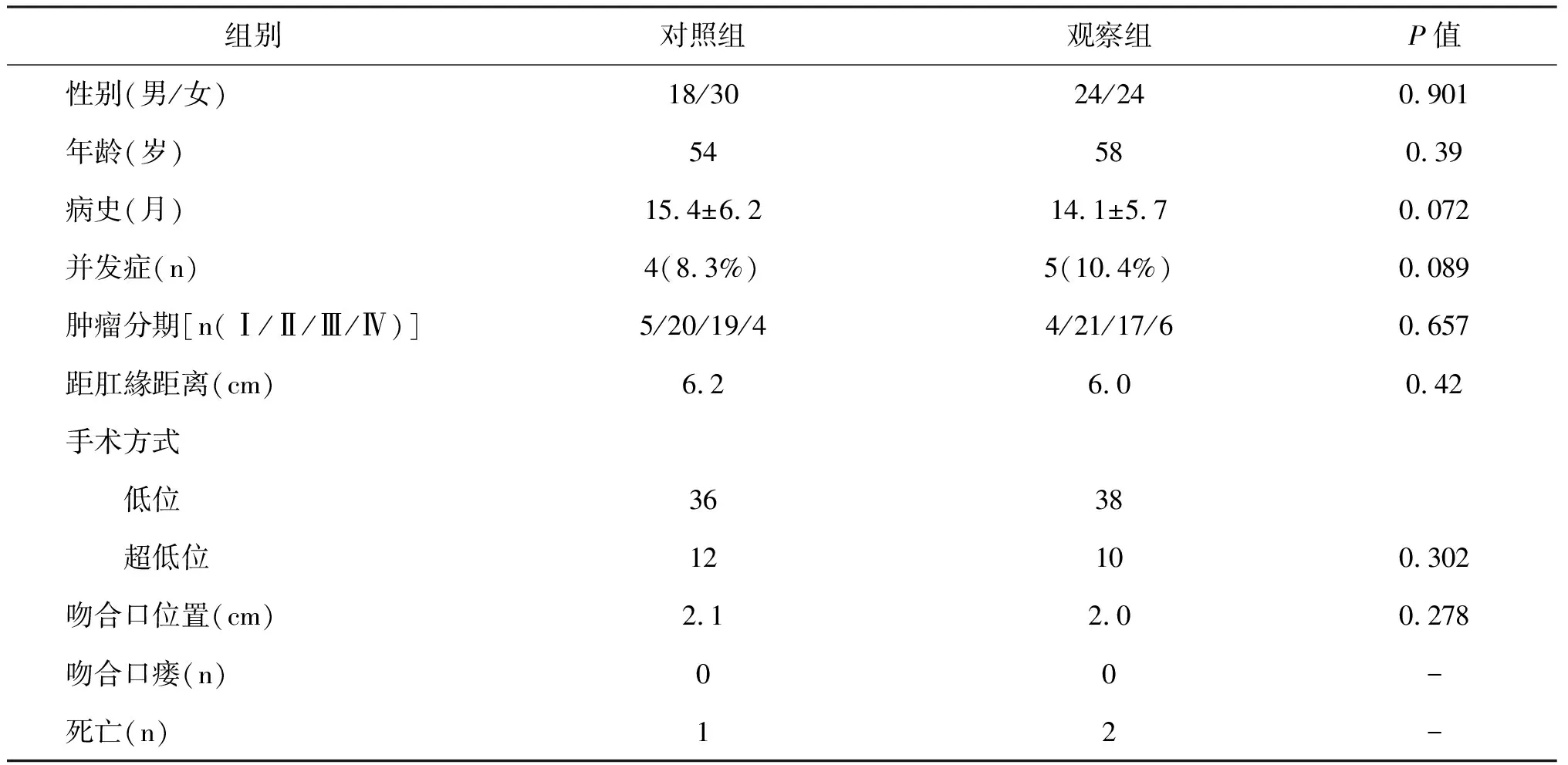
表1 两组患者临床资料比较表
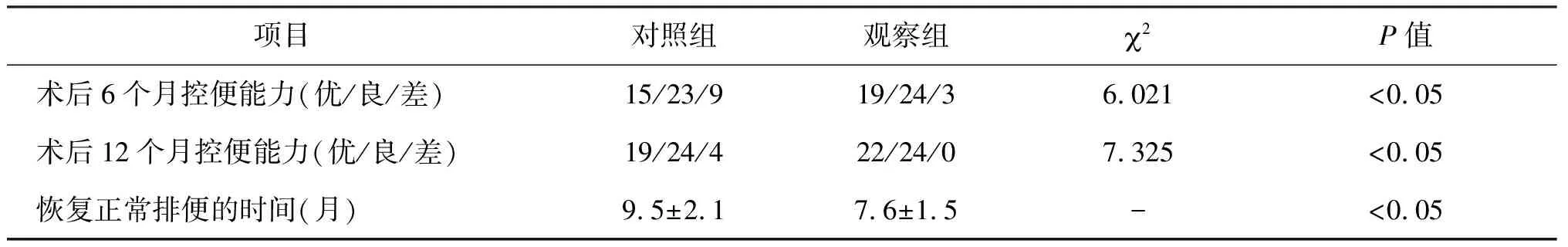
表2 两组术后肛门控制力比较表
三、统计学分析
所得数据采用SPSS13.0软件进行统计分析,计量资料比较采用t检验,计数资料比较采用x2检验,等级资料采用Wilcoxon秩和检验。
结 果
一、术后疗效
所有病人术后均随访12个月,存活率为96.8%,1例死于肝转移放弃治疗,2例死于急性心肌梗死。其中对照组1例,观察组2例,两组比较无显著性差异(P>0.5)。
二、术后控便情况
术后共有93人(3例死亡)纳入研究,术后6个月控便能力和12个月控便能力,观察组与对照组相比均有统计学意义(P<0.05)。术后6个月对照组有9(19.1%)例出现了Ⅰ度便失禁,观察组有3(6.5%)例出现了Ⅰ度便失禁,无Ⅱ、Ⅲ度便失禁存在。患者通过改变饮食结构,加强功能锻炼,服用相关药物后,得到了控制,对照组12个月时,仍有4例便失禁存在。在恢复正常排便时间方面,观察组明显恢复较快,具有统计学意义(P<0.05)。
三、术后控便满意度
观察组术后控便满意度优于对照组。术后半年观察组控便满意度为63.8%(30/47),术后一年为85.1%(40/47)。术后半年对照组控便满意度为54.3%(25/46),术后一年满意度为65.2%(30/46)。
讨 论
笔者探讨了术后早期的排便控便训练对患者排便功能的影响,迄今少有相关的研究。这可能和肛门内括约肌损伤,直肠肛管感觉神经受损,直肠最大耐受量及顺应性改变,肛管直肠角、直肠乙状结肠角改变,排便自制反射神经通路损伤等因素有关系[12~16]。因此,如何提高患者的术后排便控便能力是一个亟待解决的问题。
李红等[17]人发现高质量的低位直肠癌保肛术后的护理及早期排便功能训练,在一定程度上减轻了患者的痛苦,从而及大提高了患者的生活质量。屈清荣等[18]人总结了10例腹腔镜下行改良Bacon’s直肠癌根治术后的护理,提出良好的护理可以有效提高患者的生存质量。蒋理立等[19]人进行了低位直肠癌保肛术后早期排便功能训练对肛门功能影响的临床研究,发现早期排便功能训练和控制大便可促进患者排便功能早日恢复,有效地提高其术后早期生活质量。
我们从护理角度评估了术后早期健康教育指导,排便控便训练对患者的影响。术后患者的排便功能一般在3~6个月恢复,所以本文选取了第6个月为起始点。术后6个月和12个月都得到了阳性结果,并且观察组的所有研究对象都恢复了控便能力。恢复正常排便的时间,观察组明显短于对照组。而且术后随访,患者的满意度,观察组也高于对照组,表明干预因素具有明显的作用。虽然有三例患者死亡,但是对结果无显著影响。
但是本研究仍然有一定的局限性。比如随访患者时,患者的主观性和医务人员的诱导,可能会影响结果的准确性。患者的社会地位,文化水平,自我健康意识可能会对结果造成一定的影响。总之,术后应尽早的对患者进行排便,控便的训练,加以健康教育和心理教育,保证患者术后的高质量生活。
[1] 郁宝铭.低位直肠癌保肛手术理念与技术的发展.肿瘤学杂志,2006,12(1):4-7.
[2] Heald RJ,Husband EM,RyallRD.Themesorectum in rectal cancersurgery-the clue to pelvic recurrence.Br J Surg,1982,69:613-616.
[3] Arbman G,Nilsson E,Hallbook O,et a1.Local recurrence followingtotal mesorectal excision for rectal cancer.Br J Surg,1996,83:375-379.
[4] Enker WE,Thaler HT,Cranor ML,et a1.Total mesorectal excision in the operative treatment of carcinoma of the rectum.J Am CollSurg,1995,181:335-346.
[5] Alphas RB,Fichern A,Mhoon D,et a1.Total mesenteric excisionin the surgical treatment of rectal cancer:a prospective study.ArchSurg,1998,133:608-611.
[6] 葛欣,王锡山.低位前切除综合征研究进展.中华胃肠外科杂志,2012,14(12):994-998.
[7] RB,Bragaglia B.Urogenital dysfunction after abdominoperineal resection for carcinoma of the rectum.Diseases of the colon & rectum,1990,33(11):918-922.
[8] 屈清荣,王云霞,马继红,等.腹腔镜下行改良Bacon’s直肠癌根治术后护理10例.中国实用护理杂志,2005,21(12):23-24.
[9] 王志霞,赵摇玲,吕秀霞.推挤法行低位直肠癌前切除的护理,护士进修杂志,1998,13(2):53.
[10] 刘宝华,张胜本,王亚旭,等.肛肠测压在直肠癌术后肛门功能评价中的价值.第三军医大学学报,1999,21(4):279-281.
[11] Lane RH.Clinical application of anorectalphysiology.Proceedings of the Royal Society of Medicine,1975,68(1):28.
[12] Bittorf B,Stadelmaier U,Göhl J,et al.Functional outcome after intersphincteric resection of the rectum with coloanal anastomosis in low rectal cancer.European Journal of Surgical Oncology,2004,30(3):260-265.
[13] Kakodkar R,Gupta S,Nundy S.Low anterior resection with total mesorectal excision for rectal cancer:functional assessment and factors affecting outcome.Colorectal disease,2006,8(8):650-656.
[14] Park JG,Lee MR,Lim SB,et al.Colonic Jpouch anal anastomosis after uhralow anterior resection with upper sphincter excisionfor lowlying rectal cancer.Wodd J Gastroenterol,2005,11(17):2570-2573.
[15] Bharucha AE,Fletcher JG.Recent advances in assessing anorectal structure and functions.Gastroenterology,2007,133(4):1069-1074.
[16] Monteiro FJR,Regadas FSP,Murad-Regadas SM,et al.Comparative evaluation of the effect of sustained inflation and rapid inflation/deflation of the intrarectal balloon upon rectoanal inhibitory reflex parameters in asymptomatic subjects.Techniques in coloproctology,2007,11(4):323-326.
[17] 李红,夏伟芬,吴曙霞.低位直肠癌保肛术后的护理及早期排便功能训练.护理与康复,2007,6(4):236-237.
[18] 屈清荣,王云霞,马继红,等.腹腔镜下行改良Bacon′s直肠癌根治术后护理10例.中国实用护理杂志,2005,21(12):23.

