多层螺旋CT在可控性兔急性胰腺炎模型中的诊断价值
张紫瑞,崔 磊,崔海燕
(南通大学第二附属医院 影像科,江苏 南通,226001)
急性胰腺炎(AP)是临床上常见的急腹症之一,尤其是重症急性胰腺炎(SAP)病情凶险,病死率高。国内外许多学者为发现和分析AP发病机制而建立了多种的AP兔模型,其判断的依据主要是生化检验指标和病理改变,而对AP兔模型的CT影像学表现却报道甚少。本研究应用64层螺旋CT对采用结扎和胰管注射相结合的方法制作可控性急性胰腺炎模型[1],并对其进行平扫和胰腺期、肝脏期的增强扫描,探讨其在AP的发病机制及疾病早期演变过程中的意义。
1 资料与方法
1.1 实验动物与分组
日本健康大耳白兔16只,雌雄不限,体质量2.4~3.5 kg,由南通大学实验动物中心提供。其中3只为正常组,13只为实验组。
1.2 方法
使用15~30 mg/kg地西泮经兔耳缘静脉注射进行麻醉,采用结扎胰管和胰管注射法相结合的方法制作可控性急性胰腺炎模型,正常组不做任何处理。正常组和实验组造模后4、8 h经兔耳缘静脉采血测定血浆淀粉酶。同时采用SIEMENS SOMATOM Sensation 64层CT分别进行胰腺平扫及胰腺期、肝脏期的增强扫描。采取俯卧位扫描,扫描范围从膈顶至耻骨联合。增强扫描所使用的碘对比剂为碘普罗胺30 g(I),注射的总剂量为2.0 mL/kg,注射速率为0.2~0.3 mL/s,增强选择的时间窗胰腺期为38~43 s,平均为40 s; 肝脏期为52~58 s,平均为55 s。增强扫描参数:有效管电流80 mAs,管电压120 kv,机架转速为0.5 s/r,准直宽度0.6 mm,螺距(pitch)1.0。采集层厚2 mm,层间距2 mm。卷积核B41f medium +。对扫描后的图像测定CT值、胰腺前后径最大值,行多平面重建(MPR)、曲面重建(CPR)。所有数据用stata10.0软件包进行统计学分析,P<0.05为差异有统计学意义。
2 结 果
正常组淀粉酶为(133.12±27.93) U/L,实验组造模后4 h淀粉酶为(263.50±41.73) U/L,造模后8 h为(338.87±75.23) U/L。正常组和实验组造模后淀粉酶数值差异有统计学意义(P<0.05)。正常兔胰腺平扫时CT值为63~68 Hu,前后径平均为0.93 cm,增强后胰腺期胰腺CT值达111~124 Hu,肝脏期胰腺CT值达86~92 Hu,胰腺强化均匀。实验组造模后4 h的CT平扫和增强胰腺表现无明显变化;造模后8 h的CT表现为胰腺肿大者,占84.6%(11/13),前后径最大达1.32 cm; 平扫时胰腺密度稍低者占38.5%(5/13),胰腺期胰腺密度强化不均匀者占53.8%(7/13)。见图1。
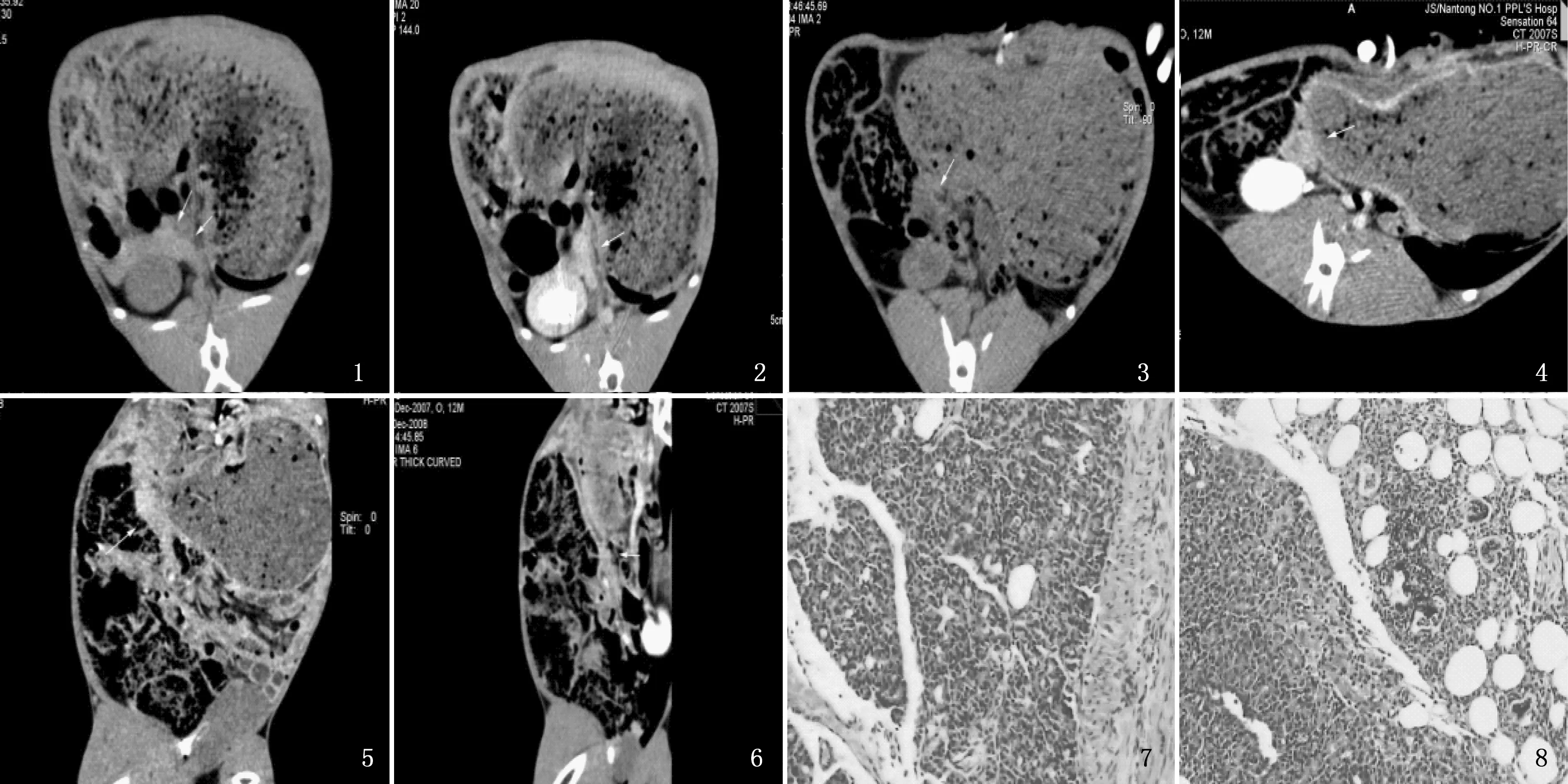
1、2为正常组MSCT图像,平扫示兔子胰腺的位置离十二指肠极近,胰腺分散分布。增强扫描示兔子胰腺增强扫描均匀强化;3~6为实验组造模后8 h MSCT图像,平扫见胰腺轮廓增大。增强扫描示胰腺体积较前略增大,胰腺密度欠均匀;7为正常兔胰腺组织病理学图像(HE 400倍); 8为兔模型制作8 h后胰腺炎组织病理学图像(HE 400倍)。
3 讨 论
由于急性胰腺炎(AP)是一个多因素多环节的疾病,发病急、病情重,目前AP死亡率为5%~10%,其中急性重症型胰腺炎(SAP)的死亡率为15%~30%[2]。为明确AP的发病机制和早期演变过程,对可控性兔AP模型进行生化检验指标和病理变化观察的同时进行影像学的观察也是很有必要的。
由于兔的胰腺在腹腔内位置比较恒定,解剖结构较清晰,因此对采用结扎和胰管注射相结合的方法制作的胰腺炎模型适合作影像学的观察研究。对可控性兔AP急性胰腺炎模型进行影像观察的技术有X线、B超、CT、MRI等。因胰腺位于腹膜后,周围有胃肠气体的干扰,因此超声检查具有一定的局限性; MRI检查时间较长,同时兔模型的腹部常置有引流导管,其中可能含有金属成分,故MR不常用。而64层螺旋可弥补B超和MRI检查的不足,具有扫描和成像速度快、检查图像清晰、分型能力强,不受体型、胃肠积气影响等特点[3-4],同时CT动态增强扫描能够准确显示胰腺组织血流动力学特征和组织的微循环灌注情况,可判断胰腺组织有无坏死及坏死的范围[5],还可以观察其对胰腺周边组织的累及情况,以及有无并发症。
目前,多数临床学者[6-7]认为多排螺旋CT的增强扫描已被认为是急性胰腺炎诊断的最佳手段,是检出胰腺炎坏死的金标准。但也有研究[8]报道离子化和非离子化介质能增加腺泡坏死和重症急性坏死性胰腺炎鼠的早期死亡。故对人类急性胰腺炎早期增强的可行性还在争论中,这导致对急性胰腺炎早期的发展演变过程缺乏了一定的认识。因此,充分利用理想的可控性AP模型进行早期CT增强检查,可为急性胰腺炎发病机理和早期演变过程提供一定的影像学依据。
由于兔模型不能自主控制呼吸和配合检查,而且兔耳缘静脉较细,不能快速注射碘对比剂。一般情况下,对于体质量3 kg左右的兔,静脉推注完碘对比剂的时间需要20~25 s,故没有足够的时间进行胰腺动脉期扫描。但据文献[9]报道对胰腺疾病的观察主要是胰腺期和肝脏期。与人类胰腺期延时45~50 s,肝脏期延时60~80 s有所不同[10],由于兔模型受碘对比剂注射速率和剂量、体型、心脏的泵血功能等特点,兔的胰腺增强时间窗延时约为40 s,肝脏期约为55 s,此时胰腺强化值分别可达111~124 Hu和86~92 Hu。因此,在碘对比剂推注结束后可以有充分的时间进行胰腺期和肝脏期的扫描,而且扫描后形成的图像足以对胰腺及其周围组织器官进行观察。在模型组的动物中通过平扫和增强扫描后,进行多方位重建和观察后发现胰腺肿大,增强后胰腺密度欠均匀等改变的,皆为模型制作后间隔8 h的动物。但未见有明显的胰腺出血、坏死表现,可能是因为与模型组观察时间较短有关。由于血淀粉酶对胰腺炎的诊断具有特异性,在兔模型制作后4 h其就发生了变化,而多排螺旋CT扫描却在兔模型制作后8 h才发生变化,晚于血淀粉酶的改变4 h。
总之,通过对可控性兔AP模型应用多层螺旋CT进行平扫和胰腺期、肝脏期的增强扫描,所获得的图像能满足观察的需求,为急性胰腺炎发病机理的进一步研究和发展提供了新的补充手段,特别是对急性胰腺炎早期的演变过程能提供一定的影像学参考。
[1]顾留根,李玉明,王永兵,等.可控性急性胰腺炎兔模型的制作[J].中华内科杂志,2007,46(10): 858.
[2]范金晓.急性胰腺炎的CT评价与进展[J].中国医学影像技术,2008,24(4): 629.
[3]Stimac D,Miletid D,Radic M,et al.The role of nonenhanced magnetic resonance imaging in the early assessment of acute pancreatitis[J].Am J Gastroenterol,2007,102: 997.
[4]白人驹.医学影像诊断学[M].2版.北京: 人民卫生出版社,2005: 487.
[5]Arvanitakis M,Delhaye M,De Maertelaere V,et al.Computed tomography and magnetic resonance imaging in the assessment of acute pancreatitis[J].Gastroenterology,2004,126: 715.
[6]陈克敏.影像学检查在重症急性胰腺炎中的应用[J].临床消化病杂志,2006,18(1): 5.
[7]何乾文,马丽,罗来华.急性坏死性胰腺炎及其并发症的介入治疗[J].实用放射学杂志,2003,19(2): 178.
[8]Hwang T L,Chang K Y,Ho Y P.Contrast-enhanced dynamic computed tomography does not aggravate the clinical severity of patients with severe acute pancreatitis[J].Arch Surg,2000,135(3): 287.
[9]李卉,周康荣,曾蒙苏,等.多层螺旋CT胰腺三期增强扫描的临床价值[J].临床放射学,2004,23(7): 593.
[10]傅剑雄,征锦,陈明祥,等.多期动态增强CT扫描对急性胰腺炎的诊断价值[J].中国临床医学影像学杂志,2005,16(12): 682.

