缬沙坦联合胺碘酮治疗慢性心力衰竭合并室性早搏的临床研究
唐慧莉
0 引言
慢性心力衰竭是高血压心脏病、冠心病、扩张型心肌病等各种心脏病的终末阶段,而心衰并发室性心律失常是导致患者病情恶化,甚至发生猝死的主要原因,约占40%~50%[1]。室性早搏是常见的心律失常之一,有资料表明,在器质性心脏病所致心力衰竭的患者中,室性早搏发生率为20.4%[2],对心衰患者的临床预后造成了严重的不利影响。因此,对心力衰竭合并室性早搏的患者应采取更为及时、合理的治疗方式,以达到改善患者生存质量、降低病死/猝死率的目的。我院在常规抗心衰治疗基础上,联合应用缬沙坦、胺碘酮治疗慢性心力衰竭合并室性早搏,取得了较为满意的效果,不仅明显减少了室性早搏发生次数,同时改善了心脏功能,现报道如下。
1 资料与方法
1.1 一般资料 选择我院2011年1月至2012年6月收治的84例慢性心力衰竭合并室性早搏患者为研究对象,均签订知情同意书,自愿参与本次研究,经过我院伦理委员会批准。所有患者均经详细病史采集、查体及心电图、心脏彩超、24 h动态心电图等相关辅助检查明确诊断,排除伴有低血压(收缩压<90 mmHg)、窦性心动过缓、Ⅱ度及Ⅱ度以上房室传导阻滞、严重肝脏疾病、阻塞性支气管病及甲状腺功能障碍和碘过敏者。采用随机数字表法随机分为观察组和对照组,每组42例。观察组:男26例,女16例,年龄43~72岁,平均(53.4±9.7)岁;病程为0.5~9年,平均(4.2±3.6)年;原发病:冠心病8例,高血压性心脏病9例,冠心病合并高血压性心脏病12例,扩张型心肌病13例;根据美国纽约心脏病学会(NYHA)制定的心功能分级标准,心功能Ⅱ级8例,Ⅲ级16例,Ⅳ级18例;室性早搏分级根据lown分级标准[3],2级(频发单源性室性早搏)19例,3级(频发多源性室性早搏)11例,4A级(连发成对室性早搏)9例,4B级(连发3个或3个以上室性早搏)3例。对照组:男24例,女18例;年龄41~70岁,平均(52.2±10.3)岁;病程0.5~9年,平均(3.8±3.2)年;原发病:冠心病10例,高血压性心脏病8例,冠心病合并高血压性心脏病13例,扩张型心肌病11例;根据NYHA分级标准,心功能Ⅱ级10例,Ⅲ级15例,Ⅳ级17例;室性早搏lown分级,2级20例,3级11例,4A级9例,4B级2例。两组患者的性别、年龄、病程、原发病、心功能等比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 所有患者入院后均给予ACEI、洋地黄、β受体阻滞剂、利尿剂、吸氧等常规抗心衰治疗。对照组在常规治疗基础上加用胺碘酮片(可达龙,杭州塞诺菲圣德拉堡民生制药有限公司,200 mg/片)0.2 g口服,3次/d;1周后改为0.2 g,2次/d;2周后改为0.2 g,1次/d;并根据药效及不良反应情况逐渐减至最小维持剂量。疗程为12周。观察组在对照组基础上加用缬沙坦(北京诺华制药公司,80 mg/片)进行治疗,缬沙坦首剂为40 mg/d,3 d后无不适逐渐加大剂量,最大剂量为160 mg/d。两组患者均于治疗3个月后来院复查。
1.3 观察指标及评价标准
1.3.1 观察指标 观察治疗前和治疗3个月后两组患者的24 h动态心电图变化、超声心动图改变及不良反应发生情况。
1.3.2 室性早搏疗效评价标准 有效:lown 4级的室性心律失常消失,且室早数量减少>50%;或者lown 2级、3级的室性早搏≥80%被抑制;或者室性早搏二联律、三联律减少90%。无效:每分钟早搏数量虽然减少,但治疗后早搏仍多于5次,频发多源性室性早搏、成对室早或短阵室速仍存在[4]。
2 结果
2.1 两组患者治疗前后24 h动态心电图变化情况 治疗前,两组患者心率、24 h室性早搏出现次数差异无统计学意义(P>0.05)。治疗3个月后,两组患者心率均较治疗前减慢,24 h室性早搏出现次数较治疗前明显减少,差异均有统计学意义(P<0.01);观察组心率明显慢于对照组,24 h室性早搏出现次数明显少于对照组,差异有统计学意义(P<0.01)。见表1。另外,治疗3个月后,观察组对室性早搏改善的有效率明显高于对照组,差异有统计学意义(χ2=4.200,P=0.040),见表2。
2.2 两组治疗前后超声心动图改变情况 两组治疗前左房内径(LA)、左室舒张末期容量(LVEDV)、左室收缩末期容量(LVESV)及左室射血分数(LVEF)比较差异均无统计学意义(P>0.05)。治疗3个月后,观察组LA、LVEDV、LVESV均较治疗前明显缩小,LVEF明显增加,差异均有统计学意义(P<0.01);对照组LA、LVEDV均较治疗前明显缩小(P<0.01),LVESV虽略缩小,但与治疗前差异无统计学意义(P>0.05),LVEF明显增加,差异均有统计学意义(P<0.01),且观察组改变更为明显,差异有统计学意义(P<0.05)。见表3。
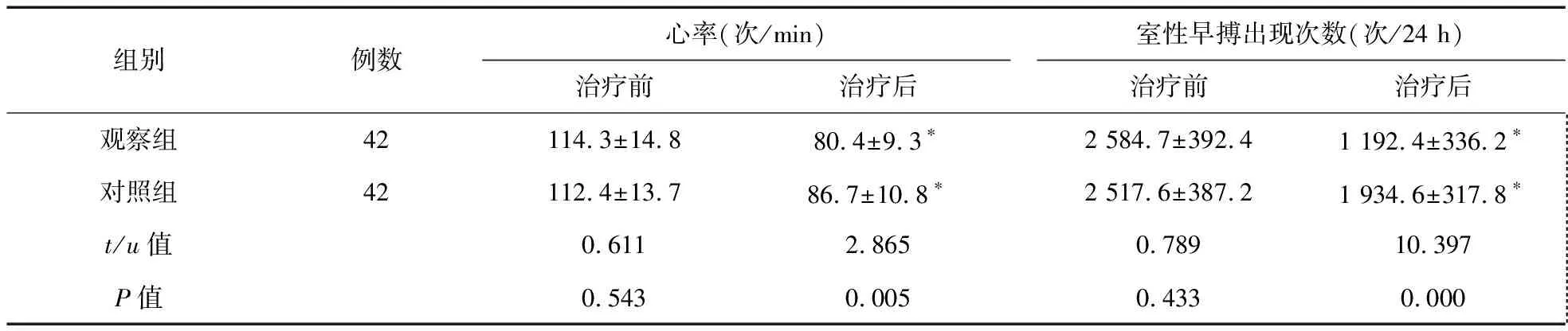
表1 两组患者治疗前后24 h动态心电图变化
注:与治疗前比较,*P<0.01

表2 两组患者治疗6个月后室性早搏改善情况(例,%)
2.3 不良反应 对照组有8例出现干咳,3例出现低血压,1例出现血管神经性水肿,不良反应发生率为28.6%;观察组有8例出现干咳,4例出现低血压,1例出现血管神经性水肿,不良反应发生率为31.0%,均于停药或对症处理后缓解。两组患者治疗期间不良反应发生率比较,差异无统计学意义(χ2=0.057,P=0.811)。
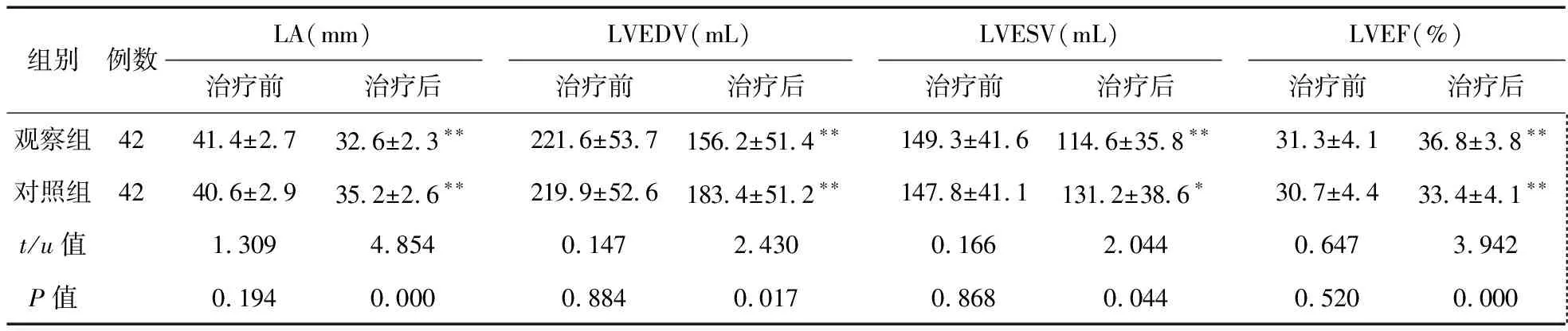
表3 两组治疗前后超声心动图改变情况
注:与治疗前比较,*P<0.05,**P<0.01
3 讨论
心力衰竭并发室性心律失常的发病机制尚不明确,可能是通过一种或多种机制而诱发,冠心病、心瓣膜病、心肌病、高血压等原有的基础心脏病变是构成心律失常的形态学基础。心衰时神经体液调控异常、心脏结构及功能的改变等均与室性心律失常的发生存在一定关系。心衰时血压降低,心排出量减少,交感神经系统以及肾素-血管紧张素-醛固酮系统等神经内分泌系统被激活。血管紧张素Ⅱ(Ang Ⅱ)增加,一方面可导致心室肥厚(尤其是左心室肥厚),心肌重构加重,促使心肌间质纤维化,血管平滑肌增生、硬化及管腔狭窄,心肌梗死,加重心肌缺血缺氧[5];另一方面,Ang Ⅱ增加可使交感神经被激活,迷走神经受抑制,从而使心率加快;此外,Ang还具有拮抗心脏保护性血管活性肽作用,如抗心律失常肽、缓激肽等,以上作用均可触发或加重心律失常[6]。醛固酮增加可导致机体出现水钠潴留,低钾、低镁等电解质紊乱,造成心肌细胞电活动的不稳定甚至心肌细胞凋亡,从而引发心律失常,而镁的丢失还可能增加交感神经活性,抑制迷走神经活性,也均有可能导致心律失常的发生[7];醛固酮增加还能作用于心脏类固醇AT1受体,使Ang生成增加,刺激心脏Ⅰ、Ⅱ型胶原蛋白的合成,从而促进心肌的纤维化和心室的重构,而心室重构使心肌僵硬,导致心脏舒张、收缩功能障碍,这也是构成心律失常的结构基础。心衰时,心脏结构及功能发生改变,也可能导致心律失常的发生,一方面心脏泵血功能下降,左心室舒张末期容积增加,心房内血流淤积,压力增加,使心房不断扩大,心房纤维化,造成心房传导性和兴奋性不均一,容易出现折返现象,而心肌扩张还可能通过自动除极而诱发心律失常,且心律失常发生率常随心室内径的增大而升高[2];另一方面,左心功能受损程度与心律失常的发生密切相关,当LVEF<30%时,严重心律失常的发生率也明显升高。
近年来,胺碘酮被广泛应用于心律失常的治疗中,并取得了较好的临床效果[8-10]。胺碘酮属于Ⅲ类抗心律失常药物,但也同时具有Ⅰ类、Ⅱ类药物的特性,能阻滞钾通道,降低心肌兴奋性,抑制异位节律点的自律性,防止折返现象发生;同时,胺碘酮能延长心房和心室的肌纤维动作电位时间,阻滞快钠通道及慢钙通道,扩张冠状动脉,降低心肌氧耗和外周阻力,且不会使心肌收缩受到影响,适用于所有类型的快速性心律失常。另外,胺碘酮还具有抑制α受体的作用,能扩张周围血管,降低外周血管阻力,促进冠状动脉扩张,使冠状动脉灌注增加,而减少室性心律失常的发生。胺碘酮对心脏功能的抑制和促心律失常作用较小。有报道,胺碘酮可使心衰患者猝死率降低29%,总死亡率下降13%[11]。
ACEI属于抗肾素-血管紧张素系统药物,可抑制血管紧张素转换酶(ACE)的生物学活性,减少Ang Ⅱ生成,从而发挥其对高血压、心衰、心梗等心血管疾病的防治作用,已成为抗心衰治疗的常规用药,但由于ACE并非AngⅠ向Ang Ⅱ转化的唯一途径,Ang Ⅱ还可通过旁路途径生成。因此,ACEI类药物不可能完全抑制Ang Ⅱ的生物学作用,而且,ACEI还可影响ACE对缓激肽、神经激肽、P物质等的降解作用,临床应用中常出现咳嗽、血管性水肿等不良反应。缬沙坦属于一种血管紧张素Ⅱ受体拮抗剂(ARB),主要通过与AT1受体作用而发挥其抑制心血管平滑肌细胞、心肌细胞肥大和纤维组织增生的作用,其抑制Ang Ⅱ的完全程度优于ACEI,而且避免了ACEI使用中的一些不良反应[12-13]。研究表明,ARB能显著降低合并左心室肥厚的高血压患者心血管事件的发生率和死亡率[14];ARB能使Ang Ⅱ水平升高,而升高的Ang Ⅱ可能会与AT2受体结合,进而发挥其抑制心血管细胞增殖的作用[15]。这些均表明ARB比ACEI具有更强的心脏保护作用。
缬沙坦与胺碘酮、ACEI联合治疗心衰合并室性早搏,不仅能促进心律失常缓解,减少抗心律失常药物的用量,还能有效抵抗心室与血管重构,增强心血管功能,调节体内电解质代谢[16]。本研究中,观察组采用常规抗心衰、胺碘酮抗心律失常的同时,加用缬沙坦治疗心衰合并室性早搏,与对照组相比,心率明显减慢,24 h室性早搏出现次数明显减少,抗心律失常效果更佳。同时,观察组治疗3个月后,LA、LVEDV、LVESV及LVEF改善较对照组更为明显,表明缬沙坦与胺碘酮联合治疗能更好地抵抗心室及血管重构。另外,观察组加用缬沙坦治疗,不良反应发生率并未发生明显变化,也体现了其安全性。以上研究结论均表明,在常规抗心衰治疗基础上,应用缬沙坦、胺碘酮联合治疗心衰合并室性早搏,能从不同角度抑制Ang Ⅱ的生成,从而起到相辅相成的作用,明显提高了抗室性早搏效果和心脏功能,但并未增加治疗过程中不良反应的发生率。另外,本研究中同时应用缬沙坦和ACEI进行治疗,至于单用缬沙坦是否能够达到同样的治疗效果,有待进一步的研究探讨。
参考文献:
[1] 中华医学会心血管分会.慢性心力衰竭诊断和治疗指南[J].中华心血管病杂志,2007,35(12):1091.
[2] 耿猛,杨俊华.慢性心力衰竭合并心律失常分析[J].中国现代医药杂志,2009,11(3):17-19.
[3] 郭继鸿.心电图学[M].北京:人民卫生出版社,2002:434,1276.
[4] 郭继鸿,张萍.动态心电图学[M].北京:人民卫生出版社,2003:299,339.
[5] 陈志媛,周国胜,薛鸿群,等.急性心肌梗死患者肾素-血管紧张素Ⅱ-醛固酮活性变化[J].中国现代医生,2012,50(5):148-149.
[6] 武振林,马登峰,王晨,等.冠心病慢性心力衰竭患者室性心律失常的临床分析[J].中西医结合心脑血管病杂志,2012,10(7):869-870.
[7] 王晓静,张延春.苯那普利和安体舒通治疗慢性心衰室性心律失常的临床观察[J].中外健康文摘,2012,9(25):249-250.
[8] 王璞,王维展,马国营,等.急诊使用胺碘酮配合刺激迷走神经治疗阵发性室上性心动过速[J].实用医学杂志,2012,28(12):2107.
[9] 朱志芳,于占文,郝兆星,等.联合药物对阵发性房颤复律后预防复发的观察[J].中国医师杂志,2013,15(1):74-76.
[10]李建明,张海燕,张杰,等.缬沙坦和阿托伐他汀联合胺碘酮治疗阵发性心房颤动疗效观察[J].中国医药,2012,7(1):10-12.
[11]胡大一,许玉韵.循证心血管病学[M].天津:天津科学技术出版社,2001:455-556.
[12]乔蕾,高原.缬沙坦的临床应用研究进展[J].现代医药卫生,2011,27(20):3107-3109.
[13]李刚强,樊济海.原发性高血压患者中血管紧张素转换酶2基因单核苷酸多态性与缬沙坦降压疗效的相关性研究[J].中国医师杂志,2012,14(7):868-870.
[14]刘锡燕,苏立,殷跃辉,等.血管紧张素受体阻滞剂与血管紧张素转换酶抑制剂治疗冠心病患者有效性与安全性的Meta分析[J].中国循证医学杂志,2012,12(10):1213-1222.
[15]曹学照,冯娅妮,刘钢.肾素前体受体依赖性诱导大鼠血管平滑肌细胞增殖和肥大[J].山西医药杂志,2012,41(11):1096-1097.
[16]于虹.缬沙坦联合胺碘酮治疗心房颤动的临床观察[J].中国冶金工业医学杂志,2011,28(3):269.

