江苏省高淳地区青少年糖尿病流行情况分析
王 萍,吕 龙,谷 丽,马 兰,朱国民
(江苏省高淳县人民医院,江苏 高淳 211300)
江苏省高淳地区青少年糖尿病流行情况分析
王 萍,吕 龙,谷 丽,马 兰,朱国民
(江苏省高淳县人民医院,江苏 高淳 211300)
目的 了解江苏省高淳地区青少年糖尿病流行情况。方法 对高淳地区2 804名16~19岁青少年空腹血糖(FBG)分布和糖尿病流行情况进行抽样调查。结果 青少年人群中糖尿病患病率0.39%,空腹血糖受损(IFG)的患病率为6.5%。男性糖尿病患病率0.26%,女性糖尿病患病率0.54%。结论 江苏省高淳地区青少年糖尿病和IFG的患病情况与相关调查研究结果一致,且与肥胖关系密切。
糖尿病;流行情况;患病率;青少年
随着糖尿病患病率的快速增长,糖尿病对人类的健康威胁已是一个全球性问题。糖尿病复杂的发病过程及机制使人类尚未找到根治方法,一旦诊断为糖尿病就意味着患者需要终身接受药物治疗,并且糖尿病的诸多并发症对患者的生命和生活质量威胁极大,给社会、家庭以及患者带来沉重的经济负担。 近20 a来,全世界范围内儿童、青少年糖尿病发病率明显上升[1],尤其是肥胖儿童、青少年,糖尿病和糖耐量减退发病率明显增高[2]。儿童和青少年患糖尿病后的危害比成人更大,发病年龄的提前使儿童、青少年在青壮年时就出现并发症,发生心脑血管疾病的危险增加。为了解江苏省高淳地区青少年糖尿病流行情况,本研究对高淳县6所高级中学中16~19岁青少年空腹血糖(FBG)分布和糖尿病流行情况进行了抽样调查研究。现报道如下。
1 临床资料
1.1 研究对象 抽取江苏省高淳县6所高级中学的16~19岁青少年2 804名,对其进行体格检查,包括身高、体质量、血压等,体质量指数(BMI)=体质量(kg)/身高(m)2。具体数据见表1。
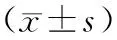
表1 高淳地区16~19岁人群人口学特征比较
注:1 mmHg=0.133 kPa。
1.2 方法 本研究以空腹静脉血糖为主要诊断指标,抽取每个对象的静脉血用葡萄糖氧化酶法测定FBG。超重和肥胖的定义以中国肥胖问题工作组建立的全国统一学龄儿童、青少年超重、肥胖筛查BMI值分类标准为依据,BMI≥24~28 kg/m2为超重,BMI≥28 kg/m2为肥胖[3]。
1.3 糖尿病诊断 糖尿病诊断标准根据1999年世界卫生组织(WHO)有关糖尿病的诊断与分型标准:①糖尿病症状+任意时间血糖≥11.1 mmol/L;②FBG>7.0 mmol/L;③口服葡萄糖耐量试验(OGTT)2 h血糖≥11.1 mmol/L,FBG≥6.1 mmoL/L且<7.0 mmol/L为空腹血糖受损(IFG)。
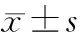
2 结 果
2.1 糖尿病患病率 本研究对象糖尿病患病率0.39% (11/2 804),其中男性糖尿病患病率0.13%(2/1 509),女性糖尿病患病率0.70%(9/1 295)。IFG的患病率为6.5%(183/2 804),其中男性IFG患病率3.7%(56/1 509),女性IFG患病率9.8%(127/1 295)。女性糖尿病、IFG的患病率均明显高于男性(P<0.05和P<0.01)。
2.2 患病率与BMI的关系 超重和肥胖组244名(超重186名,肥胖58名),非超重组2 560名,其糖尿病患病率分别为2.05%(5/244)和0.24%(6/2 560),2组比较差异有统计学意义(P<0.01)。
3 讨 论
目前,全球的儿童青少年糖尿病的发病率和患病率呈明显的增高趋势,随着肥胖儿童的增加,2型糖尿病的发病亦显著增加。美国报道亚利桑那Pima Indian族12~19岁儿童和青少年1979年2型糖尿病的患病率为4.1/1 000,女性为男性的5倍;至2000年15~19岁青少年的患病率增至50.9/1 000。美国白人青少年2型糖尿病的发病率1976—1980年为7.3/105,1991—1995年为13.9/105,增加了1倍;2000年报告2型糖尿病在青少年糖尿病中已占30%,过去<10%[4]。日本的一项调查显示中学生1976—1989年和1991—1995年2型糖尿病的发病率由7.3/105上升为13.9/105,十数年发病率增加2倍;2000年<15岁的小学生2型糖尿病发病率为2.0/105,中学生为13.9/105[5]。我国根据北京儿童医院住院患者登记,在1993年以前无2型糖尿病儿童住院,1993—1997年诊断5例,占住院糖尿病患者的3.5%,1998—2001年13例。2002年8例,占住院糖尿病患者的39.0%,亦有明显增加的趋势。发病年龄提前可能会导致青壮年发生心脑血管病的危险性增加[6-7]。金艳艳等[8]对2000—2010年新诊断的住院糖尿病及肥胖患儿的临床资料进行了回顾性分析,结果发现与前5 a相比,近5 a 1型糖尿病病例数增加1.35倍,2型糖尿病病例数增加4.20倍,2型糖尿病构成比增长幅度大于1型糖尿病(P<0.05);其中1 301例肥胖儿童接受口服葡萄糖耐量试验,29例确诊为2型糖尿病,255例为糖尿病前期(并脂代谢紊乱133例,非酒精性脂肪肝病138例,高血压53例)。儿童青少年2型糖尿病的患病情况有明显的差异,除了地区、种族、经济方面的因素外,调查方法、年龄段、敏感性及特异性也存在差异。我国一项对全国31个省、市、自治区的5~17岁儿童的调查结果显示,糖尿病标化患病率(不分型)为0.19%,其中城市为0.25%,农村为0.17%,城市略高于农村但差异无统计学意义 (P>0.05),儿童和青少年糖尿病患病率随年龄增加而增高,5~9岁、10~14岁和15~17岁组糖尿病标化患病率分别为0.10%,0.14%和0.39%,15岁以上青少年糖尿病患病率高于其他年龄组,但无统计学差异,城乡结果基本一致[9]。
本研究对高淳地区进行随机抽样调查结果显示,16~19岁青少年糖尿病的患病率为0.39%,IFG的患病率为6.5%。目前高淳地区主要为农村人口,调查结果反映了目前城乡之间的糖尿病患病率差距在缩小,农村青少年糖尿病要重视。
世界各国儿童青少年2型糖尿病患病的增加与儿童肥胖的增加是一致的。在以往的很多研究中发现肥胖是与2型糖尿病发病明显相关的高危因素,儿童2型糖尿病 BMI显著高于同龄正常儿童[10]。 美国肥胖儿童近20 a约增50%[11],据调查,我国儿童、青少年期肥胖症的发病率已由上世纪80年代的3%~5%上升至近年的8%~13%。颜纯[12]对416例肥胖儿童进行了葡萄糖耐量试验,结果证实34.9% 肥胖症患儿伴有高胰岛素血症,充分说明肥胖症是发生2型糖尿病的高危群体,肥胖症的增加亦即是扩大了2型糖尿病的后备军。
本次调查中超重和肥胖者的糖尿病发病率明显高于非超重和肥胖者,这与以上研究均相符。随着人民生活水平的提高,饮食结构的改变,高脂肪、高热量食物大量摄入,活动减少,导致肥胖率增加,加上青少年学生的学习任务繁重,心理压力增加,心理压力可能通过影响激素水平和神经信号,进一步影响胰岛素敏感性和免疫系统功能,对糖尿病的发生有一定促进作用[13-14],从而导致青少年糖尿病的患病率增加。
由于2型糖尿病的遗传率远高于1型,因此,随着我国成年人糖尿病发病率的急剧增高,在儿童、青少年期即应对发生2型糖尿病的高危因素予以重视和及早采取干预措施。青少年患者中普及性的医疗常识有一定欠缺,本调查共检出11例糖尿病,只有2例知道自己患有糖尿病,知晓率仅为18%。提示今后的关键措施是加强糖尿病知识宣传教育,使青少年患者及其父母知晓糖尿病的病因与危险因素、临床表现与防治方法。要利用各种干预手段提高青少年糖尿病防治知识水平和自我保健意识,提倡合理膳食、适当运动的健康生活方式,同时注意调节心理平衡,把糖尿病防控知识真正转化为青少年的良好行为,使这一类严重危害健康的终生疾患的发病率有所下降。在农村地区,由于文化的差异,作为内分泌专科医师更要加强宣教,让农村人口也要加入到糖尿病预防的行列。
国内外一系列的研究发现目前糖尿病年轻化已经成为趋势。本研究结果提示,随着高淳地区经济的不断发展,高脂、高糖的不良饮食习惯以及运动量的减少可能为该地区青少年糖尿病的主要发病原因,作为患儿父母及内分泌科医师都应该加强糖尿病防治意识,注重健康宣教,使糖尿病患病年轻化问题引起全面重视。总之,糖尿病的预防要从青少年时期抓起。
[1] Gaser NS. Non-insulin-dependent diabetes mellitus in childhood a-nd adolescence[J]. Pediatr Clin North Am,1997,44:307-327
[2] Weiss R,Dziure J,Burgret T,et al. Obesity and the metabolic syndrome in children and adolescents[J]. New English J Med,2004,350:23
[3] 中国肥胖问题工作组. 中国学龄儿童青少年超重、肥胖筛查体质量指数值分类标准[J]. 中华流行病学杂志,2004,25(2):97-102
[4] Fagot-Campagna A,Pettitt DJ,Engelgan MM,et al. Type 2 diabetes among North American children and adolescents:An epidemiologic review and a public health perspective[J]. Pediatrics,2000,136:664-672
[5] Young TK,Dean HJ,Flett B,et al. Children obesity in a population at high risk for type 2 diabetes[J]. J Pediatrics,2000,136:365-369
[6] Amed S,Daneman D,Mahmud FH,et al. Type 2 diabetes in children and adolescents[J]. Expert Rev Cardiovase Ther,2010,8(3):393-406
[7] 黄轲,赖灿,梁黎,等. 儿童代谢综合征并发缺血性脑卒中一例[J]. 中华儿科杂志,2009,47(6):471-472
[8] 金艳艳,梁黎,傅君芬,等. 儿童2型糖尿病及糖尿病前期患病率研究[J]. 中国当代儿科杂志,2011,13(2):138.140
[9] 付萍,满青青,张坚,等. 中国5~17岁儿童青少年糖尿病流行情况分析[J]. 卫生研究,2007,36(6):722-724
[10] Talla D. Hyperlipidemia in children with type 2 diabetes mellitus[J]. Pediatr Endocrinol Metab,2002,15(Suppl 1):505-507
[11] Anavian J,Brenner DJ,Fort P,et al. Profiles of obese children presenting for metabolic evaluation[J]. Pediatric Endocrinology Metabolism,2001,14:1145-1150
[12] 颜纯. 重视儿童青少年糖尿病的防治[J]. 中华儿科杂志,2003,4l(4):243-244
[13] Sepa A,Wahlberg J,Vaarala O,et al. Psychological stress may induce diabetes-related autoimmunity in infancy[J]. Diabetes Care,2005,28(2):290-295
[14] Davey Smith G,Bracha Y,Svendsen KH,et al. Incidence of type 2 diabetes in the randomized multiple risk factor intervention trial[J]. Anil Intern Med,2005,142(5):313-322
南京市科技发展基金资助项目(YKK10192)
10.3969/j.issn.1008-8849.2014.13.036
R587.1
B
1008-8849(2014)13-1449-02
2013-06-01

