临床医生如何识别与正确防治老年谵妄
李方福,岳冀蓉,董碧蓉
(四川大学华西医院老年医学中心,四川 成都 610041)
谵妄(delirium)表现为急性脑功能下降,伴认知功能改变和意识障碍,也称急性意识混乱。以急性发作、日轻夜重、病程波动、意识改变和认知障碍为特征,在综合医院发生率高,尤其多见于骨科、ICU和老年科,常伴发于躯体疾病加重、感染、缺血、缺氧状态,多发生于手术时或手术后,常被漏诊、误诊和误治。
1 谵妄的流行病学
随增龄出现的大脑储备功能下降,使谵妄在老年人群中发病率非常高。在55岁以上的普通人群,谵妄发生率为1.1%,但年龄>65岁以后,每增加1岁发生谵妄的风险增加2%。据统计,在老年住院患者中,谵妄的发病率为25%~56%,而在重症监护室(ICU)的患者中可以高达80%。表1、表2报告了谵妄的患病率以及发病率[1]。

表1 老年谵妄的患病率

表2 谵妄的发病率
谵妄给社会带来巨大的经济负担。在美国,每年导致住院费用人均增加3 090美元,而每年医院总医疗费用增加85亿美元。1篇JAMA的系统评价[2]显示:谵妄明显增加死亡率,谵妄组入住护理院是对照组的3倍,痴呆发生率是对照组的7倍;轻度谵妄病例漏诊率在70%以上,即使在美国也有约32%~67%的谵妄患者未被诊断,西方国家的研究表明,84%~95%的老年谵妄患者没有被临床医生识别,没有得到有效的治疗,而在国内诊断率更低。因此,谵妄的诊断和防治应该引起广大医师的重视。
2 谵妄的易患因素和诱发因素
易患因素是指慢性的使老年人易于发生谵妄的一些危险因素。例如:①高龄。②认知功能障碍。③合并多种躯体疾病。躯体疾病是谵妄的必要条件,而几乎所有的躯体疾病都可能引起谵妄。④存在视力或听力障碍。⑤活动受限。⑥酗酒。这些易患因素往往是不可逆转的,易患因素越多,老年人越容易发生谵妄。
在易患因素的基础上,任何机体内外环境的紊乱均可促发谵妄,成为诱发因素。常见诱发因素为:①应激。骨折、创伤、慢性疾病急性加重等。②营养不良。③手术以及麻醉。④药物,特别是抗胆碱能药、苯二氮类镇静催眠药、抗精神病药物等。⑤缺氧。包括慢性肺病加重、心肌梗死、心律失常、心衰引起的低氧血症。⑥疼痛。⑦排尿或排便异常,如尿潴留及粪嵌塞。⑧脱水,电解质紊乱。⑨感染。泌尿和呼吸系统感染,甚至脓毒败血症。⑩睡眠障碍。
近年来许多队列研究、系统评价以及循证指南评估了谵妄的危险因素[3-5],产生了大量的循证医学的证据。在NICE2010年颁发的谵妄的循证指南[3-4],纳入38项研究评估影响谵妄发病率和引起谵妄持续状态的危险因素,表3、表4列出了有统计学意义的一些危险因素及OR值。
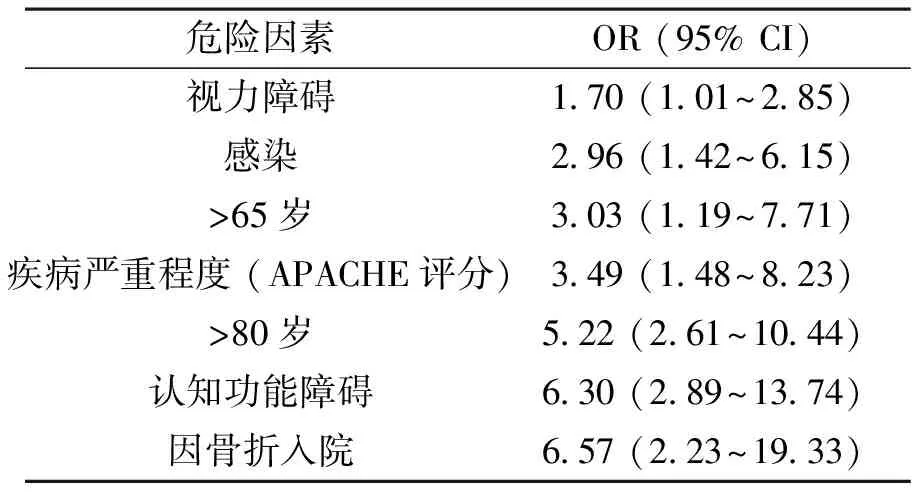
表3 影响谵妄发生率的常见危险因素及OR值

表4 引起谵妄持续状态的常见危险因素及OR值
可以看出高龄、认知功能障碍、束缚引起的活动减少对谵妄的发生率和持续状态有明显的不良影响。
3 谵妄的诊断和鉴别诊断
3.1 诊断标准 谵妄作为一种复杂的急性脑功能异常,诊断标准比较复杂,需由有经验的专科医生(例如老年科、神经内科、精神科医生)通过床旁详细的神经精神评估了解患者的精神状况,并且通过询问家属以及相关医护人员了解患者病情的变化和波动情况,按照DSM-Ⅳ的谵妄诊断金标准进行诊断[6],要求满足以下4点条件:①意识紊乱,不能集中和维持注意力,注意力容易转移。②认知功能的改变,例如记忆力下降, 时间空间人物定向力异常,语言障碍等;或者出现感知功能异常,这些异常无法单纯用痴呆进行解释。③急性发病,常于数小时至数天内发病,1天内症状有波动。④有潜在的病因,包括全身性疾病、药物中毒、突然停药以及各种因素联合作用。由于谵妄的特点为突然发病,病程为波动性,常常夜间加重,专科医生不可能24 h在床旁对患者进行评估,因此使用金标准诊断谵妄可行性低。正因如此,临床上谵妄的患者极容易漏诊。
3.2 筛查方法 CAM是目前使用最广泛的谵妄量表,20多年来被认为是谵妄最有效的筛查工具[7]。调查量表前,必须对患者进行认知功能和注意力评估,例如3个单词的记忆力测验、数字广度测验,从而客观地了解患者的短时记忆能力和注意力。①数字广度——顺背或者倒背数字,正背5个或者倒背4个为正常;②正数以及倒数星期一到星期天,一月到十二月;③听到某个字母举手;④给患者看图片,要求患者记忆并且回忆;⑤100减7。
另外,调查者还要通过询问患者家属以及护理人员了解患者是否为急性发病、病情是否波动。CAM快速筛查量表包括4点。特征1:精神状态的急性改变。看患者的精神状态是否较基础水平发生急性变化。特征2:注意力不集中。看患者的注意力是否不易集中,例如易转移注意力或很难与他进行交流,这种异常在一天中是否有波动。特征3:思维混乱。患者的思维是否混乱或不连贯(对话不切题、意思不明确、语无伦次或突然转移话题),这种异常在一天中是否有波动。特征4:意识状态的改变。患者的神志是否正常。神智分为清晰、过分警觉、嗜睡(易叫醒)、昏睡(不易叫醒)、昏迷(不能叫醒),这种异常在一天中是否有波动。
需要注意的是4条标准是筛查谵妄的量表。诊断要求必须满足“急性发作”和“注意力不集中”这2条,并且至少满足“思维混乱”或者“意识状态改变”其中的1条或2条。
3.3 鉴别诊断 谵妄诊断应注意与痴呆和抑郁相鉴别,由于痴呆患者也会出现记忆力、定向力障碍,甚至出现精神行为异常,而抑郁症患者也会出现类似谵妄的动作迟缓。因此,需要与之鉴别。最重要的区别在于谵妄起病急,呈波动性变化,而痴呆和抑郁症患者的症状呈稳定持续的状态。另外,注意力不集中也是谵妄的特征性变化。
4 谵妄的治疗策略
尽管近30年来谵妄研究取得许多进展,但是谵妄的死亡率和致残率仍然未得到明显改善,所有研究证据表明,谵妄的治疗效果不如预防。目前对于谵妄的治疗还是强调早期发现、早期治疗。由此,我们可以看到预防谵妄、早期筛查发现谵妄的重要性。谵妄的治疗流程见图1。
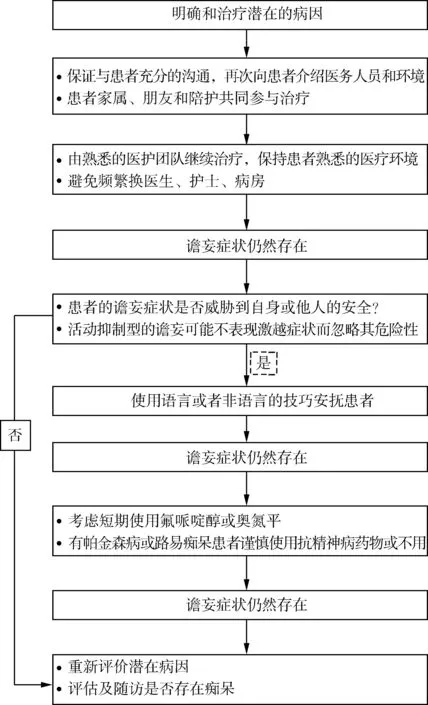
图1 谵妄的治疗流程
4.1 非药物治疗 由于谵妄病因复杂,危险因素多,因此治疗强调针对病因的综合治疗措施,优先考虑非药物治疗。循证指南推荐谵妄的治疗方案为治疗潜在疾病,明确病因,针对病因进行综合治疗,同样强调多学科干预,医护团队和家属共同参与治疗,非常类似于谵妄的预防措施[8]。
目前所有的证据均提示,谵妄的治疗效果远远不如预防效果。一旦发生谵妄,患者很难逆转不良预后,因此,早期发现、早期治疗甚至在未发生谵妄进行有效的预防,是医生最明智的选择。
4.2 药物治疗 药物治疗原则:①单药治疗比联合药物好,可以降低药物不良反应和药物相互作用;②从小剂量开始;③选择抗胆碱能活性低的药物;④尽可能快地停药,主要纠正引起谵妄的潜在原因;⑤持续应用非药物干预措施。许多抗精神病药物、镇静药物均有导致或加重谵妄的可能,并且目前证据提示药物(包括抗胆碱酯酶药物、抗精神病药物及苯二氮类药物)治疗谵妄没有明确的疗效,有些药物反而会增加死亡率。在通常情况下,我们不提倡使用药物治疗谵妄。目前美国FDA没有批准任何一种药物可以用于治疗谵妄。药物治疗仅限于患者出现激越行为,威胁到自身或他人安全,并且在非药物治疗无效时使用。目前可以使用短效的抗精神病药物,例如氟哌啶醇改善患者的精神行为异常。常用的谵妄治疗药物包括氟哌啶醇、苯二氮类等。
4.2.1 氟哌啶醇(haloperidol) 仅用于严重激越的患者,在所有主要神经镇静药物中,抗胆碱能活性最低,药效高,可以口服和肌注。方法:①预防谵妄。术前24 h内小剂量氟哌啶醇可以减轻和缩短髋骨骨折术后的谵妄,证据显示每治疗5.6个患者有1例患者可以从中获益[9]。②治疗谵妄。推荐小剂量口服或肌注,用于控制患者的精神症状,静脉使用会引起Q-T间期延长,因此应慎用。初始剂量0.5~1.0 mg,逐渐滴定,每2~4 h再增加剂量,最大剂量为4 mg/d,当剂量>4.5 mg/d,椎体外系和心血管的不良反应增加。可以表现为心律失常、心电图异常、高血压或低血压;抑郁焦虑、激越、静坐不能等;此外还有皮炎、口干、腹泻、便秘、恶心等。帕金森病、重度抑郁、骨髓抑制、严重心脏和肝脏疾病、昏迷的患者禁用。一旦治疗有效后,逐渐减量停药。
4.2.3 新型的抗精神病药物 抗精神病药物是控制激惹症状很重要的一类药物。但是目前证据表明该类药物治疗谵妄疗效不确定。另外,所有的抗精神病药物均有可能增加患者死亡和痴呆患者脑卒中的可能性,因此都推荐短期谨慎使用。这类药物疗效与氟哌啶醇相当,但锥体外系不良反应少,因此安全性较好。代表药物有奥氮平,口服或舌下含服,起始剂量1.25~2.5 mg/d顿服,之后剂量在1.25~10 mg/d调整。
5 谵妄的预防
谵妄的预防要求纠正诱因、针对危险因素并强调多学科团队干预的非药物性预防方案。医务人员首先全面评估患者,针对患者存在的具体的危险因素,个体化地提供相应的多学科团队干预方案。谵妄的NICE指南是目前最权威的循证医学指南[3-4],指南提出应针对以下10条危险因素的综合性预防措施,见表5。

续 表5 谵妄的综合性预防措施
强调预先评估患者,根据每个患者的危险因素,量身定做相应的预防措施。
参考文献:
[1]Inouye SK, Westendorp RG, Saczynski JS.Delirium in elderly people[J].Lancet,2013:27.doi:10.1016/S0140-6736(13)60688-1.
[2]Witlox J,Eurelings LSM,de Jonghe JFM,et al.Delirium in elderly patients and the risk of postdischarge mortality, institutionalization, and dementia:a meta-analysis[J].JAMA: the journal of the American Medical Association,2010,304(4): 443-451.
[3]National Clinical Guideline Centre.Delirium:diagnosis,prevention and management (full guideline). Available at: www.nice.org.uk/nicemedia/live/13060/49908/49908.pdf on 3 May 2011.
[4]Delirium: Evidence Update April 2012. A summary of selected new evidence relevant to NICE clinical guideline 103 ‘Delirium: diagnosis, prevention and management’ (2010).Available at:https://www.evidence.nhs.uk/evidence-update-14
[5]Inouye SK. Delirium in older persons[J].New England Journal of Medicine,2006, 354(11):1157-1165.
[6]American Psychiatric Association: Diagnostic and Statistical Manual of Mental Disorders,4th Edition,Text Revision. Washington, DC, American Psychiatric Association,2000.
[7]Wong CL,Holroyd-Leduc J, Simel DL, et al. Does This Patient Have Delirium?[J]. JAMA:the journal of the American Medical Association,2010,304(7): 779-786.
[8]Inouye SK,Bogardus Jr ST,Charpentier PA,et al.A multicomponent intervention to prevent delirium in hospitalized older patients[J].N Engl J Med,1999,340:669-676.
[9]Marcantonio ER,Flacker JM,Wright RJ,et al.Reducing delirium after hip fracture: a randomized trial[J].J Am Geriatr Soc,2001,49:516-522.

