睡眠质量与青年脑梗死预后的相关性
赵晶,钱进军*,巩企霞
(1.江苏大学附属第四医院神经内科,江苏镇江212001;2.江苏大学临床医学院,江苏镇江212001)
睡眠质量与青年脑梗死预后的相关性
赵晶1,钱进军1*,巩企霞2
(1.江苏大学附属第四医院神经内科,江苏镇江212001;2.江苏大学临床医学院,江苏镇江212001)
目的:探讨睡眠质量对青年脑梗死患者疗效的影响。方法:将40例伴有睡眠障碍的青年急性脑梗死患者随机分为睡眠干预组(20例)和对照组(20例)。两组患者均给予基础治疗,睡眠干预组加用阿普唑仑使匹兹堡睡眠质量指数(PSQI)评分>7分;两组患者均在治疗前及治疗14、90 d后进行神经功能缺损程度评分(NIHSS)。结果:两组患者治疗前NIHSS评分差异无统计学意义(P>0.05),治疗后NIHSS评分均较治疗前降低(P均<0.05)。睡眠干预组治疗后NIHSS评分明显低于对照组(P<0.05)。结论:改善睡眠质量可降低青年急性脑梗死患者的NIHSS评分,提高临床疗效。
脑梗死;睡眠障碍;疗效
近年来青年脑梗死的发病率逐年上升,且以具有不良生活作息习惯的职业者多发[1]。睡眠剥夺是指因环境影响丧失了正常所需睡眠量的状态,24 h以上完全没有睡眠称为完全睡眠剥夺,24 h以内没有睡眠为部分睡眠剥夺[2]。研究表明,睡眠障碍是脑梗死的危险因素,睡眠不足或时间过长与人群死亡率升高有相关性[3]。美国和澳大利亚的两项大样本研究结果显示,睡眠不足或睡眠时间过长与脑卒中存在相关性[4-5]。研究发现,睡眠剥夺者糖尿病的发病率明显升高[6-7];失眠、睡眠时间过短、睡眠质量差可导致儿童肥胖,加重高血压患者自主神经功能紊乱[8-9]。目前,涉及睡眠障碍与青年脑梗死的研究较少,本研究对青年脑梗死患者采用匹兹堡睡眠质量指数(Pittsburgh sleep quality index,PSQI)量化指标系统评价患者睡眠质量,并以阿普唑仑对睡眠障碍进行干预,探讨睡眠质量对青年脑梗死治疗效果的影响。
1 对象与方法
1.1 病例
40例病例均为2012年1月至2013年1月江苏大学附属第四医院神经内科收治的青年急性脑梗死患者,全部符合1995年第四届全国脑血管病学术会议所通过的脑梗死诊断标准[9],并经头颅MRI或CT证实。入选标准:年龄18~45岁;首次发病或既往虽有脑梗死病史但未留后遗症者;近1个月内无出血倾向或出血性疾病;发病时间<48 h;无严重肝肾功能不全;排除消化道溃疡、脑肿瘤、出血性脑卒中、脑外伤病史患者;神经功能缺损程度评分(NHISS)<20分,能配合完成PSQI量表评分;PSQI总分>7分;患者或亲属签署知情同意书。
1.2 评分标准
采用PSQI量表评定受试者最近1个月的睡眠质量,包括睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物、日间功能障碍等7个成分。每个成分按0~3等级计分,累积各成分得分为PSQI总分,总分范围为0~21分,得分越高,表示睡眠质量越差。
1.3 治疗方法及分组
将40例患者随机分为2组。睡眠干预组20例,其中,男17例,女3例;年龄(39.80±6.49)岁;伴有高血压11例,糖尿病2例,吸烟7例,饮酒3例,入院时NIHSS评分(8.95±6.18)分,PSQI评分(11.25±2.92)分。对照组20例,其中,男14例,女6例,年龄(40.00±4.24)岁,伴有高血压13例,糖尿病2例,吸烟9例,饮酒5例,入院时NIHSS评分(7.50±4.51)分,PSQI评分(11.35±3.33)分。两组患者的年龄、性别组成、基础状况(包括高血压、糖尿病、吸烟、饮酒、血脂)、入院时PSQI评分、NIHSS评分等比较,差异均无统计学意义(P均 >0.05)。见表1。
两组患者根据梗死面积均适当选用脱水剂以减轻脑水肿,同时给予基础治疗,包括抗血小板治疗、他汀类制剂、疏血通注射液、神经保护剂胞磷胆碱。合并基础疾病时予以对症处理,包括控制血压、血糖、血脂等。对照组仅给予上述基础治疗。睡眠干预组在此基础上给予阿普唑仑改善睡眠,使PSQI评分<7分。
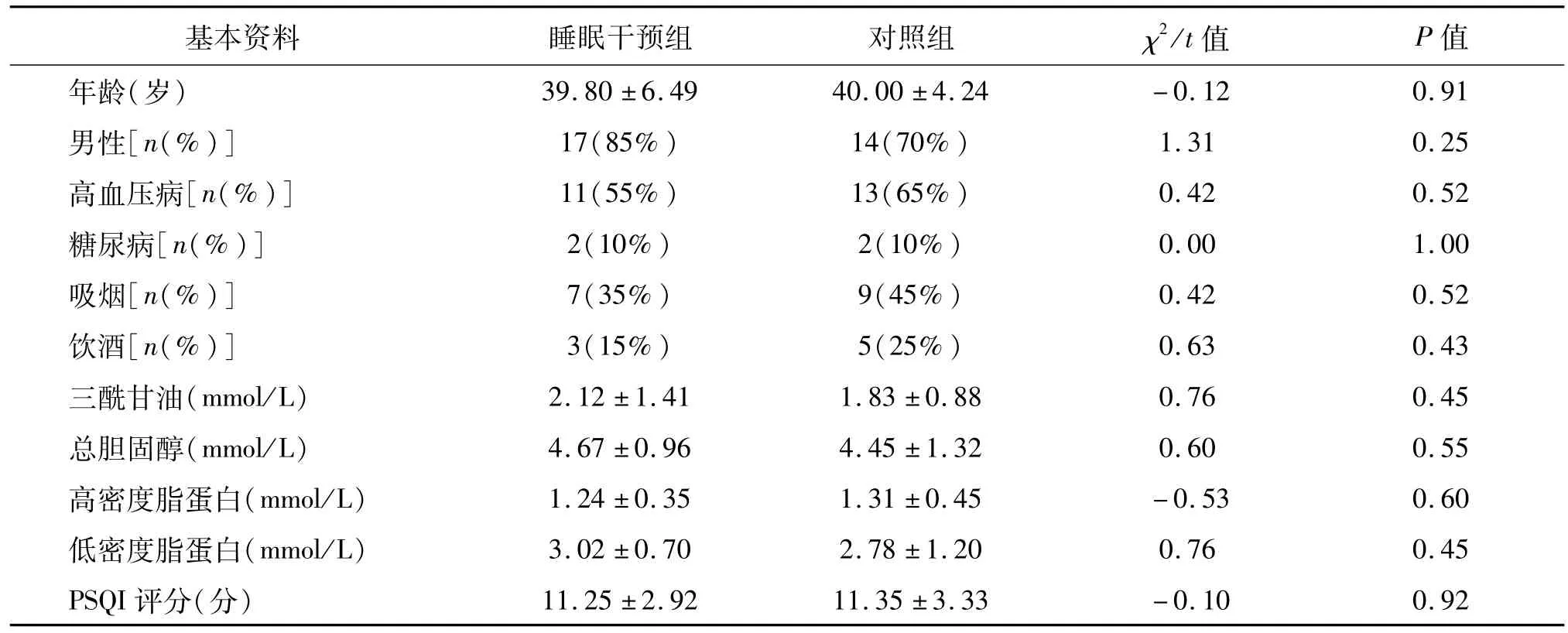
表1 两组患者一般资料比较
1.4 NIHSS评分
采用目前普遍使用的美国国立卫生研究院卒中量表(NationalInstituteofHealthStrokeScale)分别对两组患者治疗前及治疗后14、90d进行NIHSS评分。
1.5 统计学分析
采用统计软件SPSS16.0进行统计分析,结果以均数±标准差(±s)表示。两样本均数比较时采用独立样本t检验,多个样本均数比较采用单因素方差分析,多重比较采用LSD-t法;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
治疗前两组NIHSS评分比较,差异无统计学意义(P>0.05)。对照组不同时间点NIHSS评分比较,差异无统计学意义(P>0.05),睡眠干预组治疗后14dNIHSS评分较治疗前下降(P<0.05),但与对照组比较,差异无统计学意义(P>0.05);睡眠干预组治疗90d后NIHSS评分与治疗前及治疗后14 d比较,差异均有统计学意义(P均<0.05),且明显低于对照组(P<0.05)。见表2。
表2 两组患者治疗前后NIHSS评分比较 n=20,±s

表2 两组患者治疗前后NIHSS评分比较 n=20,±s
a:P<0.05,与治疗前比较;b:P<0.05,与治疗后14d比较
组别 治疗前 治疗后14d 治疗后90d F值 P值7.50±4.51 4.55±4.59 4.80±4.70 2.52 0.09睡眠干预组 8.95±6.18 5.45±4.65a 2.25±2.42a,b 10.26 0.00 t值对照组0.40 0.54 0.038 0.85 0.62 -2.15 P值
3 讨论
睡眠 觉醒是维持人类生命活动的一个重要生理过程。睡眠包括慢波睡眠和快动眼睡眠两个基本阶段。多种神经元及递质参与睡眠 觉醒的神经调控,乙酰胆碱神经元在觉醒期和快动眼期兴奋性最高,慢波睡眠期兴奋性降低;5-羟色胺神经元在觉醒期兴奋性最高,慢波睡眠期兴奋性降低,快动眼期最低;多巴胺、组胺、食欲素(胖素)也是重要的促觉醒神经递质;γ-氨基丁酸(GABA)是最主要的促睡眠神经递质[10]。
本研究发现,在脑梗死急性期对有睡眠障碍的青年脑梗死患者进行睡眠干预,治疗90d后,睡眠干预组NIHSS评分较对照组明显降低,提示干预组患者睡眠质量提高,脑梗死预后改善,但具体机制尚不明确,有待进一步研究。另有研究表明,睡眠质量与血压、血糖控制有相关性[11-12]。
睡眠剥夺后患者常伴有注意力不集中、精力下降、反应迟钝,心率加快、血压升高,能量消耗增加,体质量下降,代谢增加等现象。血压水平与卒中再发密切相关,降低血压,尤其降低夜间睡眠期血压水平是减少卒中发生的关键[11]。夜间睡眠期高血压患者若无脑内大血管严重狭窄,睡前需要服用足够剂量的降压药物平稳降压,恢复血压的昼夜节律,减轻靶器官损害。所以,对于脑梗死且有高血压病史的人群,应创造条件保证良好的睡眠,稳定血压。实践证明,维持血压正常对脑血管病患者是有益的,可减少再发的危险[13]。
本研究尚存在以下局限性:研究对象来自同一医院神经内科,可能存在选择性偏倚;睡眠时间并不是定量测量获得,而是采用研究对象自我报告的方式,两者可能存在差异。本研究采用随机对照研究,只是初步探讨睡眠改善与脑梗死预后的关系,尚不能得出因果结论,有待于利用大样本的队列研究验证睡眠改善与脑梗死预后之间的关系。
[1] 闫文明,李泽宇,于丽,等.青年脑梗死患者危险因素的探讨[J].内蒙古医学杂志,2005,37(12):1087-1089.
[2] 彭春霞,张慧敏.睡眠剥夺对健康青年糖代谢的影响[J].中华航空航天医学杂志,2009,20(1):34-36.
[3] Cappuccio FP,D′Elia L,Strazzullo P,et al.Sleep duration and all-cause mortality:a systematic review and meta-analysis of prospective studies[J].Sleep,2010,33(5):585-592.
[4] Sabanayagam C,Shankar A.Sleep duration and cardiovascular disease:results from the National Health Interview Survey[J].Sleep,2010,33(8):1037-1042.
[5] Magee CA,Kritharides L,Attia J,et al.Short and long sleep duration are associated with prevalent cardiovascular disease in Australian adults[J].JSleep Res,2011,21(4):441-447.
[6] 张雷,张盼,娄培安,等.睡眠质量及时间与2型糖尿病的关系研究[J].中华疾病控制杂志,2012,16(2):117-120.
[7] 宋敬珍,吕秀芹.2型糖尿病患者睡眠质量与血糖水平的关系[J].临床荟萃,2009,24(14):1240-1241.
[8] 周建妹,于恩彦,任爱华,等.失眠对老年高血压患者心率变异性的影响[J].中华老年医学杂志,2012,31(1):51-53.
[9] 李玉兰,邹敏书,卢宏柱,等.儿童睡眠时间与肥胖的关系[J].临床儿科杂志,2012,30(1):80-83.
[10] 臧照辉,雷志勇,陈虹,等.睡眠 觉醒的神经调节机制[J].国际药学研究杂志,2008,35(1):30-33.
[11] 禹程远,公永太,李悦.夜间高血压研究进展[J].中国实用内科杂志,2012,32(1):38-40.
[12] 潘静.糖尿病合并急性脑梗死病情及转归与血糖水平的关系分析[J].河北医药,2013,35(15):2279-2281.
[13] 卢柏春,文昌思,王苓.急性脑梗死合并高血压患者临床分析[J].中国当代医药,2009,16(9):42-43.
R743.3
B
1671-7783(2014)03-0272-03
10.13312/j.issn.1671-7783.y140024
*:通讯作者,E-mail:qian-jinjun@163.com
2014-02-17 [编辑]刘星星

