高危妊娠管理情况分析
张瑞芳 戴妙灵 杨瑞芬
高危妊娠管理情况分析
张瑞芳 戴妙灵 杨瑞芬
目的 加强高危妊娠孕妇管理,以降低孕产妇及围产儿死亡率。方法 对2011年1月~2011年12月在广州市妇女儿童医疗中心产科门诊产前检查筛查出具有高危因素的孕妇进行回顾性分析。结果 在本院产科门诊建档并住院分娩的孕妇共5382例,筛查出高危孕妇813例,高危妊娠发生率15.11%,高危妊娠转归率为75.10%,高危孕妇前3位高危因素是:妊娠期糖尿病(diabetes mellitus in pregnancy,GDM),疤痕子宫,年龄≥35岁,各占39.36%、12.42%、11.07%;高危孕产妇死亡率为0%;围产儿死亡率为1.0%。结论 重视对高危妊娠管理的强化,尽早发现并处理可能导致高危妊娠的高危因素,能够有效减少发生孕产妇及围生儿死亡的可能性,是有效保障母婴健康的重要措施之一。
高危妊娠;管理;高危因素
在临床上,高危妊娠主要是指妊娠期间发生的一类较为常见且危险性相对较高的并发症、合并症及其他疾病因素,往往会给孕产妇、围生儿的身体健康及生命安全带来相当程度的危害[1-2]。在当前,临床在诊治高危妊娠的同时,还可通过重视对高危妊娠管理工作的强化,来尽早发现并处理可能导致高危妊娠的危险因素,从而促使孕产妇及围生儿死亡的可能性大大降低[3]。为此,本研究以结合广州市妇女儿童医疗中心产科门诊于2011年1月~2011年12月收治的813例高危孕妇及其临床资料进行回顾性分析,通过找出相关的高危因素并加以解决,以此来提高对高危妊娠的管理能力,现具体报道如下。
1 资料与方法
1.1 一般资料 抽取本院产科门诊于2011年1月~2011年12月收治的813例高危孕妇作为研究对象,根据《广州市高危妊娠管理办法》细则,对评定出有高危因素的孕妇由高危专科门诊副主任或以上医师进行监护,并实施高危妊娠情况登记追踪系统管理。
1.2 方法 孕妇在孕12周时开始建立围产保健系统管理病历档案进行产前检查,并进行初次高危妊娠筛查和开始监测。孕妇按时接受产前检查,每次产检完毕与孕妇预约下次产检的时间。建档产检初筛后分别在28周、37周和入院时再次进行高危妊娠筛查。对孕期中筛查出有高危因素的孕妇,由专职护理人员进行高危妊娠管理相关资料的详细专册专卡登记。设立专线电话,每天进行查看,对未按时到院复诊的高危孕妇,可通过电话随
2 结果
2.1 高危因素分布、发生率及顺位 经研究发现,高危妊娠的首要危险因素为妊娠期糖尿病(GDM),其次为疤痕子宫和年龄≥35岁(见表1)。

表1 高危因素分布发生率及顺位
2.2 高危因素的发生率比较 在建档的5382例孕产妇当中,共有813例孕产妇属于高危妊娠,发生率为15.11%。其中,存在妊娠期糖尿病、疤痕子宫和年龄≥35岁者有19例,占2.33%,2种高危因素者109例,占13.41%,1种高危因素685例,占84.26%(见表2)。

表2 高危妊娠发生率的比较
2.3 高危妊娠发生的孕周分布 813例高危妊娠发生的孕周分布是:孕早期5例,孕中期360例,孕晚期448例,发生率分别是8.2%、10.84%、22.16%;占高危百分比分别是0.62%、44.28%、55.10%(见表3)。
2.4 高危妊娠与正常妊娠分娩方式比较 经研究发现,在剖宫产率方面,高危妊娠者的发生率为57.56%,显著高于正常孕产妇的42.8%,比较差异有统计学意义(χ2=4.50,P<0.05,见表4)。
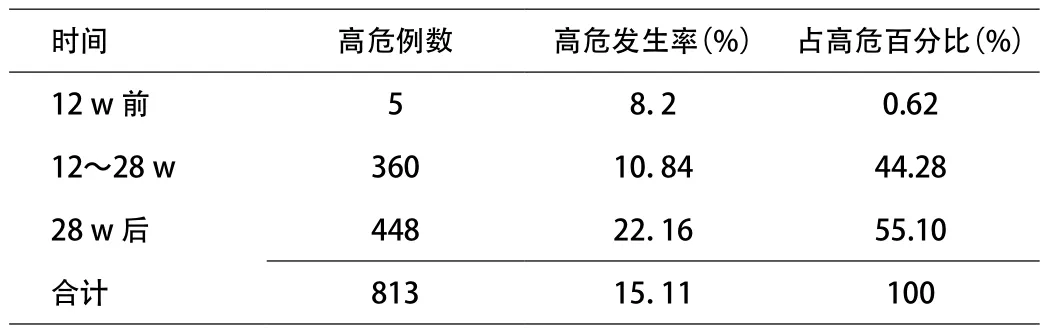
表3 高危因素发生时间及发生率

表4 高危妊娠与正常妊娠剖宫产率的比较(n)
2.5 高危妊娠与正常妊娠分娩结局比较 在新生儿出生窒息率方面,高危妊娠者的发生率为0.37%,与正常妊娠者的0.42%比较,差异无统计学意义。另外在产后出血方面,高危妊娠者的发生率为7.26%,与正常妊娠者的7.16%比较,差异无统计学意义(见表5)。

表5 高危妊娠与正常妊娠分娩结局比较[n(%)]
2.6 死亡率分析 高危孕产妇死亡率为0%;围产儿死亡率为1.0%。
3 讨论
有研究资料指出,衡量一个国家或者是地区的科学技术、医疗卫生水平等,有时可结合该国家或地区的孕产妇及围生儿死亡情况进行综合评价[4]。可见重视对高危妊娠监测管理的强化,具有着不容忽视的作用。这不但是促使母婴死亡率大大降低的可行性途径,同时也是新时期系统管理孕产妇工作的重中之重。结合本研究结果来看,本院2011年1~2011年12月高危妊娠发生率为15.11%,经过一系列的管理和治疗后,大多数孕产妇的病情均得到有效控制,治疗结果较为稳定,可见加强高危妊娠管理对于控制病情和提高母婴生存率很有必要。针对本院的高危妊娠管理结果以及检索相关文献,本研究认为,加强高危妊娠的管理工作,应尽可能做到以下几个方面。
3.1 加强对高危因素的控制 通过一系列措施来尽早识别和回避高危妊娠的危险因素,加强对高危妊娠的防治,是减少母婴死亡和获得良好妊娠结局的关键[5]。结合本研究结果来看,发现影响高危妊娠的危险因素主要是妊娠期糖尿病(GDM)、疤痕子宫、年龄≥35岁,占高危因素的62.85%,而GDM已排本院高危因素中的首位,这可能与近几年来人们生活水平的日益提高以及饮食结构的变化存在密切关系。一般来说,妊娠期糖尿病的发生往往会给胚胎的发育带来严重影响,甚至导致胚胎死亡,并增加孕妇在妊娠期间患上高血压的可能性,严重时甚至导致酮症酸中毒,严重影响到母婴的生命健康。而控制饮食是治疗GDM的关键,也是最基本的措施,通常经饮食疗法干预后,孕妇的血糖水平均可保持稳定,维持在正常水平,部分血糖控制仍不理想者,则需转内科进行诊治,或提前住院,根据情况适时终止妊娠。此外,临床在防治高危妊娠时,还可通过判断孕产妇是否存在疤痕子宫、大龄(超过35岁)等情况,来做到对高危妊娠的早期诊断及治疗,从而从整体上促使临床治疗结果大大提高,促使妊娠结局得到有效改善。
3.2 根据妊娠不同阶段,有重点地抓好高危妊娠管理从本资料高危妊娠发生的孕周分布提示发生在高危妊娠12~28w的高危妊娠360例,占44.28%;发生在28w以后的高危妊娠448例,占55.10%,说明孕周与高危妊娠的发生存在一定的正相关系,孕周越大,高危妊娠的发生率也会相应提升,并在临产前抵达峰值。针对这种情况,临床在监测高危妊娠时,应将重点管理工作放在孕中、晚期阶段,通过严密观察此期间孕产妇各方面的情况,并给予一系列的干预治疗,来进一步减轻和控制病情,从而降低高危妊娠的危险性。另外,结合本研究来看,本院门诊多是在孕中期给予孕产妇建立围产保健病历档案的,相对来说早期建档则较为缺乏,影响高危妊娠的早筛查、早干预。因此在孕期保健中,对每位孕妇要早建档、早检查,预约孕妇按时产检,及时发现高危妊娠,并通过制定一系列的干预治疗措施,做好相关的病情监测、追踪观察和系统管理工作,来将高危妊娠的发生控制在最低限度。
3.3 控制剖宫产率,提高自然分娩率 结合本研究来看,在剖宫产率方面,本院收治的813例高危妊娠者发生率为57.56%,相对于正常妊娠者要高得多,为42.8%,究其原因,本研究认为这可能与下列几个方面有关:(1)由于母婴监测技术能够对孕晚期及分娩阶段母婴的情况进行充分了解,使得该技术近年来在临床上受到广泛使用,以致更多的孕产妇首选剖宫产方式进行分娩。(2)孕妇对分娩过程存在恐惧心理。(3)医生受防御性医疗的影响,纵容了孕妇及家属的要求,导致剖宫产率增高。而WHO推荐的剖宫产率为不超过15%,相对于阴道分娩来说,剖宫产术虽然较为熟练和安全,但容易给母婴带来远、近期并发症,包括产后出血、脏器损伤、产褥感染以及下肢深静脉血栓栓塞等影响孕产妇的并发症,以及医源性早产、肺透明膜病变以及黄疸等影响围生儿的病症[6]。由此可以看出,采取剖宫产方式分娩并不能够降低母婴的死亡率,相反,采取剖宫产方式分娩可能增加孕产妇的病死率[7-8]。因此,应改变孕妇的生育理念,正确认识自然分娩与剖宫产的利弊,增强其对分娩的信心。加强产科业务人员的技术培训,要求医生严格控制手术指征,加强产时监护,提高助产技术,增加试产机会,剖宫产再孕阴道试产为一种安全、有效的分娩方式,对有试产条件的孕妇,应鼓励阴道分娩,对降低剖宫产率,减少分娩并发症有积极的意义[9]。
3.4 加强围产期健康教育,提高对高危妊娠的认识 通过健康教育,提高孕产妇及其家属的保健意识,促使孕妇主动配合积极产检,使高危动态因素明显降低,健康教育可降低高危妊娠发生率[10]。此外,还应该将计划外生育、流动人口列入高危妊娠危险因素的管理范畴,就流动人口而言,这部分孕产妇往往缺乏明确的自我保健意识和围产保健意识,再加上生活条件恶劣、多为经产妇以及居住不稳定等因素的影响,使其对可能导致高危妊娠的各种因素缺乏了解,错过最佳的诊断及防治时期。这一系列情况同样是导致高危妊娠危险因素出现的一个原因。为此,临床在防治高危妊娠时,需要给予这部分人口充分的健康教育,通过为其讲解相关的疾病知识、防治措施等,来提高该部分孕产妇的自我保健及围产保健意识,从而减少高危妊娠的发生,保证母婴生命安全。
3.5 重视对高危妊娠系统管理的强化,能够促使母婴的死亡率大大下降 结合本研究的结果来看,发现分娩不良结局的发生与高危妊娠、正常妊娠并没有相关性,并且在新生儿出生窒息率和产后出血方面,高危妊娠者的发生率分别为0.37%和7.26%,与正常妊娠者的0.42%和7.16%比较,差异无统计学意义。提示分娩不良结局、新生儿出生窒息率以及产后出血等因素与高危妊娠并不存在直接性关系,但临床可通过加强高危妊娠的管理,来最大限度实现对母婴死亡情况的控制。
经本研究表明,重视对高危妊娠管理的强化,尽早发现并处理可能导致高危妊娠的高危因素,能够有效减少发生孕产妇及围生儿死亡的可能性,是有效保障母婴健康的重要措施之一,具有较高的临床应用价值,值得进一步推广。
[1] 李晓霞.高危妊娠的筛查、监测与管理[J].当代医学,2009,15(15):37.
[2] 冯德旺,宫树华.高危妊娠监测结果分析[J].中国妇幼保健,2011,16(9):122.
[3] 巴音花.507例高危妊娠系统管理的结果分析[J].中外健康文摘,2011,8(26):175.
[4] 丁莉.剖宫产术再次妊娠阴道分娩的临床研究.中国妇幼保健,2010,7(10):57-58.
[5] 赵紫榆,周小金,汤月萍,等.产科“潜在危重症”评分的设计及对3269例孕妇病情评价的应用研究[J].中华危重病急救医学,2013, 25(5):298-300.
[6] 马春芸,张映霜.早孕期妇女高危妊娠因素3年回顾性分析[J].中国全科医学,2013,16(4):401-402,408.
[7] 马宏,张一,王秀东,等.心理行为干预对高危妊娠孕妇妊娠结局和负性情绪的影响[J].中华行为医学与脑科学杂志,2012,21(9):813-816.
[8] 陈海萍,肖素梅,刘黎.宫内转诊在高危妊娠救治的应用体会[J].中国社区医师(医学专业),2011,12(17):119.
[9] 向朝静.223例高危妊娠的管理与分析[J].中国当代医药,2011,4(14):182-183.
[10] 戴晶.1168例高危妊娠管理与总结分析[J].中国现代医生,2009,47(6):19-22.
广东 510180 广州市妇女儿童医疗中心 (张瑞芳 戴妙灵杨瑞芬)访的方式对其病情进行了解,并做好相关的随访记录。针对导致高危妊娠的危险因素加以定时监测,并给予患者相应的诊治、追踪管理等,具体可安排专门的医护人员负责。
1.3 统计学方法 本次实验数据采用SPSS19.0软件进行统计学分析,其中计数资料对比采用χ2检验,以P<0.05为差异有统计学意义。
10.3969/j.issn.1009-4393.2014.21.074