降钙素原联合C反应蛋白在急性胰腺炎中的临床诊疗意义
解淑萍 王雪艳 康玉华
降钙素原联合C反应蛋白在急性胰腺炎中的临床诊疗意义
解淑萍 王雪艳 康玉华
目的 探讨降钙素原 (PCT)联合 C 反应蛋白在急性胰腺炎的诊断和疗效观察中的临床价值。方法 78 例急性胰腺炎患者 , 其中 , 轻症胰腺炎病例 43 例 , 重症胰腺炎病例 35 例 , 分别于入院时、入院后 48 h、72 h 和离院前 1 d 采集标本检测血清 PCT 水平及 C 反应蛋白水平。结果 重症胰腺炎组血清 PCT 水平及 C 反应蛋白水平著高于轻症胰腺炎 (P<0.001);入院后 72 h 血清 PCT 及 C 反应蛋白水平达到最高 , 随后逐渐降低 , 离院时达到最低 ;同一时段 , 血清 PCT 水平表现为重症胰腺炎组高于轻症胰腺炎组 (P<0.001)。结论 降钙素原联合 C 反应蛋白是一项早期、快速、安全、高敏感性和高特异性的生物学指标 , 与临床感染的严重程度密切相关 , 对急性胰腺炎诊断及治疗具有非常重要的临床价值。
降钙素原 ;C 反应蛋白 ;急性胰腺炎
急性胰腺炎 (acute pancreatitis, AP)是多种病因导致胰酶在胰腺内被激活后引起胰腺组织自身消化、水肿、出血甚至坏死的炎症反应。轻症胰腺炎 (MAP)以胰腺水肿为主 , 病情呈自限性 , 预后良好 ;重症胰腺炎 (severe acute pancreatitis, SAP)以胰腺出血坏死为主 , 常继发感染、腹膜炎和休克等多种并发症。急性胰腺炎的总体感染率不超过 10%, 若发生胰腺坏死 ,则感染率将增高到 80% 以上 , 病死率高达 30%~40%[1], 早期预测 SAP 可以及时加强治疗 , 改善预后 , 减少死亡率。目前临床常用的早期检测 SAP 的指标很多 , 如白细胞、APACHE II评分系统、Ranson 评分等 , 均需入院 24~48 h 后才能明确 ,且敏感性和特异性不甚理想 , 方法繁琐 , 因此临床医生迫切需要一个切实可行的且能早期反映AP严重程度及预测感染发生的指标。
降钙素原 (procacitonin, PCT) 是无激素活性的降钙素前肽物质 , 参与体内的钙平衡 , 在人体受到菌体释放的内毒素和炎症细胞因子刺激时诱导产生 , 因此 , 细菌感染时血中 PCT升 高[2]。C- 反 应 蛋 白 (C-reactive protein, CRP)是 在 创 伤 和炎症反应中由肝细胞分泌的一种急性反应蛋白 , 其水平可反映胰腺细胞损伤及坏死的程度[3]。本文通过监测本院消化内科 2013 年 1~11 月收治 78 例急性胰腺炎患者的血清 PCT、CRP 水平的变化 , 并比较在不同时间 PCT 及 CRP 的水平 ,探讨其在急性胰腺炎的诊断和疗效评估中的临床价值 , 现报告如下。
1 资料与方法
1. 1 一般资料 选取 2013 年 1~11 月本院消化内科收治的符合诊断标准的轻症胰腺炎患者 43 例 , 男 23 例 , 女 20 例 ,年龄 20~83 岁 , 平均年龄 (50.2±13.5)岁 ;重症胰腺炎患者35 例 , 男 18 例 , 女 17 例 , 年龄 27~85 岁 , 平均年龄 (53.5±14.2)岁 ;入选标准为典型的上腹痛和血清淀粉酶和 /或脂肪酶水平至少升高 3 倍 , CT 或 B 超示坏死性或间质水肿性胰腺炎 ,急性胰腺炎的标准符合 Ranson 诊断标准[4], 两组患者在性别、年龄上比较差异无统计学意义 (P>0.05), 具有可比性。
1. 2 方法 所有患者分别于入院时、入院后 48 h、72 h 和离院前 1 d 采集血液标本 , 离心分离血清 , 进行血清 PCT 及CRP 的水平测定 , 其中血清 PCT 的测定采用双抗夹心免疫发光法检测 , 血清 CRP 采用免疫比浊法测定。
1. 3 统计学方法 采用 SPSS13.0 软件进行统计学分析 , 所有 数 据 以 均 数 ± 标 准 差 ( x-±s)表 示 , 各 组 间 PCT 水 平 或CRP 水平的两两比较采用成组设计的方差分析 , 同组间不同时段 PCT 水平的比较采用配伍组设计的方差分析 , 检验水准α=0.05。P<0.05 为差异具有统计学意义。
2 结果
2. 1 各组间 PCT水平检测结果分析 重症胰腺炎入院时PCT 水平明显高于轻症胰腺炎组 (P<0.001), 入院后 3 d 血清PCT 水平达到最高 , 随后逐渐降低 , 离院时达到最低 ;在同一时段 , 血清 PCT 水平表现为重症胰腺炎组高于轻症胰腺炎组 , 提示 PCT 水平与感染的严重程度密切相关。见表1。
表1 各组各阶段的 PCT检查值比较
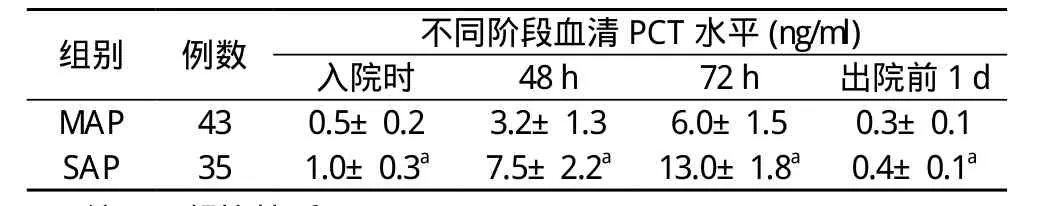
表1 各组各阶段的 PCT检查值比较
注 :两组比较 ,aP<0.001
组别 例数 不同阶段血清 PCT水平 (ng/ml)入院时 48 h 72 h 出院前 1 d MAP 43 0.5±0.23.2±1.36.0±1.5 0.3±0.1 SAP 35 1.0±0.3a7.5±2.2a13.0±1.8a0.4±0.1a
2. 2 各组间 CRP水平检测结果分析 SAP 组各时间点 CRP浓度水平显著高于 MAP 组 , 差异有统计学意义 (P<0.001), 在同一时段 , 血清 PCT 水平表现为重症胰腺炎组高于轻症胰腺炎组 , 提示 CRP 水平与感染的严重程度密切相关 , 见表2。
表2 各组各阶段的 CRP检查值比较

表2 各组各阶段的 CRP检查值比较
注 :两组比较 ,aP<0.001
组别 例数 不同阶段血清 CRP水平 (mg/ml)入院时 48 h 72 h 出院前 1 d MAP4365.3±13.178.5±15.790.5±14.817.5±8.1 SAP35115.4±11.5a127.8±12.9a159.2±14.6a21.5±9.8a
2. 3 SAP组和 MAP组 PCT与 CRP各时问点的相关性分析MAP 组 PCT 与 CRP 在入院时、24 h、72 h 及出院时相关系数 r 分别为 0.71、0.75、0.81 和 0.23, 在前 3 d 存在直线正相关关系 , 出院前 1 d 无显著相关 ;SAP 组 PCT 与 CRP 在各时问点亦存在直线正相关关系 , 相关系数 r分别为 0.84、0.85、0.87 和 0.79。
3 讨论
AP 是临床常见的急腹症 , 其中 20%~20.5% 的患者临床病情重 , 可出现局部或全身并发症 , 出现多器官功能衰竭 ,甚至危及生命[5], 称为重症急 SAP。对 AP 病情的严重程度进行及时地评估是非常重要的 , 早期识别重症急性胰腺炎 ,及早治疗 , 及时针对器官功能的支持 , 是有可能改善 SAP 预后的。因此如何迅速、快捷的诊断重症胰腺炎及如何正确合理的选择适当抗菌素及适当的疗程是治疗胰腺炎的一个难点。
PCT 在正常人血清中检测不到 (<0.1ng/ml), 在体外是高度稳定的。生理状态下 , PCT 在正常机体含量较低 , 严重感染 (如细菌、寄生虫和真菌感染等 )时 , 随着细菌感染的炎症反应严重程度增加而升高。大量的国内外文献报道研究显示[6], 降钙素原的浓度与炎症的严重程度呈高度相关 , 在全身炎性反应综合征 , 降钙素原血清浓度在各组之间均有明显差异并呈逐渐升高趋势 , 呈正相关性联系 , 并且降钙素原出现及反应时间较短 , 可以第一时间得到患者炎症程度轻重的测定 , 并在检测的趋势中了解病情的发展状况 , 所以动态常规监测降钙素原变化也可用于评价其患者临床炎症程度的高低及目前抗生素应用的临床治疗效果。
CRP 由肝细胞合成 , 是体内的一种急性时相反应蛋白 ,在急性创伤和感染时浓度急剧增高 , 其升高水平与病变的严重程度成正相关 , 因此 , 可作为动态监测病情变化的指标[6]。急性坏死性胰腺炎由于大量胰腺组织坏死或合并感染等因素 , 均可导致血中 CRP 急剧增高[7]。
本研究结果显示 , 重症胰腺炎组 PCT 及 CRP 水平明显高于轻症胰腺炎组 , 差异有统计学意义 (P<0.05)。急性胰腺炎患者 , 随患者病情的加重 , 其血清 PCT 及 CRP 水平逐渐升高 , 且与轻症患者相比 , 重症患者上述指标升高更加明显(P<0.05), 表明 PCT 联合 CRP 对于急性胰腺炎有较高的早期诊断价值。
综上所述 , 降钙素原联合 CRP 是一项早期、快速、安全、高敏感性和高特异性的生物学指标 , 监测 PCT 及 CRP 水平有助于判断是否存在感染 , 有助于检测急性胰腺炎严重程度及 AP 病情 , 从而有利于选择合适的治疗方式和时机 , 同时有助于指导临床合理应用抗生素。
[1]Widdison AL, Karanjia ND. Pancreatic infection complicating acute pancreatitis. Br J Surg, 1993, 80(2):148-154.
[2]Tany BM, Eslik GD, Craig JC, et al. Accuracy of procalcitonin for sepsis diagnosis in critically ill patients: systematic review and meta-analysis. Lancet Infect Dis, 2007, 7(3):210-217.
[3]Pongprasobchai S, Jianjaroonwang V, Charactcharoenwittaya P, et al. Erythrocyte sedimentation rate and C-reactive protein for prediction of severity of acute pancreatitis. Pancreas, 2010, 39(8): 1226-1320.
[4]段胜禄 . SOFA 评分联合降钙素原在脓毒血症早期诊断及预后应用 . 中华医院感染学杂志 , 2013, 23(11):2536-2538.
[5]Ranson JH, Rifkind KM, Turner JW. Prognostic signs and nonoperative peritoneal lavage in acute pancreatitis. Surg Gynecol Obstet, 1976, 143(2):209-219.
[6]Munsell MA, Buscaglia JM. Acute pancreatitis. J Hosp Med, 2010, 5(4):241-250.
[7]Sakorafas GH, Lappas C, Mastoraki A, et al. Current trends in the management of infected necrotizing pancreatitis.Infect Disord Drug Targets, 2010, 10(1):9-14.
2014-04-10]
475000 开封 , 河南大学淮河医院消化内科
康玉华

