关于二甲双胍的40个问题
药海导航
关于二甲双胍的40个问题
【编者按】临床医生都知道二甲双胍被国内外指南列为一线用药,但在临床应用中,很多医生却存在着困惑甚至是误区。最近,我国三十多位内分泌临床专家和药学专家联合发布了《二甲双胍临床应用专家共识》,旨在指导临床医生和患者正确认识并合理使用二甲双胍。
二甲双胍自1957年问世,应用于临床已有50多年的历史,是当前全球应用最广泛的口服降糖药之一。近年来,虽然有多个新型降糖药物上市,但二甲双胍仍是全球使用量迅速增加的经典口服降糖药物。二甲双胍具有良好的单药/联合治疗的疗效和安全性证据,以及良好的卫生经济学效益证据。无论对于血糖控制,还是糖尿病心血管并发症的预防,其都有明确的临床证据。因此,该药已经成为全球控制糖尿病的核心药物。
二甲双胍在我国已经有近20年的使用经验。1995年美国食品药品监督管理局(FDA)正式批准二甲双胍用于治疗2型糖尿病。2004年欧盟正式批准二甲双胍用于治疗10岁以上儿童2型糖尿病。国内外主要糖尿病指南均建议:无论对于超重患者还是体重正常的患者,除非有肾损害的证据或风险,否则患者都应从一开始就使用二甲双胍治疗,且联合治疗的方案中都应包括二甲双胍,这体现了该药在糖尿病治疗中的基石地位。
然而,在临床实际工作中,仍有部分临床医生和患者对二甲双胍的使用(有效性、剂量、用法、安全性、疗效与体重的关系等)存在认识误区。例如:担心胃肠道反应未能发挥二甲双胍的剂量优势;担心二甲双胍损害肝肾功能和引起乳酸酸中毒等,使一些原本可从二甲双胍治疗中获益的患者错失治疗良机
临床地位与使用时机
1.二甲双胍为什么被推荐为治疗2型糖尿病的一线首选用药?
二甲双胍具有可靠的短期和长期降糖疗效,单独使用有效降低2型糖尿病患者的空腹血糖、餐后血糖,可以使HbA1c下降1%~2%,可使中国新诊断2型糖尿病患者的HbA1c降低1.8%(可能含安慰剂效应),且不受体重影响。在相似的基线HbA1c条件下,最佳有效剂量(2000mg/d)的二甲双胍的降糖疗效显著强于其他口服降糖药。二甲双胍单药治疗疗效不佳的患者,联合其他口服降糖药可进一步获得明显的血糖改善 (Ⅰ级)。联合胰岛素可以降低血糖、改善血脂,同时减轻胰岛素引起的体重增加,减少胰岛素用量。该药具有心血管保护作用,是目前唯一被糖尿病指南推荐为有明确心血管获益证据的降糖药物。二甲双胍的长期治疗与新诊断的2型糖尿病患者及已经发生了心血管疾病的2型糖尿病患者的心血管疾病发生风险下降显著相关 (Ⅰ级)。
二甲双胍具有良好的安全性和耐受性,低血糖的发生率低,胃肠道反应多为一过性,不导致肾脏损害,长期使用不增加高乳酸血症或乳酸酸中毒风险。与其他降糖药物相比,具有更好的成本-效益比(Ⅰ级)。
如果没有禁忌证,二甲双胍是2型糖尿病药物治疗的首选药物,且应一直保留在糖尿病治疗方案中。
2.二甲双胍是否只是超重或肥胖2型糖尿病患者的首选用药?
回顾性和前瞻性的临床研究结果均显示二甲双胍在正常体重、超重、肥胖的2型糖尿病患者中的疗效相当,因此,体重不是是否使用二甲双胍治疗的决定因素(Ⅰ级)。无论对于超重患者还是体重正常的患者,国内外主要糖尿病指南均推荐二甲双胍为治疗2型糖尿病的首选用药。
3.二甲双胍是否能预防糖尿病?
二甲双胍是第一个被证明能预防糖尿病或延缓糖尿病发生的药物。二甲双胍能有效地降低糖尿病前期人群发生2型糖尿病的风险,且具有良好的耐受性和长期的有效性,但在我国预防糖尿病尚不是二甲双胍的适应证。
DPP研究显示,二甲双胍干预治疗3年可使糖尿病的发生率降低31%,且在中年腹型肥胖的患者中干预效果最佳(Ⅰ级)。IDPP研究显示二甲双胍单独或与强化生活方式干预联合应用均能降低发生糖尿病的危险(Ⅱ级)。2012年IDF全球2型糖尿病指南推荐,预防糖尿病最好起始选择生活方式干预,对于空腹血糖受损、年龄<60岁的肥胖人群,可给予二甲双胍干预。DPP研究随访显示生活方式干预组和二甲双胍治疗组与安慰剂组相比,10年内糖尿病的发生率分别降低了34%和18%(Ⅰ级)。
作用机制
1.二甲双胍的降糖作用机制是什么?
二甲双胍治疗糖尿病的作用机制包括:①通过直接抑制肝脏的糖异生降低空腹血糖;②通过提高外周组织(肌肉、脂肪)对葡萄糖的摄取和利用降低餐后血糖;③减少小肠内葡萄糖吸收;④通过抑制线粒体复合物I和线粒体氧化磷酸化,减少ATP合成,激活AMPK,促进脂肪酸进入线粒体进行脂肪酸β氧化,减少脂肪合成,从而减轻胰岛素抵抗;⑤改善胰腺胰岛素敏感性,提高β细胞对血糖的应答;⑥升高GLP-1水平。
2.二甲双胍是一种胰岛素增敏剂吗?
《Joslin糖尿病学》将二甲双胍归为增敏剂一类。胰岛素抵抗是2型糖尿病的主要病理生理特征之一。机体在胰岛素抵抗的代偿反应是分泌更多的胰岛素,以维持正常的糖代谢。胰岛素增敏剂通过改善胰岛素抵抗,增加胰岛素刺激的葡萄糖利用,减少脂肪酸氧化代谢,抑制肝糖输出。二甲双胍通过抑制肝糖原分解,降低肝糖异生,增强胰岛素与外周组织胰岛素受体的亲合力,促进葡萄糖的摄取和利用,改善组织对胰岛素的敏感性。
剂量与临床疗效
1.二甲双胍的最小、最大及最佳使用剂量分别是多少?
二甲双胍的降糖效果与剂量(500~2000mg/ d)呈正相关关系。500mg/d二甲双胍可以降低HbA1c 0.6%(减去安慰剂效应后,以下同),2000mg/d可以降低HbA1c 2%,且胃肠道反应与1000mg或1500mg无明显差异(Ⅰ级)。
有关二甲双胍的最大使用剂量:UKPDS研究中二甲双胍强化治疗剂量中位数达到2550mg/d,缓释剂型推荐最大用量为2000mg/d,普通片推荐成人最大剂量为2550mg/d。
综上所述,二甲双胍起效的最小推荐剂量500mg/d,成人最大推荐剂量2550mg/d,最佳有效剂量2000mg/d。
2.二甲双胍使用时应如何调整剂量?
二甲双胍的剂量调整原则为“小剂量起始,逐渐加量”。开始时服用500mg/d或小于1000mg/ d,l~2周后加量至1000mg/d,继续1~2周加量1次,最佳剂量为2000mg/d(1000mg,2次/d,或将2000mg/d的剂量分三次服用)。二甲双胍可在进餐时或餐后立即服用,缓释剂型每日1次,晚餐时或餐后立即服用。
考虑药物的临床疗效及患者依从性,可采用简化的剂量方案:建议起始500mg,2次/d,如无明显胃肠道不良反应,2周后可增加至1000mg,2次/d。可根据患者状况个体化治疗,每日总剂量1500~2550mg,分2~3次服用。

主要推荐意见
注意事项:老年人及肝肾功能不全的患者需要调整剂量,具体调整方法详见第四节中有关二甲双胍在特殊人群的使用。
3.二甲双胍有哪些剂型?
目前国内外主要有单一成分的二甲双胍普通片(250mg/片,500mg/片或850mg/片)、二甲双胍缓释片或胶囊(500mg/片或500mg/胶囊)、二甲双胍肠溶片或胶囊(250mg/片或250mg/胶囊)、二甲双胍粉剂,以及与其他口服降糖药(如磺脲类药物或DPP-4抑制剂)组成的复方制剂。
4.不同剂型二甲双胍的疗效有区别吗?
①各种剂型的主要区别在于给药后制剂中药物的溶出释放行为不同:普通片剂在胃内崩解释放;肠溶片从胃排空到肠道后崩解释放;缓释片和缓释胶囊在胃肠道内缓慢地溶出、释放;肠溶胶囊在肠道内溶出、释放;②普通片剂在胃内的溶出速度较快,肠溶片和肠溶胶囊次之,缓释片再次之。因而每种制剂给药后血药浓度峰值、达峰时间、表观半衰期等参数存在一定的差异,多剂量给药后的达稳时间也不一致;③缓释片/胶囊和肠溶片/胶囊相对于普通片剂而言,可减少给药后的胃肠道反应,提高患者的用药依从性;④合格的药物制剂,在相同的给药剂量下,各种剂型之间应该具有生物等效性;⑤不同剂型的临床疗效是否一致,尚需更多的大样本临床研究证实。
5.二甲双胍单药治疗的降糖疗效如何?
一项双盲、安慰剂对照、剂量效应研究显示,在减去安慰剂效应后,不同剂量的二甲双胍单药治疗可使空腹血糖降低1.05~4.33mmol/L,HbA1c下降0.9%~2.0%。另有研究显示,二甲双胍可使餐后血糖降低2.58mmol/L。在中国新诊断2型糖尿病患者中,二甲双胍可使HbA1c降低1.8%(可能含安慰剂效应)(Ⅰ级)。在新诊断的经过短期胰岛素治疗后的中国2型糖尿病患者中开展的随机分组、前瞻性对照研究结果显示,二甲双胍(2000mg/d)的疗效与甘精胰岛素的降糖疗效相当。
6.二甲双胍联合磺脲类药物的疗效如何?
二甲双胍可改善胰岛素抵抗,降低肝糖输出,磺脲类药物可促进胰岛素分泌,两类药物联合,作用机制互补,具有更全面针对2型糖尿病的病理生理缺陷的特点。一项随机、双盲、平行对照研究显示,二甲双胍联合格列本脲治疗组比单用二甲双胍或单用格列本脲组能更好地控制空腹血糖和HbA1c。针对磺脲类药物血糖控制不佳的患者治疗18周后,格列吡嗪/二甲双胍复合制剂治疗组的血糖达标率(HbA1c<7.0%)为36.3%,分别是单用二甲双胍治疗组(8.9%)和单用格列吡嗪治疗组(9.9%)的4.1和3.7倍,同时可更好地控制空腹血糖(Ⅰ级)。在中国2型糖尿病患者中开展的一项随机、平行对照研究显示,二甲双胍联合格列喹酮治疗组的HbA1c降低幅度(1.7%)显著高于二甲双胍联合阿卡波糖治疗组的HbA1c降低幅度(0.9%),且两个治疗组间低血糖、体重增加无显著性差异。另有随机、双盲、双模拟、平行对照研究显示,在二甲双胍的基础上联合含有格列本脲的中药固定复方制剂与相同剂量的格列本脲相比,降糖效果相当,但低血糖发生的风险显著减低。
7.二甲双胍联合噻唑烷二酮类的疗效如何?
对于严重胰岛素抵抗,二甲双胍联合噻唑烷二酮类药物能更好地降低HbA1c,显著改善胰岛功能和胰岛素抵抗,且有剂量依赖性趋势,但不良反应(体重增加、升高LDL-C)高于二甲双胍单用组;罗格列酮/二甲双胍的复合制剂与单用二甲双胍比较,复合制剂降低HbA1c和空腹血糖更显著。故在胰岛素抵抗严重,且排除两药的使用禁忌证时,可考虑二甲双胍联合噻唑烷二酮类药物的治疗方案(Ⅰ级)。
8.二甲双胍联合格列奈类药物的疗效如何?
格列奈类药物属于短效促胰岛素分泌剂,与二甲双胍联用具有协同作用。在新诊断的血糖水平较高(HbA1c水平接近11.0%)的2型糖尿病患者中,瑞格列奈和二甲双胍联合比单用瑞格列奈能更有效降低HbA1c,而低血糖发生率无显著性差异。那格列奈联用二甲双胍和格列齐特联用二甲双胍的降糖强度无统计学意义,但低血糖事件更少(Ⅰ级)。故在二甲双胍联合磺脲类且低血糖发生风险较高时,可考虑选用二甲双胍联合格列奈类药物。另有研究显示,在二甲双胍的基础上加用米格列奈,可进一步降低HbA1c、空腹血糖和餐后血糖,并提高达标率,而不良事件的发生率无显著性差异。
9.二甲双胍联合α-糖苷酶抑制剂疗效如何?
二甲双胍与α-糖苷酶抑制剂联合,可兼顾空腹血糖和餐后血糖。超重的2型糖尿病患者在二甲双胍疗效不佳时,加用阿卡波糖能更好的控制HbA1c、空腹血糖和体重。一项在中国2型糖尿病人群中的对照研究显示,二甲双胍和阿卡波糖联用的降糖效果劣于二甲双胍和磺脲类联用。这两种药物都有一定的胃肠道不良反应,联合应用有可能增加胃肠不适。
10.二甲双胍联合DPP-4抑制剂的疗效如何?
二甲双胍联合DPP-4抑制剂在降低空腹血糖、HbA1c、体重的幅度均强于两药单用,但是对心血管危险因素、低血糖、胃肠道作用无统计学意义。二甲双胍联合DPP-4抑制剂的疗效与二甲双胍联合磺脲类药物的降糖疗效相当,但体重增加和低血糖发生的风险低于二甲双胍联合磺脲类药物。由于DPP-4抑制剂上市时间较短,关于二甲双胍和DPP-4抑制剂的联合用药的疗效和安全性,还需要更多的研究验证。
11.二甲双胍联合GLP-1受体激动剂疗效如何?
目前中国临床应用的GLP-1受体激动剂主要包括利拉鲁肽和艾塞那肽。在二甲双胍治疗基础上加用GLP-1受体激动剂,可进一步降低空腹血糖和HbA1c,提高血糖达标率,改善胰岛β细胞功能,改善胰岛素抵抗,降低体重、收缩压,且无严重低血糖事件(Ⅰ级)。在我国2型糖尿病人群中开展的随机分组、对照性研究显示利拉鲁肽联合二甲双胍与格列美脲联合二甲双胍相比降糖疗效相当,体重和血压显著降低,低血糖发生风险显著减少。但患者对利拉鲁肽联合二甲双胍治疗所导致的不良反应的耐受性更差。
12.二甲双胍联合胰岛素的疗效如何?
二甲双胍可以增强肝脏和肌肉组织的胰岛素敏感性,因此在开始胰岛素治疗的同时应该继续维持二甲双胍治疗。与胰岛素单药治疗相比,二甲双胍联合胰岛素可进一步降低HbA1c,减少胰岛素用量,还可以减少使用胰岛素之后出现的体重增加(Ⅰ级)。一项随机对照研究入组了接受胰岛素单药治疗但HbA1c≥7.0%的2型糖尿病患者,受试者随机接受胰岛素单药(n=31)或胰岛素联合二甲双胍(n=27)治疗4个月。结果显示:二甲双胍联合胰岛素治疗,在保证相同降糖疗效的同时,可减少胰岛素用量,从而降低低血糖的发生风险。Yki-Jarvinen等将96名接受磺脲类药物治疗血糖控制不佳的2型糖尿病患者,随机分为睡前胰岛素+二甲双胍+安慰剂组、睡前胰岛素+格列本脲+安慰剂组、睡前胰岛素+二甲双胍+格列本脲和睡前胰岛素+清晨胰岛素组。治疗1年后,睡前胰岛素+二甲双胍组体重无明显变化,而其他组的体重均有所增加,且与其他组相比,睡前胰岛素+二甲双胍组HbA1c降幅最大,每日胰岛素用量最少,低血糖的发生率最低。
13.二甲双胍是否应尽早足量使用以维持更长的达标时间?
在500~2000mg剂量范围之间,二甲双胍疗效呈现剂量依赖效应,且相比其他降糖药物,二甲双胍具有更好的成本-效益比 (Ⅰ级)。ADOPT研究显示,在新诊断的2型糖尿病患者中,二甲双胍(2000mg/d)单药治疗可以在4年内使受试者平均HbA1c水平维持在7%以下。在一项长达104周的对照临床研究中,与西格列汀(100mg/d)单药治疗相比,二甲双胍(2000mg/d)单药治疗使受试者平均HbA1c水平维持在7%以下的时间增加了约24周。因此,在患者可以耐受的情况下,使用单药最佳剂量(2000mg/d)的二甲双胍治疗不但可以使血糖控制尽早达标,并且可使血糖得到更长时间的良好控制。如果出现可以耐受的不良反应时,可适当减量;如果不能耐受,建议尽早更换其他降糖药。
14.二甲双胍可否用于正在接受胰岛素治疗的1型糖尿病患者?
对于1型糖尿病患者可联用二甲双胍。临床研究发现其不仅能减少胰岛素用量,还可进一步降低血脂水平(与降低血糖无关),尤其是LDL-C;对于单用胰岛素治疗血糖控制不佳的患者,如果联合二甲双胍,可降低胰岛素用量10%,减少使用胰岛素所带来的体重过度增加。中国1型糖尿病诊治指南也支持1型糖尿病在使用胰岛素治疗的前提下联用二甲双胍。
15.二甲双胍的减重效果如何?
二甲双胍具有控制体重的作用。研究表明,新诊断2型糖尿病患者二甲双胍单药治疗16周,可使正常(BMI 18.5~23.9kg/m2)、超重(BMI 24.0~27.9kg/m2)、肥胖(BMI≥28.0kg/m2)患者的体重分别下降(可能包含部分安慰剂效应)1.47、2.81、2.92kg(Ⅰ级)。磺脲类、格列酮类和胰岛素治疗伴有显著的体重增加,以二甲双胍为基础的联合治疗减轻上述药物对体重增加的影响,HOME研究证实,以二甲双胍为基础联合胰岛素治疗,体重少增加2.28~3.85kg。
特殊人群用药
1.心力衰竭是二甲双胍的绝对禁忌证吗?
需要药物治疗的充血性心力衰竭(CHF)是二甲双胍使用的禁忌证。但回顾性研究显示,二甲双胍本身不会导致心力衰竭,也不会对心力衰竭患者造成不良影响。2014年ADA糖尿病指南也指出,如果肾功能正常,二甲双胍可用于病情稳定的充血性心力衰竭患者(Ⅴ级)。
2.65岁以上老年患者如何使用二甲双胍?
2013年IDF《老年糖尿病指南》和《中国老年糖尿病诊疗措施专家共识》都把二甲双胍作为一线首选用药,对二甲双胍的使用没有具体年龄限制。老年糖尿病患者合理应用二甲双胍治疗可以达到良好的降糖效果,而且较少的低血糖风险对老年人也有一定益处,但需要定期监测肾功能(3~6个月检查1次)。
80岁以上患者(eGFR<45ml/(min1.73m2)除外),如掌握好适应证,从小剂量起始,在合理监测条件下,应用二甲双胍仍然可取得良好效果(Ⅰ级)。因此,年龄并非二甲双胍治疗的禁忌,但需要监测肾功能。老年患者的eGFR在45~60ml/ (min1.73m2)之间者,应该减少剂量,如果eGFR<45ml/(min1.73m2),则不能使用。适合我国CKD患者的eGFR评估公式为:
eGFR[ml/(min1.73m2)]=175×Scr-1.234(mg/dl)×年龄-0.179(女性×0.79)。
3.二甲双胍可否用于儿童和青少年糖尿病及糖尿病前期患儿?
无需以胰岛素作为起始治疗的10岁及以上2型糖尿病患儿:应立即给予生活方式干预,不达标者以二甲双胍为起始治疗药物。10岁及以上的糖尿病前期(IFG或IGT)患儿:经3个月有效的生活方式干预(饮食控制、150min/周运动,减轻体重5%~10%)后,代谢异常指标仍无法逆转,建议使用二甲双胍治疗,起始剂量500mg,2次/d,最大剂量2000mg/d(Ⅴ级)。
二甲双胍可用于10岁及以上的2型糖尿病的儿童或青少年,且最高剂量不超过2000mg/d,不推荐用于10岁以下的儿童。
4.妊娠合并糖尿病患者如何使用二甲双胍?
有GDM史的女性发现为糖尿病前期时,应接受生活方式干预或二甲双胍以预防糖尿病,患者一旦妊娠,建议改用胰岛素治疗(Ⅴ级)。二甲双胍可降低PCOS患者妊娠早期的流产率和GDM的发生率,在控制孕妇体重和治疗胰岛素抵抗方面有优势。孕早期口服二甲双胍没有增加胎儿重大畸形和新生儿并发症的风险。二甲双胍在FDA妊娠期用药分级中为B类药物。但迄今,我国药监部门尚未批准二甲双胍用于妊娠妇女。
5.肝功能不全的2型糖尿病患者使用二甲双胍应注意哪些问题?
二甲双胍不经过肝脏代谢,无肝脏毒性。目前肝功能不全患者使用二甲双胍的临床资料较少。肝功能严重受损会明显限制乳酸的清除能力,建议血清转氨酶超过3倍正常上限时应避免使用二甲双胍,血清转氨酶轻度升高的患者使用时应密切监测肝功能。
6.肾功能不全的2型糖尿病患者使用二甲双胍应注意哪些问题?
二甲双胍本身不会对肾功能有影响,但临床存在仅根据蛋白尿就停用二甲双胍的使用误区。建议根据eGFR的水平调整二甲双胍的使用:患者eGFR≥60ml/(min1.73m2)无需减量,eGFR45~60ml/(min1.73m2)时减量,当eGFR<45ml/(min1.73m2)时停用(Ⅴ级)。
7.患者造影或全身麻醉术前多长时间停用二甲双胍?停用多长时间后再行启用?
肾功能正常患者,造影前不必停用二甲双胍,但使用对比剂后应在医生的指导下停用48~72h,复查肾功能正常后可继续用药;而对于肾功能异常的患者,使用对比剂及全身麻醉术前48h应当暂时停用二甲双胍,之后还需停药48~72h,复查肾功能结果正常后可继续用药(Ⅴ级)。
安全性
1.二甲双胍的禁忌证有哪些?
①血清肌酐水平,男≥1.5mg/dl(132μmol/ L),女≥1.4mg/dl(124μmol/L),或eGFR<45ml/(min1.73m2);②需要药物治疗的充血性心力衰竭和其他严重心、肺疾病;③严重感染和外伤、外科大手术、临床有低血压和缺氧等表现;④已知对盐酸二甲双胍过敏者;⑤急性或慢性代谢性酸中毒,包括有或无昏迷的糖尿病酮症酸中毒者;⑥酗酒者;⑦接受血管内注射碘化对比剂者,应暂时停用;⑧维生素B12、叶酸缺乏未纠正者。
2.二甲双胍有哪些常见不良反应?
常见不良反应包括腹泻、恶心、呕吐、胃胀、乏力、消化不良、腹部不适及头痛。这些不良反应的发生往往见于药物治疗的早期,绝大多数患者可耐受。随着治疗时间的延长,上述不良反应可基本消失。小剂量开始,逐渐增加剂量是减少治疗初期不良反应发生的有效方法。
3.二甲双胍的胃肠道反应与剂量有关吗?如何处理?
二甲双胍引起的胃肠道反应发生多出现在治疗的早期(绝大多数发生于前10周),多数患者随着治疗时间的延长,可以逐渐耐受或症状消失。国外报道,二甲双胍较大剂量(1000mg/d)起始治疗,其胃肠道反应发生率为28%,在1000mg增至2000mg/d时胃肠道反应无明显差异。国内报道二甲双胍的胃肠道反应发生率为15%(Ⅰ级)。
如果增加二甲双胍剂量后发生严重胃肠道反应,可降至之前较低的剂量,耐受后可再尝试增大剂量。缓释制剂也可以减少患者的胃肠道症状。
4.二甲双胍对维生素B12的吸收是否有影响?
已有多项交叉横断面试验及随机对照研究显示,长期服用二甲双胍,可引起维生素B12水平的下降。其机制可能与以下因素有关:①小肠蠕动的改变刺激肠道细菌过度生长,竞争性抑制维生素B12的吸收;②维生素B12内因子水平的变化及钴胺素内吞受体的相互作用;③二甲双胍可以抑制回肠末端维生素B12内因子复合物钙依赖性吸收(这种抑制作用可以通过补充钙剂逆转)。二甲双胍治疗引起巨幼红细胞性贫血罕见,如发生应排除维生素B12缺乏。建议在长期使用二甲双胍治疗患者中适当补充维生素B12。不建议在服用二甲双胍的患者中常规监测维生素B12的水平。
5.二甲双胍是否损伤肝肾?
二甲双胍主要以原形由肾脏从尿中排出,清除迅速,12~24h大约可清除90%。二甲双胍肾清除率约为肌酐清除率的3.5倍,而且经肾小管排泄是二甲双胍清除的主要途径。因此,二甲双胍本身对肾脏没有损害,有研究提示二甲双胍可能具有肾脏保护作用。
二甲双胍通过胃肠道吸收进行血液循环,几乎不与血浆白蛋白结合,不经过肝脏代谢,不竞争肝脏P450酶,在体内也不降解,而是直接作用于肝脏和肌肉,减少肝糖异生,增加肌肉葡萄糖酵解。因此,二甲双胍无肝毒性,推荐剂量范围内用药的肝功能正常者,不会造成肝损害。但肝功能受损者使用二甲双胍时应谨慎,因为肝功能受损会明显限制其对乳酸盐的清除能力。
6.如何看待二甲双胍与乳酸酸中毒?
目前尚无确切的证据支持二甲双胍的使用与乳酸酸中毒有关,肝肾功能正常患者长期应用不增加乳酸酸中毒风险。COSMIC研究显示,使用二甲双胍的乳酸酸中毒发生率与其他降糖治疗无差异 (Ⅰ级)。荟萃分析显示:在肾功能正常的患者中使用二甲双胍不增加乳酸酸中毒风险,且二甲双胍发生乳酸酸中毒的几率并不比其他口服降糖药物高。
因为二甲双胍直接以原形经肾脏排泄,所以有肾功能损害时易发生二甲双胍与乳酸在体内蓄积,有可能会增加乳酸酸中毒风险。建议肾功能受损[eGFR<45ml/(min1.73m2)]和低氧血症患者应避免使用二甲双胍。
7.二甲双胍与哪些非降糖药物的相互作用值得关注?
①下述情况建议密切监测血糖并调整二甲双胍及/或相互作用的药物剂量:氨氯吡咪、地高辛、吗啡、普鲁卡因胺、奎尼丁、奎宁、雷尼替丁、氨苯喋啶、甲氧苄氨嘧啶和万古霉素等经肾小管排泌的阳离子药物,会影响肾功能或二甲双胍分布;②下述情况需密切监测血糖:同时服用噻嗪类药物或其他利尿剂、糖皮质激素、吩噻嗪、甲状腺制剂、雌激素、口服避孕药、苯妥英、烟碱酸、拟交感神经药、钙离子通道阻滞剂和异烟肼等可引起血糖升高的药物。而在这些药物停用后,要密切注意低血糖的发生;合并服用氯磺丙脲的患者在换用二甲双胍的最初2周要密切监测血糖,氯磺丙脲在体内有较长滞留,易发生低血糖;③二甲双胍有增加华法林的抗凝血倾向;④树脂类药物(如苏合香、血竭、乳香等)与二甲双胍合用会减少其吸收。
心血管益处
1.二甲双胍是否具有心血管保护作用?
二甲双胍通过有效改善糖尿病和非糖尿病患者的胰岛素抵抗,降低基础和负荷后胰岛素水平,起到直接或间接的心血管保护作用(Ⅰ级)。UKPDS显示,使用二甲双胍的肥胖2型糖尿病患者的全因死亡风险相对下降35%,心肌梗死风险下降39%;UKPDS10年随访显示,二甲双胍治疗组大血管并发症及死亡风险的获益具有延续效应,且降低死亡和心肌梗死的作用显著优于磺脲类和胰岛素。REACH研究结果提示,二甲双胍治疗2年,全因死亡相对风险下降24%。HOME研究结果提示,二甲双胍联合胰岛素比单用胰岛素可以减少大血管事件风险。中国SPREAD研究结果显示,对于有冠心病病史的2型糖尿病患者,与格列吡嗪组相比,二甲双胍组的主要终点事件发生风险降低46% (Ⅰ级)。二甲双胍是目前唯一被2013 AACE指南推荐有心血管获益证据的降糖药物。
2.二甲双胍的心血管保护作用机制是什么?
二甲双胍可能通过减少心血管疾病危险因素而达到心血管保护。心血管疾病的危险因素包括血脂异常、胰岛素抵抗、肥胖、高血压、NAFLD等。控制危险因素是心血管保护的重要方式之一。二甲双胍目前已经被证实可以降低血糖、改善NAFLD和胰岛素抵抗(尤其是肝脏和肌肉)、减轻体重、改善血脂(主要是改善TG、LDL-C及TC水平,对HDL-C改变不明显)和抗凝等。此外,二甲双胍可以直接改善血管内皮细胞功能,增加血流量。
降糖外益处
1.二甲双胍在改善血脂方面有何作用?
二甲双胍能够改善脂肪的合成与代谢。多项研究显示,二甲双胍治疗2型糖尿病患者,可显著降低患者血浆TG、LDL-C及TC水平,但对HDL-C改变不明显。
2.二甲双胍在治疗NAFLD方面有何作用?
中华医学会肝病学分会脂肪肝和酒精性肝病学组颁布《中国非酒精性脂肪性肝病诊疗指南(2010年修订版)》提出,除非存在明显的肝损害(例如血清转氨酶大于3倍正常值上限)、肝功能不全或失代偿期肝硬化等情况,NAFLD患者可安全使用胰岛素增敏剂(二甲双胍和噻唑烷二酮类)等药物(Ⅴ级)。
有14项临床研究评价了二甲双胍对NAFLD患者肝脏组织学、血清酶学和胰岛素抵抗等指标的改善情况。所有研究均显示胰岛素抵抗指数明显改善,13项研究显示血清酶学(谷丙转氨酶、谷草转氨酶)明显下降;5项研究显示二甲双胍对肝脏炎症、脂肪变性和纤维化有显著改善。
3.二甲双胍在治疗PCOS方面有何作用?
PCOS不是二甲双胍的适应证,但国内外应用二甲双胍治疗PCOS已有十余年的历史。美国内分泌学会(ES)推荐二甲双胍可作为PCOS合并2型糖尿病/IGT患者,生活方式干预(一线治疗)失败或月经不规则且无法应用避孕药(二线治疗)的情况下的一种治疗药物。大量循证医学证据表明二甲双胍可降低血浆胰岛素水平,增加胰岛素敏感性,降低雄激素水平,提高雌二醇水平,改善PCOS患者的多毛症,使月经规律,诱导排卵。PCOS患者可从500mg/d开始,每周加量500mg,直到2000mg/ d(分两次餐时或餐后服用),维持数月,直至排卵,恢复月经,待发现怀孕时停药。国外甚至用到2500mg/d,安全性依然良好。
4.二甲双胍是否具有抗肿瘤作用?
糖尿病可能是多种肿瘤,如乳腺癌、胰腺癌、结直肠癌、子宫内膜癌等的危险因素。多项研究显示,二甲双胍可激活AMP激活蛋白激酶(AMP-activated protein kinase,AMPK)通路。而AMPK通路的激活除了影响代谢外,也可能抑制肿瘤的发生和发展。英国一项大型病例对照研究显示,二甲双胍治疗与癌症的危险性下降具有相关性,并观察到随使用时间延长和使用次数增加,二甲双胍的保护效应具有逐渐增强的趋势(Ⅱ级)。
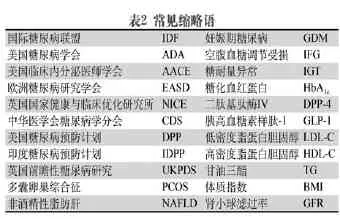
附录1 循证医学证据分级、常见缩略语

附录2 《二甲双胍临床应用专家共识》作者名单
母义明 中国人民解放军总医院内分泌科;纪立农 北京大学人民医院内分泌科;宁光 上海交通大学医学院附属瑞金医院内分泌代谢科;李光伟 北京阜外心血管病医院内分泌科;单忠艳 中国医科大学第一附属医院内分泌科;李焱 中山大学孙逸仙纪念医院内分泌科;孙子林 东南大学中大医院内分泌科;李延兵 中山大学附属第一医院内分泌科;赵家军 山东省立医院内分泌科;王卫庆上海交通大学医学院附属瑞金医院内分泌代谢科;朱大龙 南京鼓楼医院内分泌科;洪天配 北京大学第三医院内分泌科;童南伟 四川大学华西医院内分泌代谢科;周智广 中南大学湘雅二医院内分泌科;邹大进 第二军医大学附属长海医院内分泌科;刘超 江苏省中西医结合医院内分泌科;李强 哈尔滨医科大学附属第二医院内分泌科;郭立新 卫生部北京医院内分泌科;彭永德 上海交通大学附属第一人民医院内分泌科;陈璐璐 华中科技大学同济医学院附属协和医院内分泌科;肖新华 北京协和医院内分泌科;余学锋 华中科技大学同济医学院附属同济医院内分泌科;王佑民 安徽医科大学第一附属医院内分泌科;姬秋和 第四军医大学西京医院内分泌科;李启富 重庆医科大学附属第一医院内分泌科;李春霖 中国人民解放军总医院老年内分泌科;时立新 贵阳医学院附属医院内分泌科;李益明 上海华山医院内分泌科;石勇铨 第二军医大学附属长征医院内分泌科;赵志刚 北京天坛医院药剂科;杨婉花 上海交通大学医学院附属瑞金医院药剂科;纪立伟 卫生部北京医院药剂科;赵荣生 北京大学第三医院药剂科;吴久鸿 中国人民解放军第306医院药剂科
10.3969/j.issn.1672-7851.2014.08.009
——内分泌科住院患者的护理安全隐患与应对措施

