关于我国罕见病相关政策制定的探讨——基于罕见病群体生活状况调研的分析
李 莹
(中国人民大学 劳动人事学院,北京 100872)
一、研究背景与目的
罕见病,顾名思义,主要是较为少见或发病率较低的疾病。各国在定义罕见病发病率标准方面存在差异。在欧洲,一般发病率低于1/2000,即可认定为罕见病;在美国,发病人数少于20万的疾病即可认定为罕见病[1]。目前,国际社会已经甄别出罕见病约6000-8000种,绝大多数罕见病因基因突变所致[2],并且绝大多数目前尚无法治愈。据估计在欧盟国家,仅有1%的罕见病有官方认可的罕见病用药,且一般费用昂贵[3]。
中国尚无罕见病的官方标准,有专家认为,将新生儿发病率为万分之一(0.1‰)或患病率为50万分之一(0.002‰)的疾病认定为罕见病,并将其划分为四大类43种,估计有1000万-2000万病例[4,5]。由于罕见病官方标准的缺位,我国政府对于罕见病的专门政策更是无从谈起,存在明显政策真空。
近年来,社会对于罕见病日益关注。每年两会期间,均有政协委员提交罕见病相关议案,呼吁政策改善[6,7]。然而,当前我国尚无关于罕见病患者的全国调查,信息缺乏将成为我国政策改善的现实制约因素之一。
在这一环境下,我们组织了关于我国罕见病患者生存状况的调研。本文的目的即在于提供更多、更加系统的罕见病患者当前的生活状况信息,分析影响其生活满意度的影响因素。在此基础上,从政府、家庭、市场与社会组织四个维度分析各主体在罕见病患者需求满足方面的责任承担。之后,结合国际经验,对于我国罕见病的相关立法与政策发展路径提出意见建议。
二、数据来源与样本基本信息
2012年,受罕见病组织“瓷娃娃罕见病关爱中心”①该组织为罕见病脆骨病患者的自助组织。的委托,中国人民大学残疾人事业发展研究院与瓷娃娃罕见病关爱中心合作启动“中国罕见病群体生存状况调查”研究项目。通过17家罕见病组织的帮助,联系到患有不同类型的罕见病患者。具体资料收集方式包括网上调查与电话调查。通过网络与邮件返回的问卷2022份,电话调查问卷168份,最终获得有效问卷2133份。
被调查对象涵盖了我国几乎所有省份,其中,又以山东、江苏、广东、河北和北京最多,少数民族地区和偏远省份较少;城乡分布大体相当,农村人口略高于城市。年龄维度上,包括各个年龄段罕见病患者,其中18岁及以下的占38%,19岁及以上的成年人占到62%。性别结构来看,男性占绝大多数,达到86%。未婚者居大多数,占到60%以上,已婚者约占30%。
调查的罕见病患者涉及20余种罕见病(表1),血友病最多,重症肌无力其次,脊髓小脑共济失调症再次,苯丙酮尿症、成骨不全症、白塞氏病、结节性硬化症患者也较多。受疾病困扰,超过一半受访者自评自己身体状况为较差或很差。
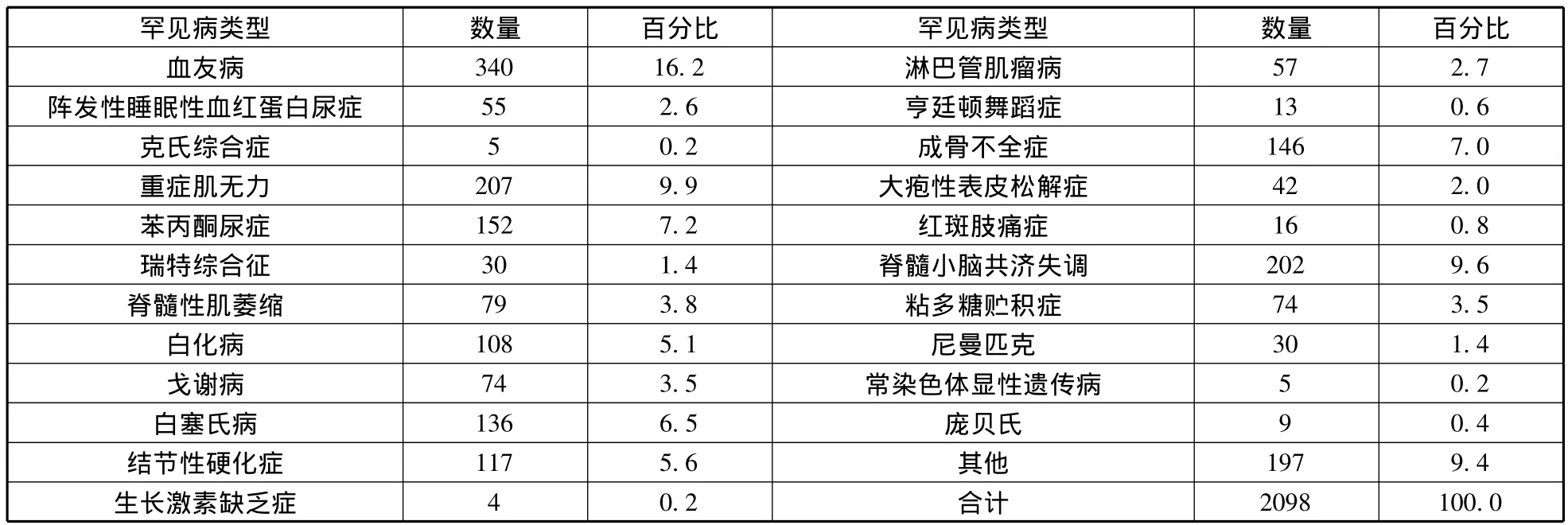
表1 调查对象患有哪种类型的罕见病
除了问卷调查,为了提供更加生动、细致的信息,增进对于罕见病患者生存状况的了解,本研究还采取典型个案深度访谈的方式,从北京、济南、武汉、西安四个城市,选取19位罕见病患者进行深入访谈,分别编号为 11,12,13,14,21,22,23,24,25,26,27,28,31,32,33,34,41,42,43。
以下关于罕见病患者及其家庭生存状况的介绍与分析,如无特殊说明,均来自本次调研数据。
三、罕见病患者的基本生存状况
(一)治疗与就医
总体来看,将近半数罕见病患者(48.3%)曾经被误诊。分病种来看,除外部特征表现明显的白化病,其他罕见病患者曾被误诊的问题都较为严重(图1)。说明现在对于罕见病的诊疗水平仍相当有限。
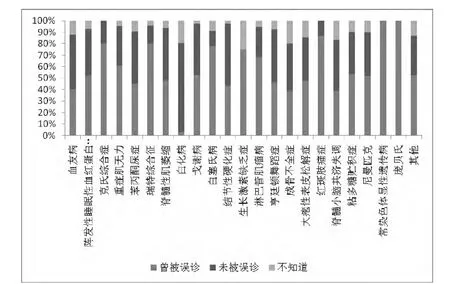
图1 分病种罕见病患者曾被误诊的情况
调查发现,64%的罕见病患者在过去一年曾前往医疗机构接受针对该罕见病的治疗。但各病种间存在差异(图2)。总体来看,多数患者曾经接受治疗,但瑞特综合征、脊髓性肌萎缩、白化病、亨廷顿舞蹈症以及成骨不全症患者治疗状况不甚理想,超过半数过去一年内未有就医。笔者深入访谈发现,以上这些就医情况不甚理想的疾病,除成骨不全症外,多是当前最为缺少有效药物与治疗方法的疾病,患者基本处于无处可医、无药可用状态。
在过去一年内曾前往医疗机构治疗罕见病的患者中,很多需频繁就医。比如,每月要去至少一次的即占到46.2%,还有相当比例需两三个月(22.4%)或半年一次(15.2%)。患者治疗罕见病最常去的医院是地市级医院(60.1%),很少患者去县一级,更不用说社区等基层医疗机构了。这与罕见病治疗所需的医疗水平有关。鉴于罕见病诊疗的复杂性,罕见病患者只能去大医院就医。患者也多表示选择当前医疗机构的原因是医疗技术好(45.2%)。事实上,根据调研组深入访谈的案例,患者大多是到大城市,比如北京、上海、省会或其他中心城市求医问药。
据问卷调查,罕见病患者治疗罕见病时遇到的最大困难主要包括治疗费用过高、缺乏医疗技术、无法购买到合适的药品或药价太高。也有9.1%的患者表示就医地点太远。仅有极少数(2.1%)患者表示自己在治疗罕见病时没有特别大的障碍(图3)。
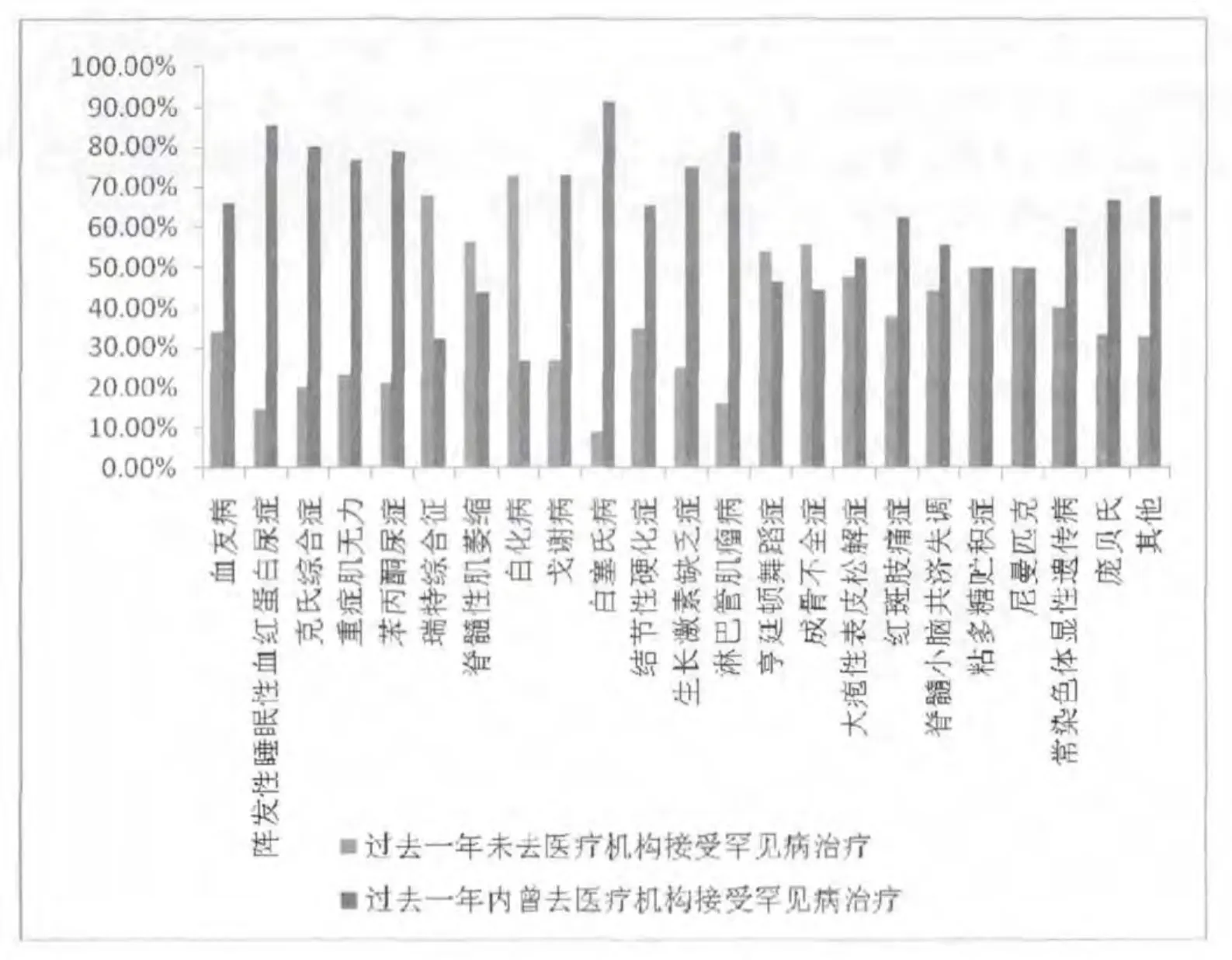
图2 分病种过去一年内是否前往医疗机构接受罕见病治疗
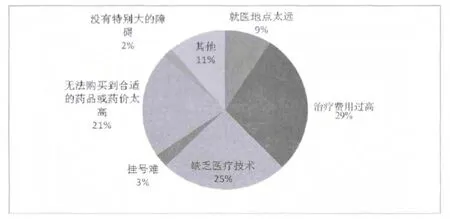
图3 治疗罕见病时遇到的最大困难
调查发现,过去一年,罕见病患者治疗花费均值高达约67000元,表明罕见病的治疗确实给患者家庭带来不小经济负担。大多数人及其家庭(71%)表示无法负担医疗费用。
由于以上所述医疗费用问题、医疗技术与药品缺乏的问题,46%患者认为当前治疗不太有效或无效,超过一半认为经常去的医疗机构不能满足自身医疗需求。总体来看,绝大多数(63.8%)患者对当前的治疗状况不满意,仅有约21.1%的患者表示满意。
(二)社会医疗保险参与及医药费用的补偿
罕见病患者目前参加社会医疗保险的参保比例达到55%,已经过半,但是未参保人员仍然可观。
对于罕见病患者来说,医疗保险的报销比例关乎他们的就医能力。调研发现,大多(49.3%)患者年医疗费用在社会保险中的报销比例较低,在10%以下;仅有14.8%报销比例在31-50%之间,有27.6%的患者报销比例在50%以上。这种差异一方面跟患者所参加的社会医疗保险类型(公费医疗、职工医疗保险、新农合)有关,另一方面,也与该罕见病及其并发症的治疗有无纳入医保报销目录有关。
事实上,本调查发现,如果单纯考察罕见病患者治疗罕见病的费用报销,报销比例相比总体更低。77.7%的患者的报销比例在10%以下(图4)。这反映了我国一个基本事实,也即罕见病治疗所需的特殊医疗药品很多尚未纳入医保报销范围。

图4 医疗费用在社会保险中的报销比例
这种情况下,绝大多数患者觉得社会医保报销比例较低或太低(73.9%),还有22.8%觉得一般,只有极少数患者觉得报销比例为高。
在社会保险报销额度有限的情况下,商业保险可以提供额外补充。然而,调查发现,罕见病患者中,拥有商业保险的比例很低,绝大多数(84%)的罕见病患者未参与任何商业保险。并且,对于典型罕见病患者的深入访谈发现,商业保险往往将这些罕见病患者的医疗排除在外,即使罕见病家庭想要购买商业保险,也无处可买(案例13)。一些已经为孩子购买了商业保险的家庭发现,当孩子被诊断患有罕见病、打算向商业保险公司索偿时,却发现基因突变导致的病变属于免责条款,该保险对于自己家庭根本无用,最后无奈退保(案例 11,21,43)。
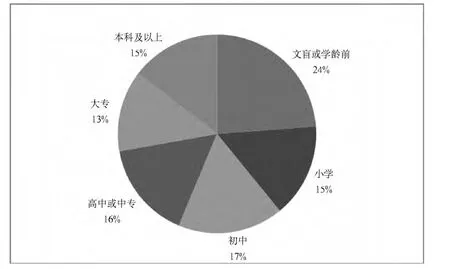
图5 罕见病患者的教育水平
(三)教育状况
调查对象中,具有小学、初中、高中或中专文化程度的人分别占16%左右。大专和本科及以上均在14%左右。文盲和学龄前儿童约占24%(图5)。可见,罕见病患者的教育程度整体偏低,且在各层次教育水平上分布分散。并且,30.3%的调查对象在接受教育过程中有中途辍学经历。可见,罕见病患者接受教育过程中可能存在诸多困难。
根据问卷调查,罕见病患者接受义务教育与高等教育遇到的最大困难排在前三位的均是身体不适应、环境障碍与经济困难。这实际反映了我国针对特殊需求儿童特殊教育服务供给的短缺以及地方教育机构在服务供给中对特殊需求儿童的不同关注与努力程度。不管是通过普通学校特殊班,还是特教学校,很多罕见病患者的教育问题本可以通过特殊安排予以解决。
(四)就业情况
调查对象中,无就业能力人员将近20%,表明1/5的罕见病患者缺乏独立谋生的能力。其他罕见病患者中,除去学龄前儿童(占将近20%)与在学人口(占 15.6%),在职人员所占比例为21.6%,有就业能力但未能找到工作的占8.7%,说明虽然相当比例就业年龄段罕见病患者具有就业能力,但其中部分罕见病患者难以找到工作(图6)。

图6 罕见病患者目前的在学、就业状态
此外,罕见病患者在业人员的就业状况极不稳定。调查发现,最近一年内,没更换过工作的仅占4.6%。其他多换过一次或数次工作,其中又以更换工作达三次以上者最多(80%)。
据调查,罕见病患者找工作时面临的最大困难依次是身体不适应(33.8%)、单位歧视(12.1%)以及无合适的就业单位(10.8%)。也有部分调查对象表示缺乏就业技能和就业信息(8.5%)。工作过程中,罕见病患者遇到的最主要的困难仍然首先是身体的不适应(51.7%)。此外,也有相当比例的罕见病患者提到工作中的不公平对台、工作环境无障碍设施缺乏、以及缺乏工作技能(7.5%,7.3%,6.1%)。可见,除身体本身条件限制外,社会歧视、工作环境无障碍、工作技能缺乏等构成罕见病患者就业状况的主要影响因素。
(五)社会参与
60.9%的患者认为自己缺乏或非常缺乏参与社会的机会,1/4强的人认为参与社会的机会一般,只有12%的罕见病患者认为自己参与社会的机会较多或非常多(图7)。根据问卷调查与访谈,我们估计有三个原因限制罕见病患者的社会参与:(1)很多罕见病患者,因为身体限制,无法正常入学、就业以及走出家门参与各种休闲娱乐与社会交往活动,或者在此过程中经常遇到种种障碍;(2)罕见病患者,尤其是其中重症的部分,因为长期在家休养,缺少社会关系网络,进一步限制其社会交往活动的人际基础;(3)部分罕见病患者,因为外表与常人的差异,在公共场合与社会交往中会遭受异样眼光,这也限制了罕见病患者积极参与社会交往的意愿与动力。
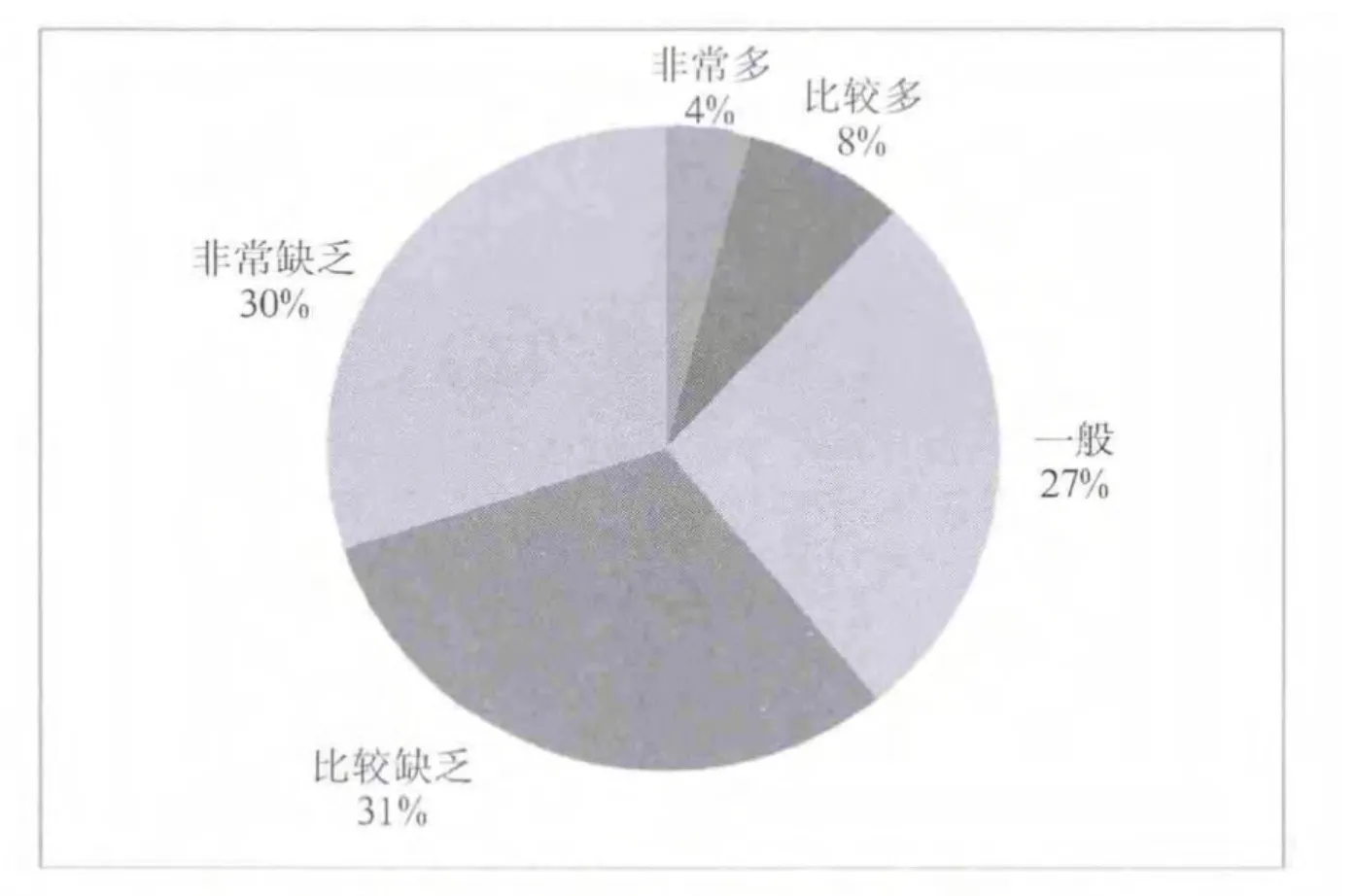
图7 罕见病患者认为是否有足够的机会参与到社会中去
四、罕见病患者的生活满意度及其影响因素分析
由于罕见病患者面临的问题众多,他们对生活的主观感受可能较为负面。为了了解罕见病患者的主观感受,本次调查对16岁以上的调查对象(占总体调查对象67%)设置了专门主观题,考察其生活满意度。就当前状况而言,大多(56.9%)调查对象认为自己的生活状况不太好或不好,15.5%的人不确定,仅有27.6%的认为自己的生活较好或很好。说明罕见病患者对于当前生活状况的满意度总体较低。
下文以16岁以上罕见病患者为考察对象,研究其生活满意度的影响因素。分析采用Logistic二分变量回归模型,向前逐步回归方法(Forward conditional)。因变量设为生活满意度,以“我现在的生活状况十分好”一题进行衡量,回答为完全同意和基本同意的视为对当前生活满意,回答为不确定、不太同意和非常不同意的视为对当前生活状况不满意。
自变量方面,根据前文初步分析,笔者预设罕见病患者的疾病治疗情况、所获照料与心理支持、自我发展情况以及社会参与机会可能会对其生活满意度构成影响。具体来说,包括:
1)罕见病患者的治疗状况:以当前治疗是否有效进行衡量,笔者假设,认为治疗有效的患者比认为治疗无效的患者生活满意度更高。
2)罕见病患者的经济状况:以家庭能否负担医疗费用进行衡量,笔者假设,家庭能够负担医疗费用的患者相比不能负担的患者,生活满意度要高。
3)罕见病患者的日常生活照料获得:以日常生活中能否获得所需照料进行衡量,笔者假设,需要但不能获得照料的患者相比其他可以获得照料或无需照料的人群为低。
4)心理疏导与情感支持获得:以“您是否向家人和周围的人谈论您的疾病”一题衡量,向家人和周围的人都隐瞒病情的认为其可获心理疏导与支持程度较低,只向家人谈论、不愿周围人知道的认为其可获得的情感支持程度居中,向家人和周围的人都谈论自己的病情的人认为其可获得的心理支持程度最大。笔者假设罕见病患者所获得的心理疏导与情感支持程度越高,生活满意度越高。
5)罕见病患者自我发展状况:以患者调查当时是否正在就业或在学进行衡量,正在就业或上学的认为其自我发展情况良好,其他(主要包括失业、无就业能力等)认为其自我发展受限。笔者假设正在读书或就业的患者相比未能读书/就业的患者生活满意度高。
6)社会参与机会:以问题“您认为自身是否有足够机会参与到社会中去”进行衡量,答案为较缺乏或非常缺乏的统一归类为社会参与机会缺乏,认为较多和非常多的统一归类为社会参与机会多,答案为一般的居中。在此,笔者提出假设:罕见病患者自评的社会参与机会越多,其生活满意度越高。
此外,罕见病患者的基本个人特征,包括所患罕见病类型、生活能否自理、年龄、性别、户籍类型、教育水平、有无配偶作为控制变量引入回归方程。其中,罕见病类型、教育水平、社会参与机会、心理情感支持作为虚拟变量引入方程,参照组为第一组。变量基本描述信息详见下表2。
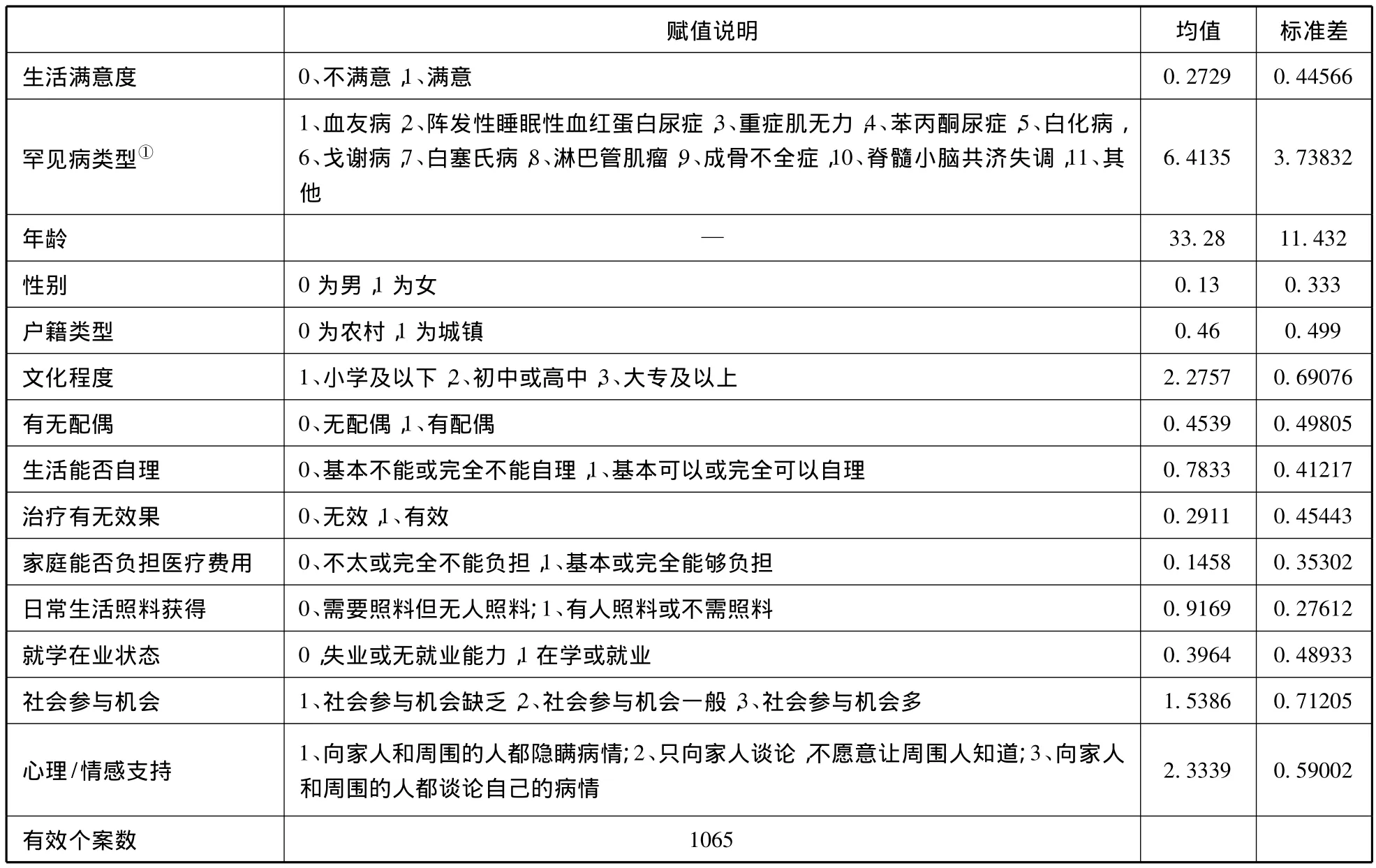
表2 变量基本描述信息
①有些罕见病调查对象均在16岁以下;还有些罕见病的16岁以上调查对象数量较少,回归分析中笔者将调查个案少于30的罕见病归入“其他”类。因此,这里所列罕见病类型相比前文所言要少一些。
回归结果(表3)表明,首先,反映罕见病患者治疗情况的变量:接受的治疗是否有效,对罕见病患者的生活满意度影响显著。认为治疗有效的患者生活满意发生比比认为治疗无效患者高出将近1倍。
其次,反映患者家庭经济状况的指标:家庭能否负担医疗费用,影响显著。能够负担医疗费用的患者对生活满意的发生比是难以负担医疗费用患者的5.8倍。这充分说明,当前罕见病治疗的医疗负担已经成为制约罕见病患者生活满意度的主要因素之一。
再次,罕见病患者日常生活照护获得显著影响其生活满意度。能够获得照料或者不需要照料的患者,其生活满意的发生比是需要照料、但无人照料患者的2.8倍。
此外,罕见病患者是否在学/就业,以及其对社会参与机会多少的主观感受对罕见病患者的生活满意度影响显著。正在就业或在学的患者,其对生活满意的发生比为其他失业或者因为身体原因不能就业、上学的患者的1.6倍,而认为自己参与社会的机会多的人相比社会参与机会缺乏的人,其对生活满意的发生比为后者四倍还多。
个体特征变量中,患者所患罕见病的类型、生活能否自理以及教育程度的影响具有显著性。生活能够自理、教育水平越高的患者,生活满意的发生比相对更高。此外,回归分析也显示,不同类型的罕见病患者,其对生活的满意程度可能差别很大。这应是因为不同罕见病对于患者身体、社会功能的损害程度不同。以社会大众较为熟知的血友病为参照,可以发现,某些罕见病患者的生活满意发生比大大提高。比如白化病作为罕见病的一种类型,对于患者的影响主要在外貌上,而其智力、各项身体功能基本不受影响。这种类型的罕见病患者的生活更加接近普通人,由表3可见,其对生活满意的发生比为血友病患者的7.6倍。
与笔者的预期不同,心理疏导与情感支持对于罕见病患者的生活满意度的影响不具有显著性。这可能是因为,对于罕见病患者而言,相比单纯的心理疏导与情感支持,他们对于获得有效治疗、日常照护、就业与上学以及社会参与机会等让其“实实在在”感觉受益的需求更加迫切。这一点,我们可以从问卷调查中关于罕见病患者目前最迫切的三个愿望的回答得到佐证:问卷调查发现,罕见病患者提出的排在前三的愿意依次为希望针对罕见病的诊疗技术提高,医疗费用下降,以及针对罕见病的药品更加齐全、药价更加便宜,均为与疾病的诊疗、费用补偿和经济支持相关的最基本需求。
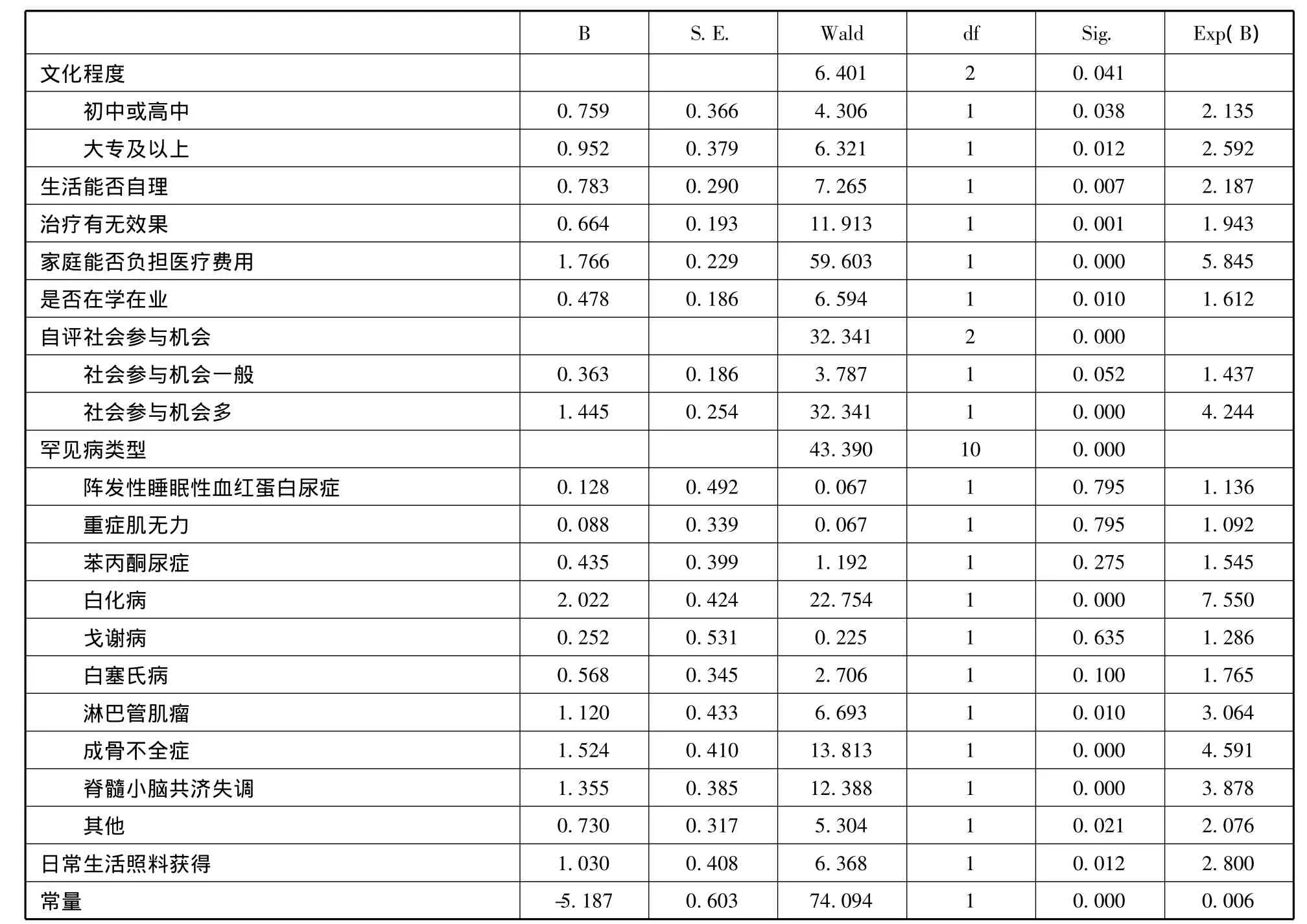
表3 回归结果
五、罕见病患者需求满足现状分析:政府、家庭、市场与社会组织的责任承担
以上调查分析表明,改善罕见病患者的医疗服务与治疗效果、给予经济支持、提供所需生活照料、改善教育与就业服务、提高社会参与机会,有利于促进罕见病患者的生活满意度。现实生活中,可以满足罕见病患者社会需求的主体包括政府、市场、社会组织、以及家庭。然而,从当前情况来看,罕见病患者需求满足情况差强人意。当前基本情况可概括为市场失灵、政府缺位,家庭承担主要责任但不堪重负,社会组织发展迅速然而力量依然薄弱。
(一)市场
市场可以从多方面满足罕见病患者的社会需求。最主要的包括为罕见病患者提供就业岗位,或通过医药公司、保险公司等为罕见病患者提供有效药物与医疗保障。但是,调查发现,由于罕见病患者的身体限制,约1/5罕见病患者没有就业能力,具有一定就业能力的人员也可能因为身体条件限制、工作环境障碍以及社会歧视,难以找到工作。罕见病患者通过市场解决就业、生活问题的渠道受限。此外,在罕见病的治疗与保障方面,医药研发企业因为罕见病药品研发成本高、受益对象少,研发动力不足,造成罕见病治疗有效药物的缺乏;商业保险公司因为该群体的医疗需求巨大,多将该类疾病列为免责条款。
美国与欧盟的经验表明,国家的支持与干预可促进医药厂商进入罕见病领域以及罕用药研发增长[8,9]。这也从反面说明,单纯的市场机制在面对罕见病患者这样一个特殊群体的时候,存在严重失灵,需要国家积极干预。
(二)政府
在满足罕见病患者的社会需求方面,我国政府部门已经承担了一些责任,但是范围、程度有限。
首先,人力资源与社会保障、卫生部门、民政部门在提供社会医疗保险、最低生活保障等各项经济保障方面,为罕见病患者提供了一定支持。比如,本次调研发现,一定比例患者参加了各项社会保险,尤以医疗保险最高,达到55%;7.4%的患者接受过政府救助,主要包括最低生活保障,医疗救助和一次性慰问。其次,由于很多罕见病患者因为病情而具有各种行动、智力障碍,也可申请办理残疾证,获得残联提供的针对残疾人的各项经济支持。但总的来看,政府部门没有专门针对罕见病患者的支持提供,社会医疗保险以及救助均是面向一般人群的医疗以及贫困风险提供的支持措施,然而罕见病患者因其特殊病情,需要额外的关注。突出表现即是,当前,大部分罕见病尚未纳入医保报销范围,仅有少数地区,比如上海先行开展探索、已经将12种罕见病纳入医保报销和基金资助[10],或者少数病种,比如血友病,已经得到医保关注,如《关于做好2012年新型农村合作医疗工作的通知》提到将血友病纳入大病保障试点范围)。大多数罕见病患者仍无法通过参与社会保险获得罕见病治疗的经济补偿。
教育方面,我国政府提供普通教育以及特殊教育服务。然而,调查发现,一些罕见病患者因为身体障碍、环境障碍、经济因素限制,难以进入学校接受教育。这与我国政府对于特殊需求儿童的教育需求关注依然不够、服务供给难以满足罕见病患者需求有关。
在罕见病患者的日常照顾、就业与社会参与方面,政府的关注与支持更为不足。仅有的一些支持与服务主要来自于残联部门。这是因为,由于一些罕见病患者体现出一定的肢体或者智力限制,这些罕见病患者可以通过申办残疾证,从残联获得一定的康复、就业支持或其他服务。但是由于残联的资源所限,支持力度较小。
(三)家庭
调查发现,家庭作为传统的社会保障形式,在满足罕见病患者的各种需求方面,承担了主要责任,尤其是在医疗费用承担、日常照顾、基本生活保障方面。结果便是很多家庭因为罕见病治疗的高昂费用,因病致贫或因病返贫,甚至于负债累累。同时,因为一定比例罕见病患者需要专人照护,亦给家庭带来沉重护理压力,专职照护的家庭成员在自身的社会参与及发展方面大大受限,心理、精神长期压抑。
(四)民间组织
政府的缺位以及罕见病患者家庭面临的种种问题,引发了不同类型罕见病组织的产生。协助、参与此次调查的罕见病组织即有将近20家,比如瓷娃娃、中国血友之家、月亮孩子(白化病患者自助组织)、PNH(阵发性睡眠性血红蛋白尿症)病友之家、重症肌无力关爱协会等。调查发现,民间罕见病组织已经形成一定规模,为罕见病患者提供了多种帮助。最为普遍的罕见病组织形式为建立QQ群,为罕见病患者家庭提供相互交流的平台,通过对于治疗手段、有效药物、护理方法的沟通分享,提高各家庭关于罕见病诊疗护理等各方面的知识;通过相互支持鼓励,为饱受疾病、经济压力困扰的罕见病患者及其家庭提供心理疏导与精神慰藉。此外,还有不少罕见病互助组织成立了线下组织,积极与大型企业、药品生产商、大型慈善基金会联系,募集资源,充分发挥桥梁纽带作用,将社会上的慈善资源归集、引导向罕见病患者,为罕见病患者及其家庭提供经济、医疗支持与救助。再次,还有一些罕见病组织,通过召开各种公共活动,发挥社会倡导功能,呼吁社会给予罕见病患者更多关注与支持。
以脆骨病组织“瓷娃娃”为例,瓷娃娃定期召开会员大会,并为参会人员报销路费住宿费(案例13);主办世界罕见病日,推广罕见病知识,呼吁更多社会关爱;此外,为脆骨病患者提供各种救助。比如深入访谈案例13提到,“瓷娃娃”组织曾经帮忙为自己的脆骨病儿子联系手术,赞助部分手术费用,还曾提供过助行器支持。再如,血友病人组织“中国血友之家”,积极寻找药源,减少血友病患者购买特效药的困难;向社会呼吁,减少歧视;与药品公司建立联系,争取资金支持;与医院、政协委员建立联系,积极规划提案、为罕见病患者发声。
但是本次调查也发现,当前罕见病互助组织资源、能力有限。首先,由于资源限制,定期活动难以维持,主要通过网络开展活动。其次,仍是由于资源限制,这些组织主要为家长提供沟通桥梁与平台,心理抚慰与精神支持的作用大,经济、物质上的实质帮助很小。再次,管理人员多是罕见病患者本人或者家属,并多为兼职,缺乏专业管理能力,进一步限制其发展能力。此外,调查发现,各地罕见病组织发展程度不均,很多罕见病组织总部在北京等特大城市,慢慢向其他地方发展分会,地方分会的活动能力相比总部相对要差。
六、政策建议
以上分析表明,在罕见病患者的需求满足中,急需加强政府责任,促进社会组织成长,同时引导市场力量关注罕见病群体。而后两者的发展又与政府的政策引导与鼓励分不开。总的来看,政府需要在两方面做出努力。
(一)制定罕见病相关的专门法规与政策
罕见病患者的社会需求虽与一般的重大疾病患者具有一定共性,但是,由于其疾病的特殊性,又面临群体自身的特定问题。最主要的如医药、诊疗手段的严重缺乏;此外,罕见病的诊疗可能涉及多个专业学科,对于医疗服务的专业协调性具有极高要求。从国际实践来看,欧盟国家近年来已经达成共识,罕见病在公共卫生领域具有共性问题,要求为其制定特殊专门政策[11]。我国亦应在这方面迈出关键一步。
1)首先,目前,我国欠缺罕见病界定的官方标准,关于全国罕见病患者的数量、类型、特征的准确信息缺乏。没有罕见病类型及其患者的信息,一切政策决策便没有讨论基础。政府相关部门应尽快开展研究,确定我国罕见病的界定标准。在此基础上,开展全国调查,建立罕见病类型和罕见病患者数据库,并定时更新。在此过程中,应注意加强国际合作与交流,在罕见病的甄别、分类方面,吸收既有国外经验,同时建立合作[12]。
2)出台专门法规,引导市场与社会力量加强罕见病的诊疗与医药研发。1980年代以来,美国、欧盟以及其他一些发达国家均已出台刺激罕用药研发的法案,支持措施包括税收减免、研发费用补贴、审批程序缩短、赋予一定期限的市场独占期等[13,14]。建议我国政府尽快出台相应法规,鼓励药品生产厂商进入罕见病领域。对于国外已经有特效药的,还应简化药品引进的申请、审批程序与时间。
3)建立专门的罕见病诊疗机制,加强医疗机构对罕见病的诊疗能力。调查发现,将近半数罕见病患者曾经被误诊,充分说明我国罕见病的诊疗能力严重不足。国外研究也已经表明,由于既有医疗体系的建立基于一般疾病,罕见病患者经常处于医疗体系的边缘,难以及时、平等获得所需医疗服务;对于这一问题,欧盟建议可通过建立专家中心(Centres of Expertise(CoE))予以改善。专家中心将不同学科、专业的专家组织到一起,专门针对一种罕见病或多种罕见病,确保罕见病患者得到及时诊断和后续治疗,目的在于提高服务的连续性与协调性;一些欧盟成员国已经在国家层面建立了罕见病患者管理和照护的专家结构[15]。据估计,欧洲至少已经建立将近400家专家中心,主要集中于比利时、法国、德国、意大利、西班牙和英国[16]。我国可借鉴这一经验,在各省市建立罕见病专家中心,改善我国罕见病的诊疗能力。
4)借鉴国际经验,在国家层面建立罕见病诊疗与社会保护的行动方案或发展规划。从国际实践来看,欧盟要求其成员国应最好在2013年底前建立并且实施罕见病行动计划或策略(National Plan or Strategy),目标在于确保所有罕见病患者可以获得平等、高质量服务包括诊断、治疗和康复。所谓罕见病行动计划或策略被定义为一套广泛、整合的罕见病医疗与社会政策行动方案,在国家层面发展并实施,并且具有明确的目标、进度计划与时间表[17]。一些国家,比如德国,2010年专门设立了负责罕见病国家计划制定的部门(National coalition for people with Rare Diseases),主要工作目标便是在2013年最终确定德国的罕见病国家计划[18]。而法国已经于2005-2008年实施了它的第一个罕见病国家方案(French national plan for rare diseases),并于2010-2014进入第二个罕见病国家方案的实施阶段[19]。这些国家的实践均可为我们提供宝贵经验与参照。
(二)充分考虑罕见病患者特殊需求,完善现有社会保障制度与服务体系
在完善罕见病专门政策的基础上,还需不断完善现有制度,充分利用社会资源,在现有服务与保障的传输体系中,注意考虑罕见病患者的特殊需求,主要包括:
1)在明确罕见病标准、制定罕见病目录的基础上,将目前已经有药可治的罕见病纳入医保报销范围,完善异地就医的报销办法,增强罕见病患者的就医能力。
2)提高特殊教育学校以及普通学校接受特殊需求儿童,包括罕见病患者的能力,改善罕见病患儿的受教育机会。应通过提供罕见病相关知识培训、增加配备专门社工、护理、特教人员、加强无障碍设施建设等方式,提高普通学校以及特殊教育学校接收罕见病患儿的能力。
3)在加强社会建设、促进社会和谐的政策背景下,通过政府购买服务、民办公助等各种形式,引导为罕见病患者服务的社会组织发展,比如针对罕见病患者的培训与就业支持机构、托养机构、心理干预服务机构等,为有需要的罕见病患者提供技能培训、护理、心理支持等各项服务。在此过程中,需注意监管相关机构的人员与设施,是否具有足够罕见病知识与服务能力。
4)鼓励罕见病自助组织的发展,加强民间慈善在罕见病救助方面的作用。欧美国家实践中,均可发现罕见病民间组织在患者之间的互助、促进罕见病相关的研究、以及提高公众罕见病知识等方面发挥重要作用[20,21]。并且,政府部门、罕见病组织、科研机构间通过各种项目或其他方式的密切合作[22],有利于形成合力,促进罕见病的诊疗、康复与社会改善。在此,特别建议我国设立全国性的罕见病公募基金,通过社会募捐等方式,集中全社会的资源,为罕见病药物的研发、罕见病社会组织的发展、罕见病家庭的救助提供更多资金支持,同时发挥组织协调作用,为草根罕见病组织、医院、药品研发厂商及相关主体构造信息交流与项目合作的平台。
[1]龚时薇,张 敏,邓秀玲,何惠君,李 燕,王 祎.对我国罕见病与罕用药界定的思考[J].中国新药杂志,2006,15(15):1225-1229.
[2]Alison Abbott.Rare-disease project has global ambitions[J].Nature,2011,(472):17.
[3]Wills Hughes-Wilson,Ana Palma,Ad Schuurman and Steven Simoens,Paying for the orphan drug system:break or bend?Is it time for a new evaluation system for payers in Europe to take account of new rare disease treatments?[J].Orphanet Journal of Rare Diseases,2012(7):74.
[4]马 端,李定国,张 学,贺 林,中国罕见病防治的机遇与挑战[J].中国循证儿科杂志,2011,6(2):81-82.
[5]李定国专访.中国医学论坛报,2013年3月28日A9版,转引自临床检验杂志,关于罕见病的定义和发病率[J].2013,31(3):186.
[6]刘轶琳,陈晓琪,曹子琛.委员连续4年为罕见病交提案不放弃救千分之一[EB].检索自 http://gongyi.qq.com/a/20120309/000001.htm,2012年3月8日发表/2013年9月30日检索引用.
[7]左佰常,浙江政协委员提案呼吁:建立“罕见病”防治保障制度[EB].检索自http://health.zjol.com.cn/05zjhealth/system/2013/02/27/019175117.shtml,2013年2月28日发表/2013年9月30日检索引用.
[8]Wills Hughes-Wilson,Ana Palma,Ad Schuurman and Steven Simoens,Paying for the orphan drug system:break or bend?Is it time for a new evaluation system for payers in Europe to take account of new rare disease treatments?[J].Orphanet Journal of Rare Diseases,2012(7):74.
[9]Chandana Thorat,Kui Xu,Scott N.Freeman,Renan A.Bonnel,Francesca Joseph,M.Ian Philips and Menfo A.Imoisili,What the Orphan Drug Act has done lately for children with rare diseases:a 10-year Analysis[J].Pediatrics,2012,129(3):516-521.
[10]丁锦希,季 娜,白庚亮.我国罕见病用药市场保障政策研究[J].中国医药工业杂志,2012,43(11):959-A103.
[11]Albert Van der Zeijden & Jolanda Huizer.Recommendations for the development of national plans for rare diseases[J].Orphanet Journal of Rare Diseases 2010,5(Suppl 1):O3.
[12]Ana Rath etal.,Classification of rare diseases:a world wide effort to contribute to the international classification of diseases[J].Orphanet Journal of Rare Diseases 2010,5(Suppl 1):O21.
[13]张 旭.“孤儿药”不孤单—跨国药企争相发力罕见病药物开发[J].中国食品药品监管,2012(10):57-59.
[14]李 伟.各国罕用药管理制度比较研究[J].上海食品药品监管情报研究,2008,4(91):1-6.
[15]Anna A Kole& Yann le Cam,2010.The added value of centers of expertise for rare disease patients in Europe[J].Orphanet Journal of Rare Diseases,2010,5(Suppl 1):O4.
[16]Segolene Ayme.State of the art of services in Europe:where are the problems?[J].Orphanet Journal of Rare Diseases,2010,5(Suppl 1)O2.
[17]Albert Van der Zeijden& Jolanda Huizer.Recommendations for the development of national plans for rare diseases[J].Orphanet Journal of Rare Diseases 2010,5(Suppl 1):O3.
[18]Johann Mathias Graf von der Schulenburg.The German plan for rare diseases:a development in progress[J].Orphanet Journal of Rare Diseases,2010,5(Suppl 1):O1.
[19]Guillaume Le Henanff& Gil Tchernia.French experience with rare diseases plans[J].Orphanet Journal of Rare Diseases,2010,5(Suppl 1):O7.
[20]Marjet Stamsnijder.Living with Progeria [J].Orphanet Journal of Rare Diseases,2010,5(Suppl 1):O9.
[21]Annet Van Betuw.The impact of a small parental network:how 11q improved research,knowledge,contacts and support[J].Orphanet Journal of Rare Diseases,2010,5(Suppl 1):O8.
[22]Krystyna Chrzanowska etal.DYSCERNE:a European Network of Centers of Expertise for Dysmorphology[J].Orphanet Journal of Rare Diseases,2010,5(Suppl 1):O14.

