原位恶性黑素瘤临床病理分析及鉴别诊断
吴运瑾,张澜静,梁 军,朱旭友,曾 郁,易祥华
(1.同济大学附属同济医院病理科,上海 200065;2.普林斯顿医疗系统病理系,美国新泽西 07450)
恶性黑素瘤(malignant melanoma,MM)是由皮肤和其他器官黑素细胞产生的肿瘤,恶性程度高,预后较差。根据肿瘤细胞分布的位置,组织病理学将黑素瘤分为原位和侵袭性两种。早期原位病变由于组织形态改变比较轻微或受活检取材的限制,与良性或非典型性黑色素细胞增生性病变的鉴别是病理诊断中的一个难点。国内从病理形态学角度的总结和相关病例报道较少,本研究对3例原位恶性黑素瘤(malignant melanoma in situ,MMS)的临床和病理特点进行分析,结合文献复习,以提高其诊断和鉴别诊断的水平。
1 资料与方法
1.1 临床资料
收集同济大学附属同济医院2008年至2012年诊断的2例甲下原位黑素瘤及1例外阴原位黑素瘤的临床和组织病理资料。
病例1,女,61岁,左足拇趾甲局部出现黑色纵行条纹,甲周皮肤出现褐色斑块2年,红肿疼痛1周。趾甲黑色条纹颜色不均匀,边界欠清,甲板增厚,甲周皮肤色素斑边界不规则。先行左拇趾甲及周围皮肤活检,活检病理报告原位黑素瘤,后行左拇趾截除术。
病例2,女,53岁,左拇指甲及周围皮肤肿胀变黑2年。指甲全甲变黑,甲板增厚,甲周皮肤褐色斑边界不规则。因影响生活,要求行左拇指截除术。
病例3,女,56岁,发现尿道口左侧黑痣多年,表面溃破6个月,两侧大小阴唇及阴蒂部见片状色素沉着斑。活检报告交界痣,行较大组织块活检,病理报告原位黑素瘤,后行外阴广泛切除及部分尿道切除术。
1.2 方法
手术标本经10%中性缓冲福尔马林固定,常规取材,石蜡包埋,5 μm厚切片,H-E染色。免疫组织化学法采用EnVision两步法,所用抗体:HMB45,S-100,Melan-A,Vim,Ki-67,CK(AE/1AE3),EMA,CK7,CD68(KP-1)均购自 Dako公司。抗体稀释度,抗原修复条件按说明书操作。
2 结 果
2.1 巨检
病例1,拇趾甲床见灰黑、灰褐色斑块,面积1.7 cm ×0.5 cm,形态不规则,颜色深浅不一,切面未见明显隆起肿块,见图1。病例2末端手指一节,指甲缺损,甲床不规则黑褐色区1.5 cm×1.5 cm,周围皮肤片状不规则褐色斑,大小1 cm×0.5 cm及0.5 cm×0.1 cm,切面未见明显隆起肿块。例3送检灰褐色外阴组织,见直径0.8 cm色素斑,表面溃破,边缘不整齐,其旁见形状不规则的色素沉着,面积5 cm×4 cm,切面均未见明显隆起肿块。
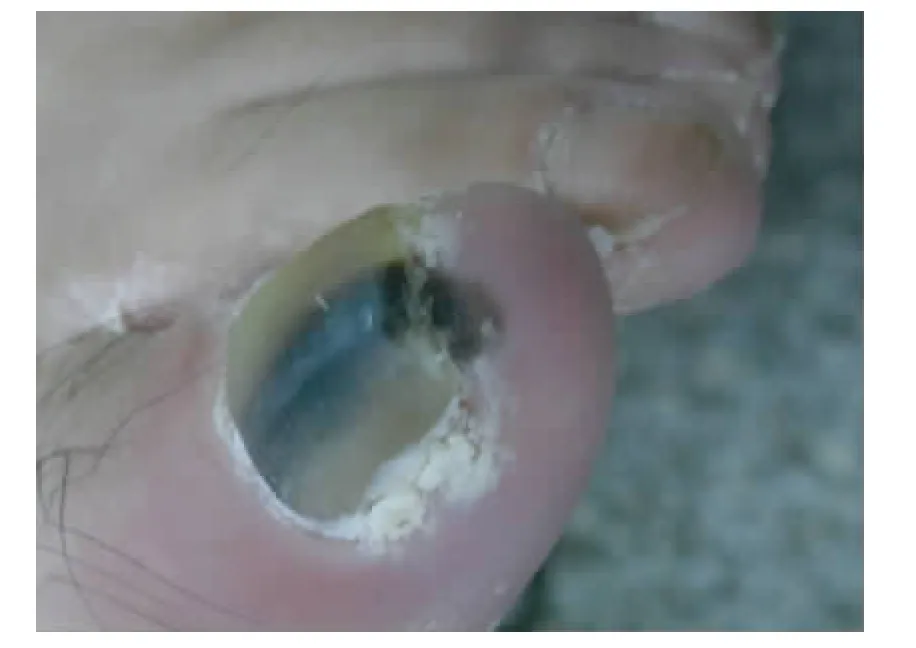
图1 恶性黑素瘤大体图片Fig.1 The gross finding of MMS
2.2 组织学检查
光学显微镜观察,3例原位黑素瘤均可见鳞状上皮内单个黑素细胞的异型增生,增生的黑素细胞分布不均匀,大部分分布于表皮与真皮交界的表皮基底层(图2),部分分布于基底层之上,位于表皮的中浅层(图3)。黑素瘤细胞有异型性,细胞核染色质丰富,色深,有的可见核仁,可见有丝核分裂像(图4)。核周有空晕,黑素细胞有树突状的胞浆,合成较粗大的黑色素颗粒。部分异形肿瘤细胞在上皮内聚集成大小不一的细胞巢,与表皮之间无明显间隙,巢内细胞缺乏黏附性(图3)。有的瘤细胞呈Paget样细胞形态。少量附属器基底层内见黑色素增多。真皮浅层可见淋巴细胞及噬黑素细胞浸润,均未见浸润性的肿瘤性黑素细胞(图2C)。表皮及肿瘤细胞均未见坏死。
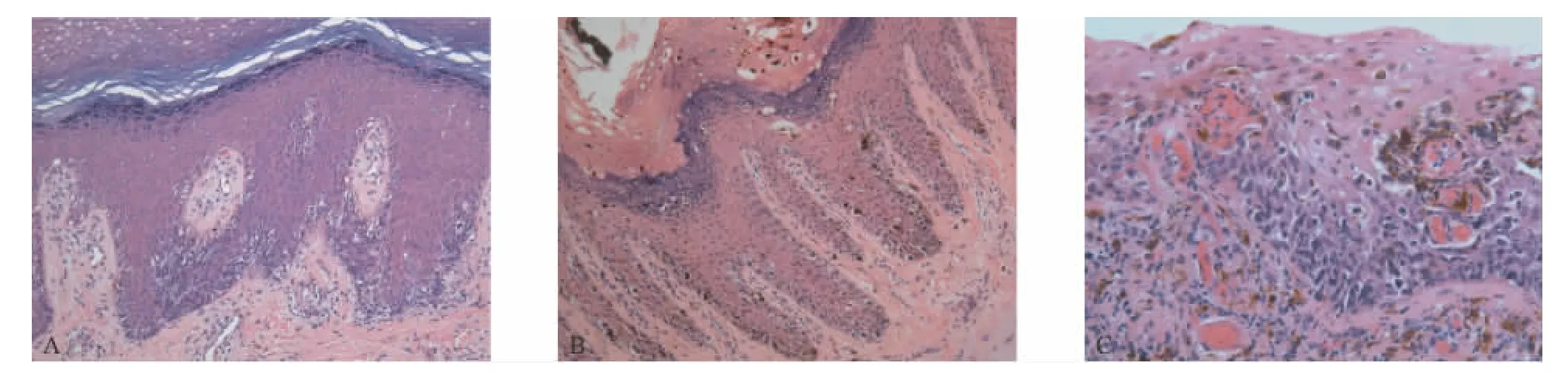
图2 表皮基底层原位恶性黑素瘤细胞分布Fig.2 Distribution of tumor cells of MMS in the basal layer of the epidermis
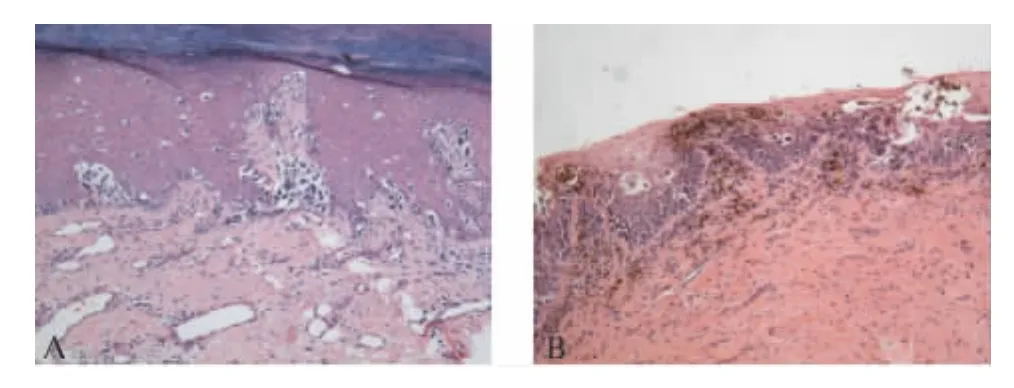
图3 表皮中浅层原位恶性黑素瘤细胞分布特征Fig.3 Distribution of tumor cells of MMS in the upper layer of the epidermis
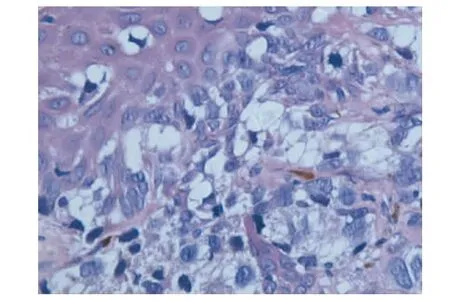
图4 瘤细胞的异型性Fig.4 The atypia of tumor cells
2.3 免疫组织化学法检测
免疫组织化学结果显示,肿瘤细胞HMB45(图5)、S-100、Melan-A、Vim 阳性,Ki67 阳性约 10%;CK(AE/1AE3),EMA,CK7,CD68(KP-1)均阴性。

图5 免疫组化结果Fig.5 Immunohistochemical results
2.4 随访
病例1术后随访32个月,病例2术后随访35个月,均未见肿瘤复发和其他部位的转移;病例3术后随访至24个月,原部位复发,再次手术后病理检查见表皮内少数黑素瘤细胞,经皮肤病专科病理医师诊断仍为“外阴MMS”,随访至32个月未见再次复发和远处转移。
3 讨 论
恶性黑素瘤是一种高度恶性的黑素细胞来源的肿瘤,如不及时治疗预后很差,因此早期诊断和治疗非常重要。虽然典型的临床表现和体征是诊断黑素瘤的常用方法,但确诊的最终标准还是病理学诊断。WHO 2006年版《皮肤肿瘤病理学和遗传学》[1]将MM分为主要的4个亚型:恶性雀斑样痣黑素瘤、浅表扩散性黑素瘤、肢端黑素瘤和结节性黑素瘤。文献[2]报道此种分型方法在肿瘤浸润深度、临床分期、预后等方面的差异无统计学意义,而肿瘤细胞的厚度及浸润深度与预后显著相关[3],因此原位病变的早期诊断对于改善患者的预后有重要意义。
原位黑素瘤根据发生部位和生长方式又可分为恶性雀斑样痣、浅表扩散性原位黑素瘤和肢端雀斑样原位黑素瘤。在实际病理诊断工作中,部分此类活检病例的良恶性鉴别受活检材料的限制或因病变形态变化轻微而诊断困难,是黑色素瘤病理诊断中的难点之一,需要病理医生紧密结合临床表现作出正确诊断[4]。Ⅰ、Ⅱ期浅表扩散性黑素瘤极易误诊为良性病变而延误治疗,而激活或非典型性色素痣、外阴痣和因切除不彻底而复发的痣又易被过度诊断为恶性黑素瘤。本研究通过观察2例甲下原位黑素瘤(肢端雀斑样原位黑素瘤的一种)和1例外阴浅表扩散性原位黑素瘤的病理组织形态,总结了其共同的特点,主要阐述其诊断和鉴别诊断,以提高对早期原位黑素瘤的认识。
3.1 组织形态
本组MMS均以表皮内单个黑素细胞增生为主,但黑素细胞分布极不均匀规则,基底层黑素细胞明显增多,同时表皮中、浅层也出现单个的黑素细胞,表皮内有大小不一的不规则黑素细胞巢,巢内细胞多少不等,缺乏黏附性。黑素细胞增大,胞浆伸长,可见树突状的细胞,或呈Paget样,胞浆内可见较粗大的黑色素颗粒。瘤细胞核增大,染色质深,有的可见核仁,可见有丝核分裂象。病变边界不清,角质层可见弥漫分布的色素颗粒。真皮浅层可见淋巴细胞和噬色素细胞浸润,但无黑素瘤细胞的浸润。免疫组织化学法染色是鉴别恶性黑素瘤的主要辅助手段,本组MMS因肿瘤细胞产生过多的色素,所以必须脱色素后再行免疫组织化学法染色观察,S-100、HMB-45、Melan-A是常用的诊断标志物。典型黑素瘤细胞波形蛋白、S-100、HMB-45、Melan-A 阳性,细胞角蛋白阴性。S-100虽然没有特异性,但因为需要鉴别的很多肿瘤都是阴性,所以鉴别实用性大,其阳性率超过90%。HMB-45比S-100特异性强,可用于鉴别S-100阳性的非黑色素细胞性肿瘤,但总体来说比S-100敏感性低。Melan-A是一种黑色素细胞分化抗原,黑色素瘤的阳性率约为80%,具有特异性高于 S-100,敏感性高于 HMB-45的优势。
3.2 鉴别诊断
在组织病理学上MMS主要与下列疾病相鉴别。(1)交界痣:交界痣是黑色素细胞在表皮与真皮交界处的良性痣性增生,可恶变,尤其是经常受摩擦部位,但总体恶变率低。病理形态学上,早期交界痣可表现为单个黑素细胞不成团的线状增生,无明显成巢,有向基底层和中央聚集的倾向。典型期可见在表皮与真皮交界处见3~5个以上的黑色素细胞团状增生,痣细胞团大小形状较一致,占据该处基底细胞的位置。痣细胞小,形态规则,无或仅有短小的树突状胞浆,胞浆内的色素颗粒细腻,核大小形态一致,染色质不深,无核分裂象。整体病变边界清楚。本组病例3外院活检曾诊断为“交界痣”,于本院行较大组织块活检诊断为“原位黑素瘤”,说明活检材料过小、以及诊断经验不足可能会影响诊断结果。该例复发后再次手术,病理检查见表皮内少数黑素瘤细胞,经皮肤病专科病理医师会诊后仍然诊断为“外阴MMS”,随访8个月病情稳定。(2)非典型性黑色素细胞痣:非典型性黑色素细胞痣是恶性黑素瘤的恶性前病变,恶变率高,属黑色素细胞增生性病变中的交界性病变范畴。一般体积较大,直径可>0.5 cm,色素斑形状不规则。镜下见黑色素细胞在表皮与真皮交界处痣样异型增生,异型程度轻重不一,重度异型者须与原位恶性黑素瘤相鉴别,且较困难,后者病理组织学上最重要的恶性指标是表皮浅层异型细胞浸润、分裂象增多及病理性核分裂象和肿瘤性坏死的出现[5]。(3)皮肤Paget病:皮肤Paget病也是主要位于表皮内的病变,多见于会阴、肛门处,肉眼见皮肤湿疹样粗糙,或呈细颗粒状乳头样,可伴皮色加深。镜下见表皮内单个或2~3个成群的大细胞散在分布,瘤细胞圆形而大,细胞质苍白,核大,核仁清楚或核深染而异形,这些细胞分布于表皮基底层或整个表皮层内,部分表皮基底层可见色素增加。免疫组化显示瘤细胞低分子角蛋白阳性,而 S-100、HMB-45、Melan-A 阴性,可与恶性黑素瘤相鉴别。
3.3 临床特点
MM的临床特点对病理诊断很有帮助,病理医生需紧密结合患者的临床表现、皮损特点,了解临床活检的部位和活检方法,避免由于活检材料不具代表性而误诊,本组病例3外院活检就曾诊断为“交界痣”。原位黑素瘤临床上主要表现为斑疹或斑片,美国国立癌症研究所提出“ABCD”早期诊断方法,ABCD是代表4种征象的英文首字母,不对称性(asymmetry)、边缘(border)、颜色(color)和直径(diameter),在临床上利用这4种征象来区分普通痣和MM。交界痣呈对称的圆形或卵圆形,边缘规则、光滑,呈棕黄、棕色或黑色,直径一般<5 mm;而原位黑素瘤外形往往不规则或不对称,边缘参差不齐、锯齿样,可掺杂多种颜色,直径一般>5 mm。
3.3.1 甲下原位黑素瘤临床特点 甲下黑素瘤是肢端雀斑痣样黑素瘤的一种,累及指甲及周围组织。MM在亚洲人群中的发病率较白种人低,但在不同类型中,肢端雀斑痣样黑素瘤所占的比例却要达到60%左右。王雷等[6]的研究资料中,甲下黑素瘤占所有黑素瘤的12%。其诊断难点还是原位病变与甲下色素痣的鉴别。临床上,早期表现为甲黑线或弥漫性黑甲,可出现周围皮肤受累。Levit等[7]提出甲下黑素瘤的ABCDEF早期诊断方案:A(age)年龄,成人;B(band)色素条纹宽度>3 mm,颜色不均一,边界模糊;C(change)变化快,治疗后无好转;D(digit)受累甲以拇指、第一趾和示指为主;E(extention)累及甲周皮肤,Huchinson征阳性;F(family history)家族史。其中年龄为成人和Huchinson征阳性的参考价值最大。本组2例甲下患者均为成人,均观察到甲周皮肤的受累。准确的病理诊断必须依靠有效的活检取材,深度要足够,对临床高度怀疑者,可做全甲及周围组织切除活检。
3.3.2 外阴原位黑素瘤临床特点 外阴黑素瘤发生在外生殖器部位,相对少见,侵袭性较高。患者年龄多在50岁以上,皮损多符合普通黑素瘤的ABCD的临床诊断标准。在早期原位病变阶段,若不结合临床资料,极易被误诊为交界痣[8],因为外阴皮肤的色素痣与其他部位的痣相比,具有体积较大,形态较不规则,痣细胞团也较不规整的特点。女阴黑素瘤多预后不良,与确诊时多数患者已是浸润性病变或因部位特殊,不易完整切除有关。本组病例3为一中老年女性,诊断为“外阴MMS”后行外阴广泛切除及部分尿道切除术,2年后原部位复发,再次手术后经皮肤病专科病理医师诊断仍为“外阴MMS”,提示外阴MMS这些易摩擦部位更易复发,应注意随访。
恶性黑素瘤虽然恶性程度高,但如果能早期发现和早期治疗,就能挽救患者生命,改善预后。原位黑素瘤组织病理学上,表现为单个异型黑素细胞的增生,部分瘤细胞分布位置较高,可达表皮的中上层;瘤细胞核大,深染,胞浆树突状,有粗大的色素颗粒。临床表现为>7 mm的不规则色素斑,边界不清,深浅不一。病理医生必须紧密结合临床和组织病理所见,并辅以免疫组化检查,以实现黑素瘤的早期诊断。
[1] 廖松林主译.皮肤肿瘤病理学和遗传学[M].北京:人民卫生出版社,2006.
[2] Cascinelli N,Zurrida S,Galimberti V,et al.Acral lentiginous melanoma.A histological type without prognostic significance[J].Dermatol Surg Oncol,1994,20:817-822.
[3] Dennis LK .Analysis of the melanoma epidemic,both apparent and real:data from the 1973 through 1994 surveillance,epidemiology,and end results program registry[J].Arch Dermatol,1999,135(3):275-280.
[4] Francisco BP,Cesar C.Acral junctional nevus versus acral lentiginous melanoma in situ[J].Arch Pathol Lab Med,2011,135:847-852.
[5] 廖松林,柳建英.黑色素细胞增生性病变的病理诊断及鉴别诊断中的一些问题[J].继续医学教育,2006,20(27):56-59.
[6] 王雷,廖文俊,王刚,等.22例甲下黑素瘤临床及组织病理学分析[J].临床皮肤科杂志,2010,39(4):205-207.
[7] Levit EK,Kagen MH,Scher RK,et al.The ABC rule for clinical detection of subungual melanoma[J].J Am Acad Dermatol,2000,42(2 Pt 1):269-274.
[8] 王雷,廖文俊,王刚,等.女阴黑素瘤5例临床及组织病理学特点[J].临床皮肤科杂志,2010,39(9):573-576.

