剖宫产术后大出血的造影表现及介入治疗
陈毅 谢春明 庞宁东 杨敏玲 冯对平
剖宫产术后大出血的造影表现及介入治疗
陈毅 谢春明 庞宁东 杨敏玲 冯对平
目的 探讨剖宫产术后大出血的造影表现及子宫动脉栓塞术治疗剖宫产术后大出血的临床疗效。方法收集 26例剖宫产术后大出血患者资料,出血量500~2500 ml。局麻下经股动脉穿刺,将4F Cobra导管选择至双侧子宫动脉,用自制的明胶海绵颗粒将子宫动脉分支栓塞,最后用明胶海绵块(条)栓塞子宫动脉主干。栓塞满意后,将导管退出子宫动脉至髂内动脉造影,证实栓塞完全。结果患者均一次性插管成功,其中25例患者成功止血,栓塞后48 h内出血停止,血红蛋白(HGB)术前与术后分别为(65.3±7.4)g/L和(83.5±5.6)g/L,差别有统计学意义(P<0.01),无严重并发症发生。患者子宫动脉栓塞术后至康复出院的时间为1~8天,平均(3.9±2.2)天。结论子宫动脉栓塞术治疗剖宫产术后出血,创伤小,成功率高,并发症少,住院时间短,大大降低了医疗风险,值得临床推广。
出血;栓塞,治疗性
随着剖宫产技术的不断完善,剖宫产术后的并发症也越来越受到重视。术后出血是剖宫产术后比较严重的并发症[1-2],特别是大出血(24 h出血量≥500 ml),如不及时治疗可危及生命[3]。因此,及时、有效地止血十分重要。笔者自2007年1月—2013年3月采用子宫动脉栓塞术治疗剖宫产后大出血26例,疗效满意,现报道如下。
对象与方法
1.对象:收集山西医科大学第一医院于2007年1月~2012年9月行剖宫产术后发生出血的患者26例。患者年龄为20~43岁,中位年龄为31.2岁。患者怀孕时间为34~40周,平均38周。其中8例有1或2次剖宫产史,9例有1~3次药物或人工流产史,9例有阴道分娩史。患者中19例为早期出血,出血的时间为剖宫产术后24 h内,另外7例为晚期出血,出血时间为剖宫产术后3~13周(表1)。术前血红蛋白(hemoglobin, HGB)为58.5~71.3g/L,平均值为(65.3±7.4)g/L。所有患者均在腰硬膜外联合麻醉下行子宫下段剖宫产术,术中或者术后发生大出血,出血量为500~2500 ml,经按摩子宫,药物治疗等无效,遂急诊行子宫动脉栓塞术。
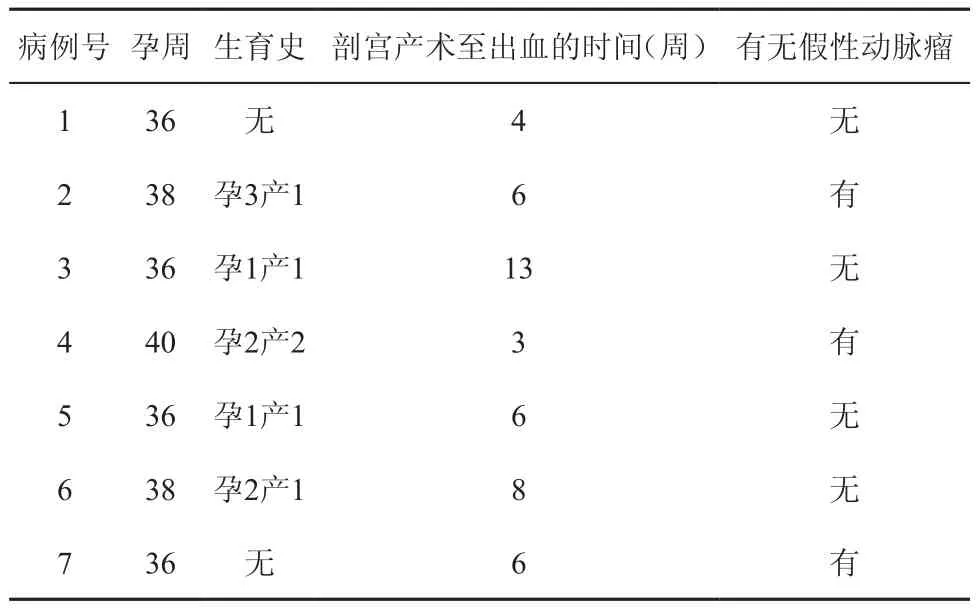
表1 7例产后晚期出血患者的资料
2.子宫动脉栓塞术:使用Philips FD-20数字减影血管造影机,患者平卧在扫描床上,常规腹股沟区及会阴部消毒、铺单。采用局麻下股动脉穿刺,选用Seldinger技术穿刺成功后,送入泥鳅导丝,5F导管鞘。送入4F 的Cook Cobra导管,将导管选择至左侧子宫动脉,行子宫动脉造影(采用的造影剂为300 mgI/ml碘普罗胺,肾功能差的患者或者休克者采用碘克沙醇造影剂,速率为2~3 ml/s,总量为6 ml,每秒4帧的速度采集),观察有无动静脉瘘、假性动脉瘤、造影剂外溢及子宫动脉有无与其他血管潜在的沟通支。用自制的明胶海绵颗粒,大小约1 mm×1 mm,将子宫动脉分支栓塞,最后用明胶海绵块或者条栓塞子宫动脉主干。栓塞满意后,将导管退出子宫动脉至髂内动脉造影,证实栓塞完全(栓塞完全的标准是子宫动脉分支均不显影)。采用成襻技术将导管选择至右侧子宫动脉,采用同样方法处理。栓塞完毕后,撤出导管、导管鞘,穿刺处局部压迫15 min后行加压包扎,穿刺下肢伸直、制动,24 h后解除加压包扎。
结果
1.造影表现:早期出血的19例患者子宫动脉造影表现为子宫动脉增粗、分支增多,纡曲,紊乱,实质期染色较深,其中10例还有子宫动脉明显上移,子宫体积的增大,7例患者出现子宫动脉造影剂外溢(左侧4例,右侧3例)。7例晚期出血的患者中,3例表现为假性动脉瘤,左侧1例,右侧2例;其余4例为子宫动脉分支增多,纡曲,紊乱,实质期染色较深。
2.栓塞效果:所有患者均一次性插管成功,其中25例患者成功止血,栓塞后48 h内出血停止,术后复查HGB为81.7~90.1 g/L,平均值为(83.5±5.6)g/L,术前和术后的HGB差异有统计学意义(P<0.01)。患者子宫动脉栓塞术后至康复出院的时间为1~8天,平均(3.9±2.2)天。1例患者行子宫动脉栓塞术后仍旧间断出血,最终行子宫全切术。
3.并发症及不良反应:4例栓塞术后表现为不同程度的下腹部疼痛,考虑与子宫短暂缺血有关;1例表现为臀部疼痛,考虑与栓塞及少量反流入臀上动脉有关,对症处理后上述症状在1周内消失,无严重并发症发生。
讨论
1.术后出血的原因:剖宫产术后出血的常见原因为宫缩乏力、医源性损伤等[4]。本研究中宫缩乏力16例,医源性损伤10例(造影证实切口出血7例,假性动脉瘤3例)。
医源性损伤是指在行剖宫产手术过程中对子宫动脉的损伤,造成剖宫产术后的大出血,早期、晚期均可发生。早期出血的造影表现主要有造影剂的外溢,晚期出血的造影表现主要有假性动脉瘤的形成。本研究有7例患者表现为子宫动脉的造影剂外溢,其中左侧4例,右侧3例,考虑其形成原因为剖宫产术中子宫动脉损伤所致。3例造影表现为假性动脉瘤,其形成原因是剖宫产术后子宫动脉受到损伤没有完全愈合,其血液在子宫动脉周围弥散形成血肿,当血肿与子宫动脉相沟通时,就形成了假性动脉瘤[5-6]。子宫动脉假性动脉瘤是剖宫产术一种少见但是严重的并发症,在剖宫产术后早期因无症状而很容易漏诊[7],当假性动脉瘤越来越大出血时才被诊断。彩色多普勒超声对其诊断的灵敏度和特异度分别是94%和95%[8],但是子宫动脉造影仍旧是诊断的金标准。本研究7例晚期出血的患者中3例发生假性动脉瘤,占总数的42.86%(3/7),可见假性动脉瘤是晚期出血的主要原因之一。
2.剖宫产术后出血的治疗:传统治疗方法有按摩子宫、药物治疗等保守疗法,还有子宫动脉结扎术,子宫切除术等[9]。对于大出血的患者保守治疗一般效果不佳,而行子宫动脉结扎术难度较大,创伤较大,子宫切除术对于产妇来说,造成了巨大的生理和心理压力。随着微创技术的发展,子宫动脉栓塞术已在19世纪末(此处是否为20世纪末)开始应用于产后出血,因其能及时、有效地止血,而且保留了患者的生育功能,已经开始广泛的应用于临床[10]。
子宫动脉栓塞术中栓塞剂的选择,我们首选明胶海绵颗粒。明胶海绵颗粒是一种中长效的栓塞剂,在体内1~3周可被机体自动吸收,既能有效的止血又不影响患者的生育功能[11]。首先采用较小的明胶海绵颗粒将子宫动脉的分支栓塞,再用较大的明教海绵块或明胶海绵条栓塞子宫动脉的主干。本研究患者全部采用明胶海绵颗粒,成功率为96.15%(25/26),无严重不良反应和并发症发生。从行子宫动脉栓塞术至出院的时间为1~8天,平均(3.9±2.2)天,可见子宫动脉栓塞术可缩短住院时间。
3.失败原因分析:本研究中有1例患者行子宫动脉栓塞术后止血失败,最终行子宫切除术。本例患者年龄38岁;既往有1次剖宫产史和1次人工流产史。患者在出血后行保守治疗无效,在出血后20 h,出血量约为1200 ml,由下级医院转入我院行子宫动脉栓塞术。分析失败原因可能与患者年龄较大,子宫刮宫、剖宫创伤史及出血后较长时间才行子宫动脉栓塞术有关,因此可能影响子宫动脉栓塞术的疗效,但是病例数少,还有待大样本的证实。
综上所述,剖宫产后出血的原因除常见的宫缩乏力之外,医源性损伤也是不可忽视的因素。子宫动脉栓塞术治疗剖宫产术后出血,创伤小,成功率高,并发症少,缩短了住院时间,大大减低了医疗风险,值得临床广泛推广。
1 林建华,林其德,刘兴会,等.益母草注射液预防剖宫产产后出血的多中心临床研究[J].中华妇产科杂志,2009,44(3):175-178.
2 Driessen M, Bouvier-Colle MH, Dupont C, et al. Postpartum hemorrhage resulting from uterine atony after vaginal delivery: factors associated with severity[J]. Obstet Gynecol, 2011,117(1):21-31.
3 吴连方,刘妍,阮焱,等.卡前列素防治高危产妇剖宫产术中及术后出血的临床研究[J].中华妇产科杂志,2007,42(9):577-581.
4 秦秀菊,双艳平.剖宫产产后出血132例危险因素分析[J].中国妇幼保健.2008,23(26):3676-3678.
5 Kovo M, Behar DJ, Friedman V, et al. Pelvic arterial pseudoaneurysm—a rare complication of Cesarean section: diagnosis and novel treatment[J]. Ultrasound Obstet Gynecol, 2007,30(5):783-785.
6 Descargues G, Douvrin F, Gravier A, et al. False aneurysm of the uterine pedicle: an uncommon cause of post-partum haemorrhage after caesarean section treated with selective arterial embolization[J]. Eur J Obstet Gynecol Reprod Biol 2001,97(1):26-29.
7 Higon MA, Domingo S, Bauset C, Martinez J, et al. Hemorrhage after myomectomy resulting from pseudoaneurysm of the uterine artery[J]. Fertil Steril,2007,87(2):417-418.
8 Zimon AE, Hwang JK, Principe DL, et al. Pseudoaneurysm of the uterine artery[J]. Obstet Gynecol, 1999,94 (5 Pt 2):827-830.
9 胡科丽,朱明娟.剖宫产大出血74例临床分析[J].中国妇幼保健,2006,21(19):2656-2657.
10 胡鹏,李玉伟,李云辉,等.剖宫产后出血原因分析及介入治疗的价值[J].介入放射学志,2011,20(8):613-616.
11 陈毅,谢春明,杨敏玲,等.子宫动脉栓塞术在剖宫产术后子宫瘢痕妊娠治疗中的应用[J].介入放射学杂志,2012,21(5):410-413.
Angiography performance and intervention therapy of hemorrhage after cesarean section
Chen Yi, Xie Chunming, Pang Ningdong, Yang Minling, Feng Duiping.
Department of Interventional radiology, First Hospital of Shanxi Medical University, Taiyuan 030001, China
Xie Chunming, Email: xiechunming2010@hotmail.com
ObjectiveTo evaluate angiography performance of hemorrhage after cesarean section and clinical eff i cacy of uterine artery embolization for bleeding after cesarean section.MethodsData of 26 patients with cesarean section bleeding, their bleeding was from 500 ml to 2500 ml. 4F Cobra catheter were selected to the uterine artery through the femoral artery puncture under local anesthesia. Gelatin sponge particles were used to embolize uterine artery branches And Gelatin sponge bricks/sticks were used to embolize uterine artery. After embolization, the catheter was selected to the internal iliac for angiography to conf i rmed embolizing successfully.ResultsThe patients were one-time intubation success. Twenty-f i ve patients stop bleeding after embolization in 48 h. The preoperative and postoperative hemoglobin (HGB) were (65.3±7.4)g/L and (83.5±5.6)g/L, there was no statistical different between the two (P<0.01) and no serious complications. Patients with uterine artery embolization leave hospital 1—8 days later, average of 3.9±2.2 days.ConclusionUterine artery embolization for hemorrhage after cesarean section is trauma small, high success rate, fewer complications, shorter hospital stay, and greatly reduce the medical risk. It is worthy of wide popularize.
Hemorrhage; Embolization, therapeutic
2013-06-21)
(本文编辑:翟仁友)
10.3877/cma.j.issn.2095-5782.2014.03.011
山西省自然科学基金(2012011043-5)
030001 太原,山西医科大学第一医院介入科
谢春明,Email: xiechunming2010@hotmail.com

