危重患者腋窝、膀胱与肺动脉温度的对比研究
郭振华,刘喜梅,王建荣
解放军总医院/解放军医学院,北京100853 1研究生队;2血管外科监护室;3护理部
危重患者腋窝、膀胱与肺动脉温度的对比研究
郭振华1,刘喜梅2,王建荣3
解放军总医院/解放军医学院,北京1008531研究生队;2血管外科监护室;3护理部
目的比较腋窝、膀胱与肺动脉温度的差异,探讨重症患者不同体温测量方法的准确性。方法连续选取本院心血管外科拟行心脏外科手术并留置肺动脉漂浮导管和测温导尿管的26例患者为研究对象,测量并比较患者术后5 h内的腋窝、膀胱和肺动脉温度。结果膀胱温度和肺动脉温度呈高度正相关(r=0.972,P<0.05),且二者一致性好。腋窝温度和肺动脉温度呈高度正相关(r=0.937,P<0.05),但二者一致性较差。结论膀胱温度与肺动脉温度更接近,是危重患者体温测量的可靠方法。
重症监护;肺动脉温度;膀胱温度;腋窝温度
体温是危重症患者的一项重要生命体征。在重症监护病房(intensive care unit,ICU),患者因手术、创伤、感染等因素,体温过高或过低的情况时有发生。准确地监测体温,有助于正确判断病情、明确诊断、对症治疗护理和分析疗效[1-3]。在ICU可用多种设备和方法监测患者体温。肺动脉血液温度被公认为体核温度的金标准,但其需要留置侵袭性强的肺动脉漂浮导管(pulmonary artery catheter,PAC)。其他广泛应用的测温方法还包括膀胱、直肠、鼻咽、食管、鼓膜、腋窝等部位温度的测量,这些方法的侵袭性较低或无侵袭性,如腋窝温度。本研究通过临床试验比较危重患者肺动脉温度、膀胱温度和体温计腋窝温度测量结果之间的差异,以探讨不同体温测量部位与方法对危重症患者体温监测的准确性。
对象和方法
1 研究对象 2014年3 - 4月采用便利抽样方法连续选取我院心血管外科拟行心脏手术的患者。纳入标准:1)年龄≥18周岁;2)患有心脏病且拟行心脏外科手术者;3)拟留置肺动脉漂浮导管和测温导尿管的患者;4)神智清楚,同意参与本研究者。病例排除标准:1)术后6 h内进行血液透析者;2)因烧伤或外伤等原因无法测量腋窝温度者。共入选患者26例,其中男20例,女6例,年龄29 ~75(55.35±10.71)岁,身高(166.69±7.43) cm,体质量(71.23±14.94) kg,体质量指数(body mass index,BMI)(25.48±4.01) kg/m2。冠心病12例,心脏瓣膜病10例,其他4例。本研究获解放军总医院伦理专业委员会论证通过。最终入选的所有患者在参与本研究前均签署知情同意书。
2 设备与工具 美国爱德华生命科学公司生产的744F45型号肺动脉漂浮导管(Swan-GanzCCOmbo,cateter CCO/SvO2 744F75 - Edwards Lifesciences,Irvine,CA);美国爱德华生命科学公司生产的持续心排血量监护仪(Vigilance CEDV monitor,Edwards Lifesciences,Irvine,CA);通用电器公司生产的Solar 8000多功能监护仪;广州维力医疗器械股份有限公司生产的测温型硅胶导尿管;江苏鱼跃医用仪器有限公司生产的腋下型/三角型棒式充汞式玻璃体温计。所有仪器与设备均经过校准。
3 试验方法 患者手术结束返回监护室后,采用持续心排血量监护仪监测患者的肺动脉温度;采用多功能监护仪体温模块,通过测温导尿管监测患者的膀胱温度;采用充汞式玻璃体温计每小时测量一次患者的双侧腋窝温度。环境温度25 ~27℃,湿度40% ~ 53%。
4 观察时间点 T0:患者手术后入监护室即刻;T1:患者入监护室后1 h;T2:患者入监护室后2 h;T3:患者入监护室后3 h;T4:患者入监护室后4 h;T5:患者入监护室后5 h。每一观察时间点的观察时间统一定为10 min。
5 观察指标 观察T0 ~ T5各时间点持续心排血量监护仪测得的肺动脉温度、测温导尿管测得的膀胱温度、充汞式玻璃体温计测得的双侧腋窝温度。肺动脉温度和膀胱温度取每个时间点10 min内的平均值,腋窝温度取每次最后读数的双侧平均值。
6 统计学方法 统计资料采用MedCalc(版本号13.1.2.0)统计软件计算完成。计量资料以表示,进行正态和方差齐性检验。采用Pearson相关性分析和Bland-Altman一致性分析。
结 果
1 不同部位和方法测得体温值比较 多功能监护仪测得的膀胱温度和持续心排血量监护仪测得的肺动脉温度较接近,充汞式玻璃体温计测得的腋窝温度与前二者差异较大,说明膀胱温度比腋窝温度更接近体核温度。见表1。
表1 各种方法测温比较Tab. 1 Com parison of different tem perature measurement methods (℃,)

表1 各种方法测温比较Tab. 1 Com parison of different tem perature measurement methods (℃,)
Device Site Temperature Minimum, maximum 95% CI Vigilance CEDV monitor Blood 36.74±0.53(35.5, 38.5)36.66-36.83 Patient ICU monitor Bladder 36.88±0.55(35.6, 38.6)36.79-36.96 Mercury glass thermometer Axillary 36.29±0.57(35.0, 38.0)36.20-36.39
2 膀胱温度与肺动脉温度的相关性及一致性比较Pearson相关分析显示,膀胱温度与肺动脉温度呈高度正相关(r=0.972,P=0.000),散点图有线性趋势,拟合简单线性回归模型,列出回归方程(图1)。Bland-Altman分析结果显示,在95%一致性界限范围内二者差值的绝对值最大为0.39℃,平均差值为0.13℃,说明二者的一致性好(图2)。相关性及一致性比较说明膀胱温度可以很好地代表体核温度。
3 腋窝温度与肺动脉温度的相关性及一致性比较Pearson相关分析显示,充汞式玻璃体温计测得的腋窝温度与肺动脉温度呈高度正相关(r=0.937,P=0.000),散点图有线性趋势,拟合简单线性回归模型,列出回归方程(图3)。Bland-Altman分析结果显示,在95%一致性界限范围内二者差值的绝对值最大为0.96℃,平均差值为0.53℃,说明二者的一致性较差(图4)。相关性及一致性比较说明腋窝温度的变化趋势可以很好地代表体核温度的变化趋势,但与体核温度差异较大,平均相差0.53℃。
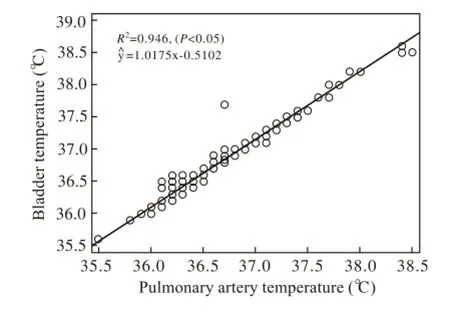
图 1 膀胱温度与肺动脉温度的散点图Fig. 1 Scatter diagrams of bladder and pulmonary artery temperature
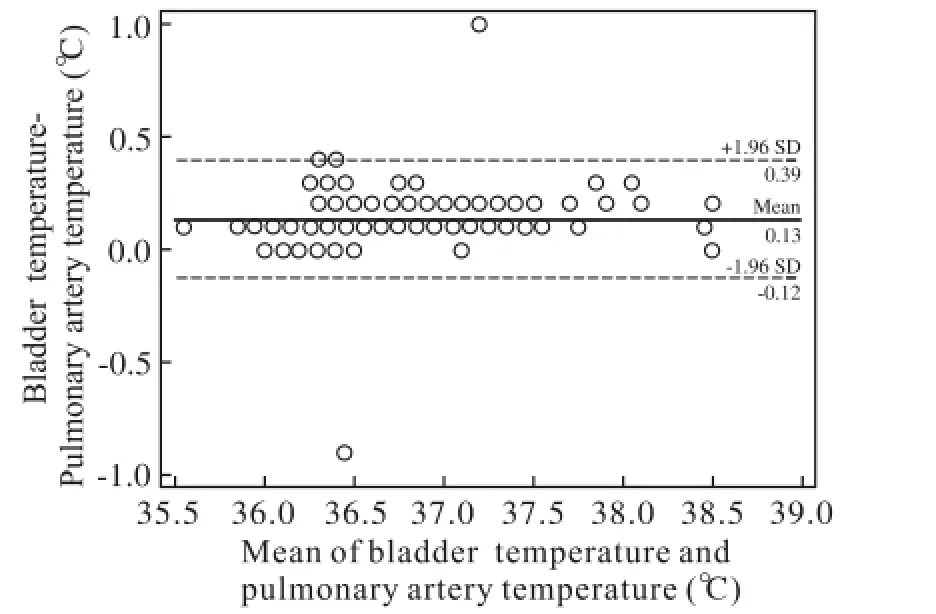
图 2 膀胱温度和肺动脉温度的Bland-Altman图Fig. 2 Bland-Altman plots of bladder and pulmonary artery temperature

图 3 体温计腋窝温度与肺动脉温度关系的散点图Fig. 3 Scatter diagrams of axillary and pulmonary artery temperature
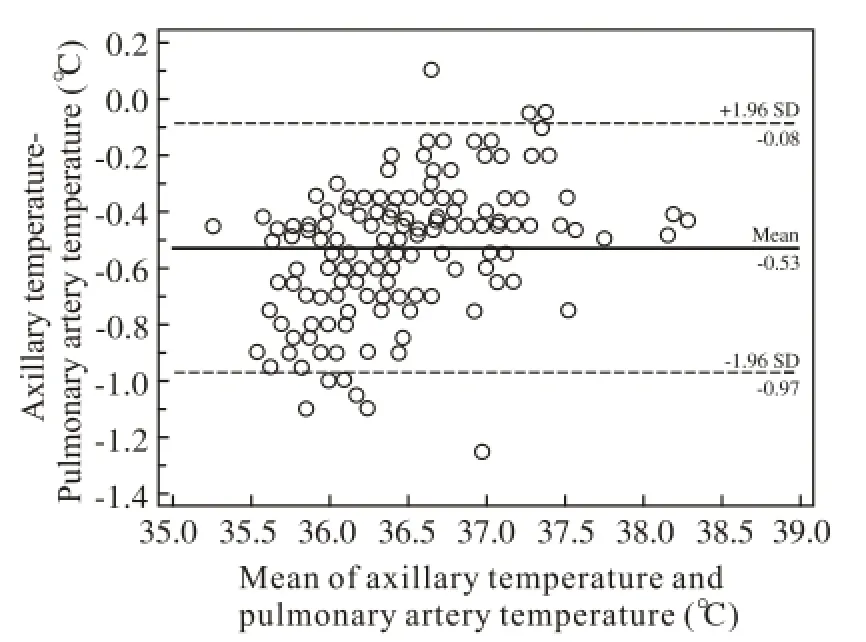
图 4 体温计腋窝温度和肺动脉温度的Bland-Altman图Fig. 4 Bland-Altman plots of axillary and pulmonary artery temperature
讨 论
有研究认为,膀胱温度最接近体核温度[4-5]。直肠温度也很接近体核温度,但其往往滞后于体核温度的改变,而且直肠内的粪便会影响测量结果[6-7]。鼻咽和食管温度的准确性也很高,但这两个部位温度探头的放置非常困难[4]。腋窝温度测量是非侵入性的,但准确度有时受到质疑。目前国内大多数ICU仍多用充汞式玻璃体温计测量患者腋窝温度来监测危重患者的体温,也有个别ICU通过测温导尿管监测膀胱温度来监测危重患者的体温[8]。
对于需要留置导尿管的患者,膀胱温的监测是一项简单易行的方法。膀胱温度可以准确、可靠地反映体核温度[5,9]。正如Lefrant等[4]报道,膀胱温度比直肠、腋窝、腹股沟温度更可靠。本次研究结果表明,膀胱温度与肺动脉温度的相关性最好(相关系数r=0.972),与以往的研究结果类似,再一次证实了对于留置尿管且有尿的患者,膀胱温度监测是一项可靠性较高的方法[9-10]。但本次研究得出的膀胱温度比肺动脉温度高(平均高0.13℃),这可能与仪器设备的选择和系统误差有关。膀胱温度监测可以连续不间断地反映体核温度的变化,但必须依赖尿管的置入,不适于无尿或少尿的患者。本研究中,患者未发生无尿或少尿的情况,因此无法判断对于无尿患者监测膀胱温度的准确性。
腋窝温度测量的主要特点是无创、廉价、容易实现,此方法将体温计或者体温探头放置于腋窝部位腋动脉附近,因此可以反映血液温度。本次研究结果表明,充汞式玻璃体温计测得的腋窝温度与肺动脉温度的相关性较好(决定系数R2=0.8297),这与Farnell等[10]应用化学温度计(Tempa.DOTTM)对25例ICU患者腋窝温度的研究结果一致(R2=0.81)。
综上所述,应用测温导尿管监测患者的膀胱温度能较准确地反映患者的体核温度,是ICU留置导尿管的患者体温监测的首选方法。腋窝温度可以较好地反映体核温度的变化趋势,但其测温结果与体核温度差异较大(平均差值0.53℃),只能作为体核温度的参考方法。
1 Young P, Saxena M, Eastwood GM,et al. Fever and fever management among intensive care patients with known or suspected infection: a multicentre prospective cohort study[J]. Crit Care Resusc, 2011, 13(2): 97-102.
2 Nunnally ME, Jaeschke R, Bellingan GJ,et al. Targeted temperature management in critical care: A report and recommendations from five professional societies[J]. Crit Care Med, 2011, 39(5): 1113-1125.
3 张志强,翟永志,陈歆,等.发热特征在不明原因发热诊断中的作用[J].解放军医学院学报,2013,34(11):1124-1127.
4 Lefrant JY, Muller L, De La Coussaye JE,et al. Temperature measurement in intensive care patients: comparison of urinary bladder, oesophageal, rectal, axillary, and inguinal methods versus pulmonary artery core method [J]. Intensive Care Med, 2003, 29(3): 414-418.
5 Nonose Y, Sato Y, Kabayama H,et al. Accuracy of recorded body temperature of critically ill patients related to measurement site: a prospective observational study[J]. Anaesth Intensive Care, 2012,40(5): 820-824.
6 Maxton FJ, Justin L, Gillies D. Estimating core temperature in infants and children after cardiac surgery: a comparison of six methods[J]. J Adv Nurs, 2004, 45(2): 214-222.
7 Huggins R, Glaviano N, Negishi N,et al. Comparison of rectal and aural core body temperature thermometry in hyperthermic, exercising individuals: a meta-analysis[J]. J Athl Train, 2012, 47(3):329-338.
8 郭振华,王建荣,滑霏,等.ICU患者体温测量方法现状分析[J].解放军护理杂志,2014,31(7):19-22.
9 Fallis WM. Monitoring urinary bladder temperature in the intensive care unit: state of the science[J]. Am J Crit Care, 2002, 11(1):38-45.
10 Farnell S, Maxwell L, Tan S,et al. Temperature measurement:comparison of non-invasive methods used in adult critical care[J]. J Clin Nurs, 2005, 14(5): 632-639.
Comparison of temperature measurement of axillary, urinary bladder and pulmonary artery in intensive care patients
GUO Zhen-hua1, LIU Xi-mei2, WANG Jian-rong3
1Team of Graduate Students;2ICU of Vascular Surgery;3Department of Nursing Chinese PLA Medical School/Chinese PLA General Hospital, Beijing 100853, China
Corresponding author: WANG Jian-rong. Email: wangjianrong301@163.com
ObjectiveTo discuss the accuracy of three different methods of assessing the core temperature by comparing the differences among the temperature of axillary, bladder and pulmonary artery.MethodsTwenty-six patients in the department of vascular surgery who were ready to take cardiac surgery requiring pulmonary artery catheter and urinary bladder, and their axillary, bladder and pulmonary artery temperature within 5 hours after the surgery were measured and compared.ResultsThere was a highly positive correlation (r=0.972, P<0.05) and good consistency between the temperature of urinary bladder and pulmonary arterial.The axillary temperature and pulmonary artery temperature were positively correlated (r=0.937, P<0.05) and of good consistency.ConclusionBladder temperature is close to the pulmonary artery temperature, which is a reliable temperature measurement method for critically ill patients.
intensive care; pulmonary artery temperature; bladder temperature; axillary temperature
R 473
A
2095-5227(2014)08-0837-03
10.3969/j.issn.2095-5227.2014.08.017
2014-06-23 10:00
http://www.cnki.net/kcms/detail/11.3275.R.20140623.1000.001.html
2014-05-30
郭振华,在读硕士,护师。研究方向:临床护理及危重患者护理。Email: realvenus@gmail.com
王建荣,主任护师,教授,博士生导师。Email: wangjia nrong301@163.com

