腰椎融合辅以邻近节段动态固定治疗腰椎退行性疾病的早期临床疗效观察
李瀚卿,施荣茂,周 强,邸 宁,王浩明,代 飞,罗 飞,侯天勇,许建中
腰椎融合术是目前治疗腰椎退变性疾病的主要手术方式之一,但该术式改变了腰椎的生物力学状态,会加速邻近节段退变(adjacent segment degeneration,ASD),已成为影响其中远期临床疗效的主要原因之一[1]。而术前邻近节段椎间盘存在明显退变是融合术后ASD高发的主要危险因素,退行性改变的椎间盘由于节段坚固固定后,应力负荷增加慢性损伤,从而加速了其退变的病例进程[2]。已有大量文献表明融合术后ASD发生率为5.2% ~100%,邻椎病发生率为5.2% ~18.5%[3]。近年椎间融合辅以邻近节段动态固定的邻近节段保护技术得以发展,动态固定系统可以保留部分节段活动度(range of motion,ROM),减少椎间盘及小关节的应力负荷,从而对椎间盘起到保护作用,但其疗效及应用价值尚有不同认识。本院2010年4月~2011年10月采用椎间融合辅以邻近节段K-Rod动态固定治疗腰椎退行性疾病取得了良好的临床疗效,本文以单节段椎间融合固定术为对照,进一步评价其临床疗效,探讨存在的问题和应用价值。
1 资料与方法
1.1 一般资料
共51例患者纳入研究,A组(K-rod组)24例;B组(单节段融合组)27例。患者主诉主要包括腰痛、下肢放射痛、跛行或行走困难;主要体征包括腰椎局部压痛、活动受限、下肢不同程度的感觉活动障碍等。术前摄站立位腰椎正侧、过伸、过屈位 X线片及行腰椎CT、MRI检查。纳入标准:①临床记录完整并获得随访的腰椎退行性疾病(腰椎椎间盘突出症、退行性滑脱症、腰椎椎管狭窄症等)患者;②需融合治疗的节段为L4/L5或L5/S1;③年龄为20~60岁。排除标准:①中重度骨质疏松症(T值>-2.0);②骨代谢疾病;③合并内科严重疾病或/和神经精神疾病及有不良嗜好者。
1.2 手术方法
2组手术过程相似。全身麻醉后取俯卧位,常规消毒铺巾。腰椎正中纵行切口,A组长7~8 cm,B组长4~5 cm,依次切开皮肤、皮下组织、腰背筋膜,棘突旁开2.5 cm纵行切开竖脊肌腱膜,沿多裂肌与最长肌之间的肌间隙入路暴露相应的椎弓根螺钉入点,并置入椎弓根螺钉。A组采用K-Rod动态系统对邻椎进行固定,B组采用经椎间孔椎体间融合术(transforaminal lumbar interbody fusion,TLIF)对融合节段行椎管减压,椎体滑脱者实施提拉复位并行椎间植骨融合。术后常规给予脱水和非甾体类抗生素,术后3~5 d逐步开始下床和功能锻炼。
1.4 随访评价
1.4.1 临床疗效评价
术前,术后3个月、6个月、1年及2年定期门诊复查,每次复查时对患者进行疼痛视觉模拟量表(visual analogue scale,VAS)评分[4]和 Oswestry 功能障碍指数(Oswestry disability index,ODI)[5]评价。
1.4.2 影像学评价
手术节段间隙 ROM及头侧一、二邻近节段ROM(ROM1,ROM2):分别在腰椎站立侧位过屈及过伸X线片上画出上椎体下终板平行线、下椎体上终板平行线,两线夹角就为屈位、伸位角度,两角度数之差就为其ROM。腰椎总ROM:分别在腰椎站立侧位过屈及过伸X线片上画出L1椎体下终板平行线,S1椎体上终板平行线,两线夹角就为屈位、伸位角度,两角度数之差就为腰椎总ROM。手术椎间隙高度:腰椎站立位侧位X线片测量椎间隙前缘及后缘高度,计算其均值与头侧椎体前缘高度的比值,以规避测量误差。
术后影像学ASD的判定:观察腰椎X线片,若保护节段及邻近节段出现退行性小关节炎、椎间盘骨化、节段性失稳、椎间隙变窄等,判定为出现退变。腰椎失稳标准:腰椎站立时过伸、过屈位 X线片显示相邻椎体水平移位≥3 mm 或ROM≥15°[6]。
1.5 统计学分析
2 结 果
2组性别、年龄等一般资料之间差异没有统计意义学(P>0.05)。A组平均随访时间为24.7个月(24~37个月),B组平均随访时间为26.4个月(24~40个月),2组之间随访时间差异没有统计意义学(P<0.05)。2组患者临床症状均得到显著改善。A组末次随访腰腿痛VAS评分较术前平均改善4.30分,改善具有非常显著统计学意义(P<0.01);B组末次随访 VAS评分较术前平均改善4.50分,改善具有非常显著统计学意义(P <0.01,见表1)。A组末次随访时ODI与术前相比,改善具有非常显著统计学意义(P<0.01),术后6个月与术后1年相比差异无统计学意义(P>0.05);B组ODI从末次随访时ODI与术前相比,改善具有非常显著统计学意义(P<0.01),术后6个月与术后1年相比差异无统计学意义(P>0.05,见表2)。术前、术后1年、末次随访时2组之间VAS评分、ODI差异无统计学意义(P>0.05)。
影像学评价:A组K-rod动态固定节段间隙高度术前(38.32 ±5.13)mm,术后 6 个月时为(37.75±3.92)mm,末次随访时为(38.00 ±3.94)mm。术后6 个月、末次随访时椎间隙高度与术前相比差异无统计学意义(P>0.05),术后6个月与末次随访相比差异也无统计学意义(P>0.05)。A组K-rod动态固定节段ROM 术前为5.70°± 3.70°,术后 6 个月为 2.63°±1.56°,末次随访时为2.67°±1.20°,约为术前的46.8%。术后ROM与术前相比,差异有统计学意义(P<0.01),术后6个月与末次随访相比,差异无统计学意义(P>0.05)。
为了探讨腰椎融合辅以邻近节段动态固定对腰椎总体运动功能和邻近节段的影响,本研究测量了2组患者术后腰椎节段ROM和总ROM。末次随访时,2组腰椎总ROM与术前相比,差异无统计学意义(P>0.05)。组间术前腰椎总ROM差异无统计学意义(P>0.05),末次随访时差异也无统计学意义(P >0.05,见表3)。邻近节段 ROM 变化,A、B组内术前术后差异具有显著统计学意义(P<0.05),两组间对比差异无统计学意义(见表4)。
A组保护节段至末次随访时均未观察到退变进展,末次随访时8例患者出现11枚(11/138,8%)螺钉的Halo征,无螺钉及连接棒断裂,所有螺钉松动患者无明显不适主诉。B组未发现螺钉松动、断裂,但有5例出现邻近节段不稳。
典型病例影像学资料见图1。术前X线片及MRI示L5/S1椎间盘突出,L4/L5椎间盘退变突出,腰腿痛VAS评分为6,ODI为48.6%(见图1a~d)。入院后行 L5/S1椎间盘切除、植骨融合内固定,L4/L5K-rod动态固定术,末次随访VAS评分为1,ODI为 5.7%(见图1e~h)。

表1 2组术前术后VAS评分Tab.1 VAS scores pre-and post-operative of 2 groups

表2 2组术前术后ODITab.2 ODI pre-and post-operative of 2 groups

表3 2组腰椎总ROMTab.3 Lumbar total ROM of 2 groups

表4 2组邻近节段ROM变化Tab.4 Adjacent segment ROM of 2 groups
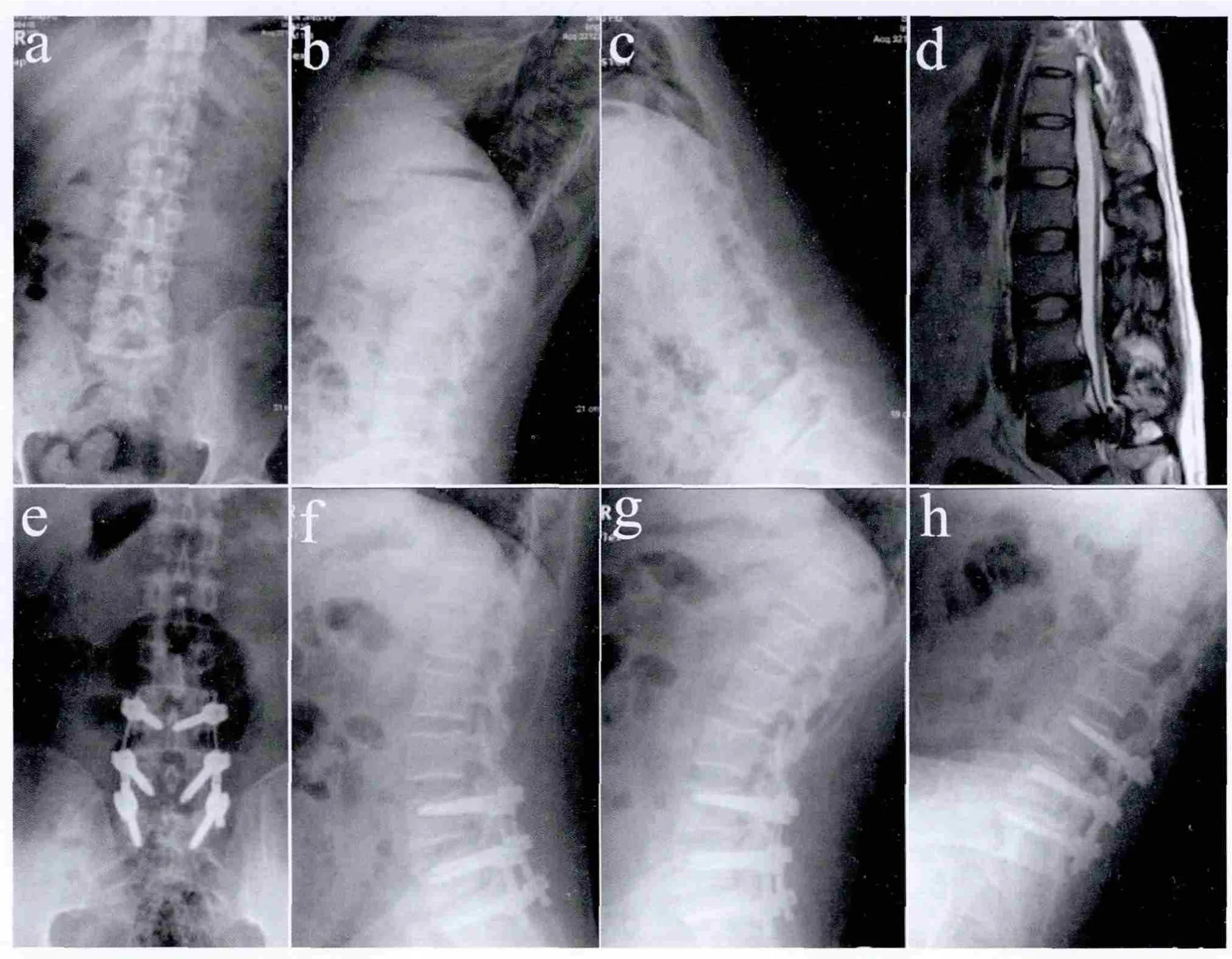
图1 典型病例影像学资料Fig.1 Radiologic data of a typical patient
3 讨 论
在1988年,Lee[7]率先报告了一组腰椎融合术随访8.5年,有18例患者出现ASD。以后大量的临床研究报告了坚固内固定术后观察到ASD的现象[3,8]。随着融合率的不断提高,患者的满意度并没有相应提高[9]。近年来腰椎动态固定技术得到发展,其通过改变运动节段承载负荷的方式、保留部分ROM,使固定节段的应力传导尽可能接近正常腰椎,减少了对相邻节段的影响,可能会延缓或阻止邻椎病的发生[10]。腰椎融合辅以邻近节段动态固定技术被用于预防术前已存在退变的邻近节段术后进一步退变而发生邻椎病,从而避免多节段融合。K-Rod椎弓根动态固定系统是一种能够将传统的刚性固定系统与弹性固定系统相结合的,强调椎体动态稳定的固定系统,可以分散卸载被固定椎间隙和关节突关节的压力负荷,同时保留一定ROM。在融合节段的邻近节段通过动态固定保留ROM,在僵硬的融合节段与邻近节段建立一个缓冲过渡区,避免了陡然的力学改变,防止ASD发生。近年来,K-rod动态固定系统应用于临床的文献报道较少[11-12],尚缺少关于邻近节段保护的系统性研究。本研究中的患者为单节段融合的邻近节段进行动态固定,所有患者临床症状较术前得到显著改善,VAS评分由术前的5.88±0.90 降至末次随访时的 1.58 ±0.65,ODI由术前(54.93±10.37)%下降至末次随访时的(13.33 ±8.54)%。
腰椎融合术后运动负荷及应力分布的改变是导致ASD的主要原因。研究表明融合固定术后邻近节段的应力负荷、椎间盘内压均显著增加,如果邻近节段已存在退行性变,可引起 ASD的加速[13]。Chow等[14]的尸体脊柱标本实验证实腰椎融合内固定术后邻近节段的ROM及椎间盘内压均增加,有限元分析模型亦证实了腰椎融合后的这种改变[15]。Molz等[16]提出融合术后腰椎为获得与术前一致的活动需要增加力矩,而增加的力矩导致邻近节段ROM增大,这种变化导致活动节段有退变倾向,而如果超过相应脊柱功能单元的生理限制,就会对脊柱功能单元的结构产生累积性损伤,表现为韧带松弛、椎间盘退变、骨赘形成等,成为ASD的主要病理变化。邻近节段保护的目的在于稳定已存在明显退变的融合邻近节段,降低该节段椎间盘和小关节应力负荷,保留部分ROM,以延缓或阻止其退变。本组病例中,动态固定节段间隙高度术前为(38.32±5.13)mm,末次随访时为(38.00 ±3.94)mm,差异无统计学意义。动态节段 ROM由术前5.70°±3.70°降至末次随访时的 2.67°±1.20°,表明 K-Rod可以较好地维持间隙的高度,保留部分ROM,起到了保护邻近节段的作用。对固定节段以外的邻近节段ROM的观察,A组ROM1、ROM2术前与术后相比,差异具有显著统计学意义,B术前术后差异也存在显著统计学意义,2组间差异无明显统计学意义。B组有5例患者邻椎出现了不稳的表现,而A邻近节段在随访时间内未发现有临床和影像学意义的退变。
另有部分学者认为由于融合术后腰椎总ROM下降,腰椎各节段ROM也下降,但腰椎为保持原有ROM,代偿性地增加邻近节段ROM,而那些本已存在退变节段的ROM占腰椎ROM的比例将增加,可能是其发生退变的原因[17]。本研究中测量了2种内固定方式术前及末次随访时腰椎ROM的变化。结果表明A组术后腰椎总ROM虽有所减小,但与术前比较差异并没有统计学意义;而B组则保持了术前腰椎总ROM;且组间术前及末次随访时比较,差异均没有统计学意义。表明对存在退变的融合节段邻近节段采用额外的动态固定保护,对腰椎总ROM影响较小。而B组术后腰椎总ROM维持在术前水平,其邻近节段ROM均显著增加,这一结果与Cakir等[18]的结果相一致。综上,融合辅以邻近节段动态固定虽然不能很有效减小邻近节段的代偿性ROM增大,但与单节段融合相比,额外的动态固定并未对腰椎总ROM及邻近节段ROM带来更多的负面影响,在融合节段与动态固定节段之间形成了缓冲,不会使第一邻近节段过度受力,达到了保护作用。
动态固定系统在体内长期承重,且节段具有部分ROM,可能会增加钉棒断裂及螺钉松动的风险。Putzier等[19]用Dynesys行动态固定保护与单节段融合对比,平均随访6年,发现保护组有3例出现内置物断裂或松动,但2组影像学不良事件的发生率并无差异。本组病例中发现8例患者出现11枚螺钉的Halo征,无螺钉及连接棒断裂,且患者无明显不适主诉,并从影像学上观察,其仍对保护节段具有限制作用,不需要进行特殊处理。B组固定节段未发现内置物并发症,却有5例患者出现邻近节段不稳。
综上,采用腰椎融合辅以邻近节段K-Rod动态固定治疗腰椎退行性疾病,在维持椎间隙高度的同时保留了保护节段的部分ROM,已存在退变的邻近节段得到了保护,取得了良好的临床疗效,患者术后感受佳,但其远期疗效和并发症有待长期随访的观察。邻近节段保护技术作为融合技术与动态固定技术的结合,对于邻近节段存在明显退变的患者,避免了扩大融合;与单节段融合相比降低了其进一步退变的风险。因此此技术具有一定优势,为临床治疗腰椎退行性疾病提供了一种新的外科治疗方式。
[1] Cheh G,Bridwell KH,Lenke LG,et al.Adjacent segment disease followinglumbar/thoracolumbar fusion with pedicle screw instrumentation:a minimum 5-year follow-up[J].Spine(Phila Pa 1976),2007,32(20):2253-2257.
[2] Grob D,Benini A,Junge A,et al.Clinical experience with the Dynesys semirigid fixation system for the lumbar spine:surgical and patient-oriented outcome in 50 cases after an average of 2 years[J].Spine(Phila Pa 1976),2005,30(3):324-331.
[3] Park P,Garton HJ,Gala VC,et al.Adjacent segment disease after lumbar or lumbosacral fusion:review of the literature[J].Spine(Phila Pa 1976),2004,29(17):1938-1944.
[4] Huskisson EC.Measurement of pain[J] .Lancet,1974,2(7889):1127-1131.
[5] Fairbank JC,Couper J,Davies JB,et al.The Oswestry low back pain disability questionnaire[J].Physiotherapy,1980,66(8):271-273.
[6] Anandjiwala J,Seo J Y,Ha K Y,et al.Adjacent segment degeneration after instrumented posterolateral lumbar fusion:a prospective cohort study with a minimum five-year follow-up[J].Eur Spine J.2011,20(11):1951-1960.
[7] Lee CK.Accelerated degeneration of the segment adjacent to a lumbar fusion[J].Spine(Phila Pa 1976),1988,13(3):375-377.
[8] Ghiselli G,Wang JC,Bhatia NN,et al.Adjacent segment degeneration in the lumbar spine[J].J Bone Joint Surg Am,2004,86-A(7):1497-1503.
[9] Boos N,Webb JK.Pedicle screw fixation in spinal disorders:a European view[J].Eur Spine J,1997,6(1):2-18.
[10] Barrey CY.Pedicle screw-based dynamic stabilization devices for the lumbar spine[J].ArgoSpine News and Journal,2009,21(2):78-79.
[11] 母心灵,郭小伟,潘玉林,等.K-Rod椎弓根钉-弹性棒动态稳定系统在腰椎退变性疾病中的临床应用[J].中国实用医刊,2012,39(24):47-48.
[12] 赵志芳,楼肃亮,杨永宏,等.髓核摘除结合 K-Rod系统植入治疗中青年旁侧型腰椎间盘突出伴腰椎不稳[J].颈腰痛杂志,2012,33(6):470-472.
[13] Sudo H,Oda I,Abumi K,et al.Biomechanical study on the effect of five different lumbar reconstruction techniques on adjacent-level intradiscal pressure and lamina strain[J].J Neurosurg Spine,2006,5(2):150-155.
[14] Chow DH,Luk KD,Evans JH,et al.Effects of short anterior lumbar interbody fusion on biomechanics of neighboring unfused segments[J].Spine(Phila Pa 1976),1996,21(5):549-555.
[15] Tang S,Rebholz BJ.Does anterior lumbar interbody fusion promote adjacent degeneration in degenerative disc disease?A finite element study[J].J Orthop Sci,2011,16(2):221-228.
[16] Molz FJ,Partin JI,Kirkpatrick JS.The acute effects of posterior fusion instrumentation on kinematics and intradiscal pressure of the human lumbar spine[J].J Spinal Disord Tech,2003,16(2):171-179.
[17] Chou WY,Hsu CJ,Chang WN,et al.Adjacent segment degeneration after lumbar spinal posterolateral fusion with instrumentation in elderly patients[J].Arch Orthop Trauma Surg,2002,122(1):39-43.
[18] Cakir B,Carazzo C,Schmidt R,et al.Adjacent segment mobility after rigid and semirigid instrumentation of the lumbar spine[J].Spine(Phila Pa 1976),2009,34(12):1287-1291.
[19] Putzier M,Hoff E,Tohtz S,et al.Dynamic stabilization adjacent to single-levelfusion:partII.No clinical benefitfor asymptomatic,initially degenerated adjacent segments after 6 years follow-up[J].Eur Spine J,2010,19(12):2181-2189.