术中超声在神经外科手术中的应用
李 斌,谭 卫,冯 屹,黄 斌,刘开生,汪 洋
(桂林市人民医院神经外科,广西 桂林 541002)
目前神经外科手术定位主要依靠术前CT及MRI检查,开颅后依靠术者对影像资料的理解,观察脑表面颜色变化以及手指触觉,必要时通过脑穿刺针来确定病灶位置[1]。这些均带有一定的盲目性,因此术中病变的准确定位是神经外科手术的难点,直接影响患者术后的功能。本研究采用术中B型超声定位,切除颅内占位,取得满意疗效,现报道如下。
1 资料与方法
1.1一般资料 选取2008年9月至2012年9月桂林市人民医院神经外科收治的行颅内占位手术的患者36例,男22例、女14例,年龄18~65(37.8±4.7)岁。实质性病灶27例,囊性病灶5例,混合病灶4例。病变部位:额叶13例,顶叶12例,颞叶8例,枕叶2例,小脑1例。病灶大小1~5 cm。
1.2影像学检查 36例患者术前均行CT、MRI或CT+MRI检查,明确颅内有占位性病灶。
1.3研究方法 使用美国GE公司GE LOGIQ Book 超声诊断仪,探头频率为5~8 MHz,探头大小 2 cm×5 cm,具有方便移动,图像清晰等特点。常规手术开颅,打开颅骨后形成骨窗,将探头套入手术用无菌手套内。置于硬膜表面,用生理盐水做耦合剂,不同层面进行扫描,获取病灶实时信息。并与术前MRI图像进行对比,了解病变位置、形态、大小、距皮质深度及血流情况。选择距皮质最近的部位切开,若病灶位于功能区则选择非功能区皮质切口。术中超声进行引导方向和调节操作深度。病灶切除后再用超声检查了解病变切除程度。
2 结 果
2.1手术结果 本组36例患者术中超声均能顺利发现颅内病灶,并提示病灶大小、方向、血流情况,精确指引手术方向及深度。本组36例患者术后无严重并发症发生,围术期无死亡病例。术后病理结果:脑脓肿3例,海绵状血管瘤3例,胶质瘤15例,脑膜瘤8例,转移瘤3例,血肿2例,动静脉畸形2例。
2.2超声结果 术中超声图像对颅内病灶有良好的显像性,在病灶的寻找上,其灵敏度极高,均能准确地发现病灶,准确率为100%。术中超声图像对颅内病灶有良好的显像(图1),与术前MRI图像基本吻合(顶叶占位:图2A和图2B为术前MRI图像)。术中有5例依据实时图像改变术前预案,使手术方案更为合理,符合手术情况,达到微创效果。超声图像对于病灶的性质判断其特异性不高,无法依据术中图像情况来推断病灶的病理性质。

图1 术中B型超声图像
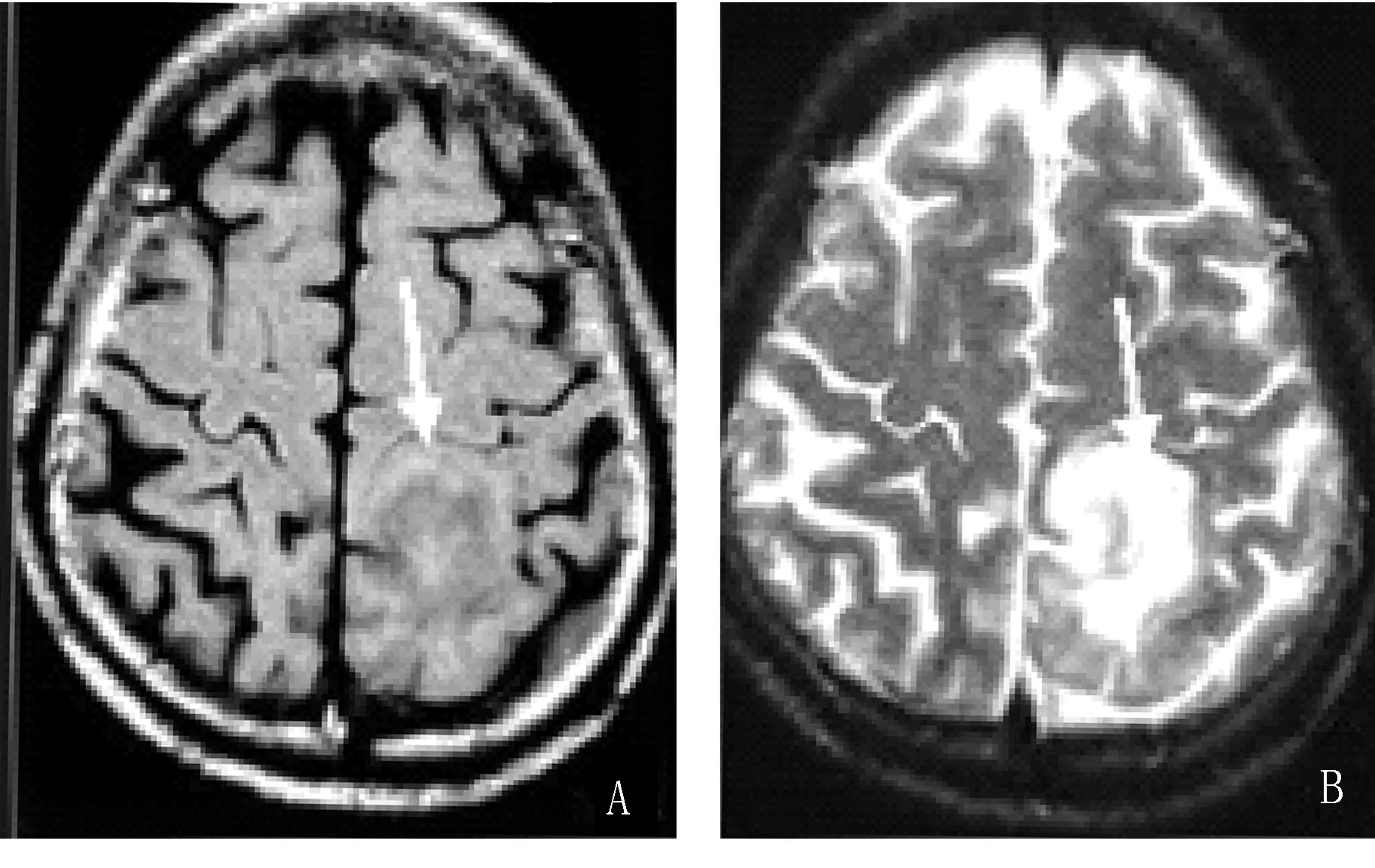
2-1 T1像 2-2 T2像
图2术前MRI图像
2.3并发症 本组36例患者术后无一例患者发生颅内感染,也未发生任何并发症,围术期无死亡病例。
3 讨 论
显微神经外科的手术原则是在保护神经功能的前提下,尽可能地切除病变。术中实时超声可显示脑实质和颅内病灶的形态方向,提高颅脑手术操作的精确性,减少有创探查不必要的正常脑组织损伤,皮质切口在B型超声引导下,选用最近距离,最小切口,相对非功能区为原则[2],且操作简单、安全、有效。术前CT及MRI虽然提供了病变在颅内的三维定位,但是术中对于一些体积小,脑表面无明显间接征象,部位深在的病变,寻找仍有一定困难。术中B型超声对颅内病变检出率高可进行动态的、多方向定位[3]。使用B型超声指引切除这类病变,作用更加突出:准确定位手术所在位置,了解毗邻结构,使手术操作具有可视性;指导手术入路;避开重要功能区,减少脑组织损伤;符合最小损伤,最短距离的外科原则。对于术前脑水肿严重,大剂量使用脱水剂,大量释放脑脊液等原因,可引起颅内解剖结构移位或变形,术中脑组织已经发生漂移。术前的影像学检查也发生了“影像漂移”。对于这类患者,术中B型超声则是开颅后在硬膜表面反复操作,不受脑组织漂移的影响,真实准确定位病灶,精确指导手术切除。同时还可随时检查是否有病灶残存,使病变得到彻底切除[4]。本组资料表明,36例颅内占位患者术中超声均能顺利发现颅内病灶,准确率为100%。术中超声图像对颅内病灶有良好的显像,与术前MRI图像基本吻合。部分患者依据实时图像改变术前预案,使手术方案更为合理,符合手术情况。本组患者术后无严重并发症发生,围术期无死亡病例。本组资料充分体现了B型超声在神经外科的指导功能,从术前检查到方案定夺,再到术中对肿物的大小、深度、血运等准确的实时定位,都充分发挥了其优势,手术顺利、损伤小。
术中超声也存在一定的局限性[5]:①超声对颅骨的穿透性差,需要打开骨窗后使用,不能再开颅前指导定位。②术中图像是二维的,需要手术者有一定空间定位经验,才能确定病灶的三维方位。③目前尚无标准的颅内超声图像供借鉴参考。④肿瘤切除后,切缘内壁附有双极所致创面电凝物的干扰,B型超声不能鉴别肿瘤边界。瘤周水肿回声与残余肿瘤回声相近,有时不易区分。这些在一定程度上限制了其应用[6]。但是在手术过程中应该扬长避短,使超声的优势能够得以充分发挥,才能为临床所用,对于术前诊断、治疗方案的选择和术中的手术操作都充分利用,在经验中摸索鉴别不清晰图像的方法,不足之处以三维图像或其他方式弥补或回避,使手术能更顺利的进行,为患者创造更为有利的治疗条件,以期待有更佳的预后。
综上所述,目前已进入神经外科微创时代,不仅要求解剖功能的保留,还要有认知功能的保护。这就要求神经外科医师不仅要有精细的操作而且要精准的定位。术中实时B型超声方便、简易、经济,不受空间、时间限制,操作方便,可反复使用,费用低,无需特殊的手术室设备,且可获得术中实时影像等优点[7]。其有较高的临床实用价值,值得推广。
[1] 闵杰,陈世洁,吴明灿,等.术中超声在手术治疗颅脑肿瘤中的应用[J].中国综合临床,2010,26(1):32.
[2] 王开宇,黄绳跃.B型超声在神经外科手术中的应用(附19例分析)[J].福建医药杂志,2013,8(1):123-124.
[3] 张小涛.浅谈术中超声在神经外科中的应用[J].中国医药指南,2012,10(7):69-70.
[4] 贺焱,何文,杜丽娟,等.术中超声造影对提高脑胶质瘤完全切除的临床应用价值[J/CD].中华医学超声杂志:电子版,2012,9(1):36-39.
[5] 赵磊,房晓萱.实时超声在神经外科手术中应用[J].中国实用医药,2012,7(1):68-69.
[6] 欧阳竹,徐赣琼,蒋宇钢.术中超声辅助颅内血管性疾病的外科治疗研究[J].中国现代医学杂志,2012,22(10):79-82.
[7] Tang H,Sun H,Xie L,etal.Intraoperative ultrasound assistance in resection of intracranial meningiomas[J].Chin J Cancer Res,2013,25(3):339-345.

