肺癌的影像学筛查研究进展
刘申香(综述) 童建东(审校)
肺癌的影像学筛查研究进展
刘申香(综述) 童建东(审校)
肺癌是最常见的恶性肿瘤之一,居全球发病率第2位,死亡率第1位,2012年美国新发肺癌约226万例,占恶性肿瘤发病率的14%;死亡约160万例,占恶性肿瘤死亡率的29%[1]。我国2008年肺癌的发病率和死亡率均居恶性肿瘤第1位,发病率达57/10万,死亡率为46/10万[2]。因此,肺癌的筛查非常重要,肺癌的早期检查方法包括胸部X线(CXR)和痰细胞学检查。X线胸片检查研究令人不满意,部分由于研究设计的局限性,而且X线检查对于肺内微小病灶有其局限性[3]。20世纪90年代末,低剂量螺旋CT(LDCT)在肺癌中的研究表明其对肺内小结节更敏感[4],LDCT筛查能否降低死亡率和晚期患者人数、有无导致过度诊断尚不明确。美国国立癌症研究所发起的一项国家肺部筛查试验(national lung screening trial,NLST),这一关于肺癌筛查的多中心、前瞻性、随机对照临床研究结果显示,与标准CXR检查相比,采用LDCT对吸烟者进行定期筛查以使肺癌死亡率下降20.0%。根据NLST的结果更新了NCCN肺癌筛查指南,以I类证据级别推荐在高危人群中采用LDCT进行肺癌筛查。本文拟对本领域的相关进展作一综述。
1 肺癌的影像学筛查方法
1.1 CXR 20世纪90年代,在日本的特定人群中完成了大量的肺癌CXR筛查病例对照研究,结果显示死亡率明显降低,并被西方国家证实。1997年,意大利国民健康服务中心的全科医师筛选了来自50多个国家定居在意大利威尔士省的吸烟者,Dominioni等[5]报道,用CXR来筛查,筛选标准:吸烟>10包/年,不论性别,年龄45~75岁,符合筛选标准者进行连续5年的年度CXR筛查,随访观察到2006-12结果显示,1999~2006年间,在整个筛查人群中,172例死于肺癌,每年被筛查的人群肺癌的死亡比预期要少,肺癌标化死亡率是0.82(95% CI 0.67~0.99, P=0.048),通过CXR筛查,肺癌的死亡率下降了18%。因而在同等吸烟人群中进行CXR筛查,能显著降低肺癌的死亡率[5]。
肺癌的5年生存率约为15%[6],大部分患者确诊时已是中晚期,较早期患者生存期短。尽管肺癌筛查能潜在地增加早期诊断,但并不能降低肺癌的死亡率[3]。Oken等[7]的一项包括前列腺癌、肺癌、结直肠癌、卵巢癌的筛查研究(PLCO)中,筛选了1993-11-08~2001-08-02共77 464名55~74岁的受试者,将受试者随机分入PLCO癌症筛查试验中,受试者需接受CXR基线检查,随后在美国的10个筛查中心进行连续3年的年度CXR检查,根据肿瘤组织病理,将癌症患者分为筛检和非筛检者(间隙或从不检查),计算癌症筛查的阳性率和阳性预测值。51.6%的受试者现在吸烟或以前吸烟,以基线为准,总筛查阳性率为8.9%,所有受试者基线、1年、2年、3年阳性预测值分别为2.0%、1.1%、1.5%、2.4%,共有564例受试者确诊为肺癌,其中306例为筛查确诊,33.3%为早期(I~II期)。PLCO癌症筛查试验显示,筛查出肺癌的患者有1/3以上是早期。
1.2 胸部CT 自20世纪90年代螺旋CT应用于临床以来,以其高速、连续的数据采集,在发现肺内小结节方面优于传统的CT检查。由于肺野内天然的高对比性,Diederich等[8]研究发现低剂量CT与常规剂量CT对肺内小结节有相同的检出能力。螺旋CT对于肺炎型肺癌具有较高的分辨力[9]。低剂量CT扫描对机器损耗小,成本较普通剂量CT低,而且患者所受X线照射剂量低,因而在肺癌普查中具有许多优越性。回顾性研究表明,LDCT筛查能检查出55%~58%的早期肺癌,5~10年的生存率达90%,在美国进行的国际肺癌筛查试验和荷兰-比利时-丹麦进行的NELSON研究更加清晰地提出了CT进行筛查肺癌的效果、成本及负面效果[10]。随着CT技术的不断发展,放射诊断医师的专业技能也在进步,CT对肺癌的诊断和分期可能是最有价值的,对患者产生很大的影响,LDCT或HLDCT对于早期肺癌的诊断比其他检查具有更高的灵敏度和特异度[11](图1)。一项NLST多中心临床研究于2002-08~2004-04在美国33个中心入组了53 454名有肺癌高危因素的受试者,随机分入LDCT组(26 722名)和CXR组(26 732名),行连续3年的年度筛查,共收集了4800份CT/CXR检查图像[12-14],研究筛查率超过90%,结果显示LDCT组筛查阳性率达24.2%,CXR组筛查阳性率达6.9%。LDCT组的肺癌发病率为645/10万(1060例),CXR组肺癌发病率为572/10万(941例)(RR=1.13,95% CI 1.03~1.23),LDCT组肺癌死亡率为247/10万,CXR组肺癌死亡率为309/10万,结果表明,LDCT组使肺癌死亡率下降20%(95% CI 6.8~26.7,P=0.004),与CXR组相比,LDCT组任何一例的死亡率下降了6.7%(95% CI 1.2~13.6,P=0.02)[12]。2010年,NCI宣布了NLST研究结果,与CXR相比,LDCT对肺癌高危人群筛查有显著差异[15]。
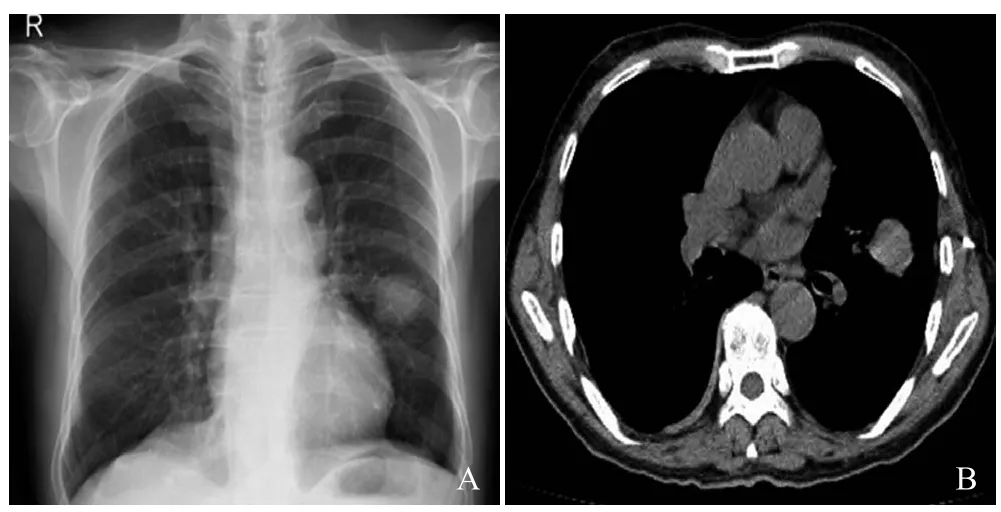
图1 男,64岁,左下肺鳞癌。全胸片示左下肺见一高密度影,不能明确其性质(A);胸部CT示左肺下叶见一实质性高密度影,边缘不光滑,有毛刺,符合肺癌的影像学表现,肺窗和纵隔窗还能清晰显示肿块大小、有无胸膜侵犯、有无胸腔积液、有无纵隔淋巴结肿大、有无肺内转移灶,因而能指导临床分期(B)
2 肺癌的筛查原则
癌症筛查的主要原则是预防和早期治疗,筛查的理想效果是在疾病无症状或前驱期,通过早期检测改善预后[16]。疾病的预后与诊断时期有关,早期比晚期预后好,筛查后的早期治疗较为可行,因此早期筛检应长期合理存在[17,18]。
1968年,Wilson和Junger为WHO建立的筛查原则仍然有效,至今仍可指导进行疾病筛查,WHO筛查原则[19]包括:①筛查需直接解决重要的健康问题;②必须是一种简单、安全、方便、精确、能被验证的筛查方法;③早期筛查更有利于晚期筛查;④有循证医学证据表明筛查能降低肿瘤的发病率和死亡率;⑤筛查要权衡检验、诊断、治疗对身心健康的伤害;⑥筛查需是一个有计划的管理和监控的过程,并有一致的质量保证标准;⑦筛查项目的花费需要权衡整个医疗护理的支出;⑧参加筛查的人员需足够了解关于检查的益处和害处。除上述所提到的筛检和治疗的要求外,需注意疾病筛查是一个重要的健康问题(高发病率或死亡率),筛检的方法要有灵敏度和特异度,在高水平的科研下筛查要能降低发病率和死亡率。
3 肺癌筛查的效益和风险
进行肺癌筛查研究需满足Wilson和Junger制订的筛查原则,盲目行筛查研究是不可取的。如果能够满足筛查的原则,还需权衡筛查的利和弊,探讨最佳的筛检手段和筛查计划,这一点尤为重要,因为癌症筛查主要是针对那些健康的人群。因此,在行肺癌筛查研究前,要权衡筛查的利益和风险[20],要充分告知受试者LDCT筛查的要点[21]:①优点:LDCT筛查显示能显著降低肺癌死亡风险;②限制性:LDCT不能筛查出所有的肺癌或所有早期肺癌,并非所有的LDCT检测出的肺癌都能使患者避免死于肺癌;③风险:存在假阳性,需要周期性检查,在某些情况下,决定非正常的发病是否为肺癌,或一些非肺癌相关的疾病偶然出现。1‰以内的假阳性是由诊断造成的。诊断在60 d内死亡是很罕见的,而在肺癌中则常见;④帮助患者明确个人价值,促使他们做出有效的决定。
4 肺癌筛查的人群标准
2012年,紧随NLST结果公布后,NCCN也发表了关于LDCT筛查肺癌的系统回顾[22],集中了1996-01~2012-04发表的多项随机对照试验和回顾性研究,还包括了LDCT筛查肺癌的利与弊,大部分受试者都能从筛查中获益,且筛查大部分是有效的。在NLST研究基础上,指南不断地更新,更新的指南强调高质量的肺癌筛查和治疗中心的临床医师,他们应知晓筛检的55~74岁患者的吸烟状况和吸烟史(表1[21]),并告知他们采用LDCT进行肺癌筛查的益处、不确定因素及可能的危害(表1);其次,受检者每年行LDCT筛查均需遵循NLST协议,直至74岁。
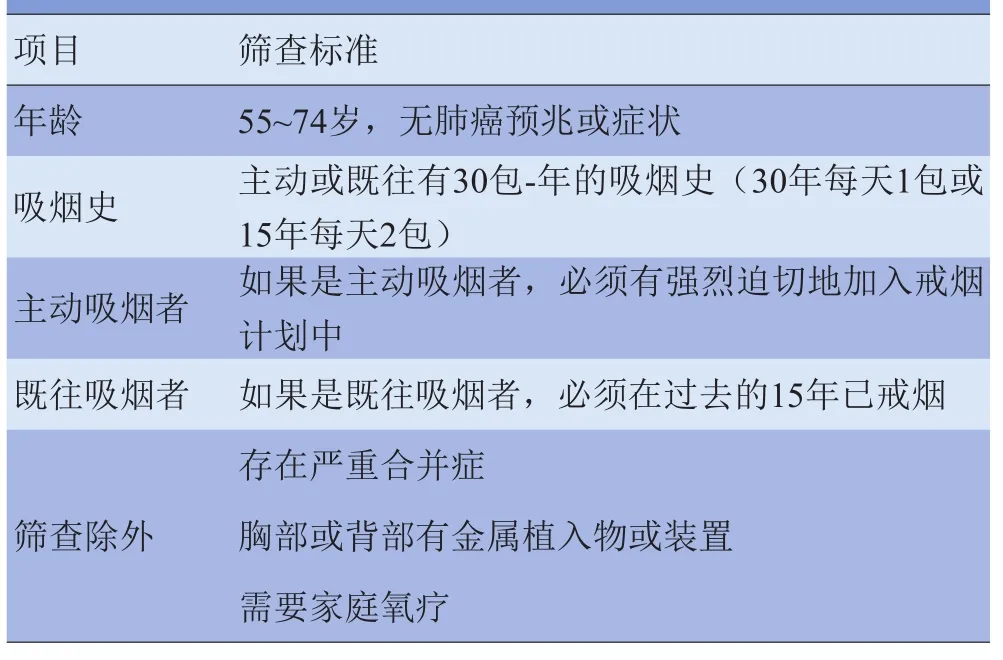
表1 国际肺癌人群筛查标准
5 肺癌筛查的卫生经济学评价
NLST研究是第一个显示LDCT筛查肺癌优于CXR筛查的大规模临床试验,其他临床试验正在进行,尽管LDCT能筛查早期肺癌,如果进行人群大规模筛查,还需评估过度诊断偏倚、成本效益、肺结节假阳性、相关人群接受CT筛查的意愿等问题。此外,关于CT筛查每年的花费报道较少,数据非常不精确[23]。
基于NLST研究,医疗保健者在临床实施前需评估LDCT筛查的国家预算和成本效益。Goulart等[24]利用来自2009年国家访问调查、CMS和NLST数据完成了LDCT筛查的经济学分析,预算模型、未行筛查的每一例肺癌死亡额外花费的评估,并进行成本效益分析;2011年,报道了花费医疗保健赔付者和患者各自所需的开支,LDCT筛查每年增加国家卫生保健开支13亿~20亿,占筛查支出的50%~70%,然而,LDCT筛查发现8100例早期肺癌,占肺癌早期诊断的70%,LDCT筛查的费用是决定健康检查支出的最主要因素。为降低死亡风险,每一例筛查出的肺癌患者还需额外花费240 000美元。成本效益分析显示LDCT筛查会明显增加国家卫生保健的开支,然而LDCT检查每年能使8000多例肺癌患者避免死亡[24]。
另一项来自澳大利亚的研究中,Manser等[25]将1000名60~64岁吸烟者分为两组,一组从60岁开始行连续5年的年度CT检查,经诊断为肺癌者接受治疗;另一组不进行筛查,仅对肺癌确诊者进行治疗。结果显示:男性肺癌的发病率为552/10万,每年增加花费57 325美元,每质量调整生命年花费105 090美元;女性肺癌的发病率与男性相似,每年的花费是51 001美元,每质量调整生命年花费88 583美元,这项研究试图探讨降低肺癌7年死亡率的预期效果与花费的关系,结果显示降低肺癌死亡率27%。然而,以每例患者每年增加支出50 000美元作为合理的预算,如果降低肺癌死亡率不足20%,则筛查很难有性价比。因此,对高危人群进行CT检查才能使筛查更有效,所需的费用才会大幅度降低。
6 展望
癌症筛查利弊共存:筛查的潜在益处非常大,因为利用高科技筛查可以检测和预防早期的癌症,减少中晚期疾病的负担。然而,其负面效应也不可忽视。因为没有一项筛查能够完全无风险,需要考虑过度诊断的风险和筛查的成本。随着分子和基因领域、影像学和其他临床诊断方面更多高科技筛查手段的出现,成本效益问题更不容忽视。尽管高科技的检测方法敏感性和特异性更高,但成本效益、新的筛查方法存在的风险及预防人群癌症发病率所遇到的潜在风险均需考虑,在采用高科技手段筛查的同时,要避免社会承担过度的医疗费用。
[1] Siegel R, Naishadham D, Jemal A. Cancer statistic, 2012. CA Cancer J Clin, 2012, 62(1): 10-29.
[2] 郑荣寿, 张思维, 吴良有, 等. 中国肿瘤登记地区2008年恶性肿瘤发病和死亡分析. 中国肿瘤, 2012, 21(1): 1-12.
[3] Andrea I. Effectiveness of chest X-ray screening for lung cancer in smokers. A population-based chort study in Varese, Italy. J Thorac Oncol, 2011, 141(6): 78-85.
[4] Henschke CI, Mccauley DI, Yankelevitz DF, et al. Early lung cancer action project: overall design and findings from baseline screening. Lancet, 1999, 354(9173): 99-105.
[5] Dominioni L, Poli A, Mantovani W, et al. Assessment of lung cancer mortality reduction after chest X-ray screening in smokers: a population-based cohort study in Varese, Italy. Lung Cancer, 2013, 80(1): 50-54.
[6] 白春学. 肺癌筛查现状与争议//王辰. 呼吸与危重医学. 北京:人民卫生出版社, 2012: 455-459.
[7] Oken MM, Hocking WG, Kvale PA, et al. Screening by chest radiograph and lung cancer mortality: the prostate, lung, colorectal, and ovarian (PLCO) randomized trial. JAMA, 2011, 306(17): 1865-1873.
[8] Diederich S, Wormanns D, Semik M, et al. Screening for early lung cancer with low-dose spiral CT: prevalence in 817 asymptomatic smokers. Radiology, 2002, 222(3): 773-781.
[9] 陈璧颖, 关玉宝, 李靖煦, 等. 肺炎型肺癌的CT表现与病理特征. 中国医学影像学杂志, 2013, 21(12): 911-914.
[10] Van Klaveren RJ, Oudkerk M, Mali WP, et al. Multi-detector CT screening for lung cancer is still to be discouraged for the time being. Ned Tijdschr Geneeskd, 2008, 152(3): 125-128.
[11] D'andrea N, Sanguinetti CM. Lung cancer screening with low-dose CT: its effectiveness in early diagnosis and in mortality reduction. Multidiscip Respir Med, 2009, 4(5): 334-343.
[12] National Lung Screening Trial Research Team, Aberle DR, Adams AM, et al. Reduced lung-cancer mortality with low-dose computed tomographic screening. N Engl J Med, 2011, 365(5): 395-409.
[13] Clark KW, Gierada DS, Marquez GA, et al. Collecting 48,000 CT exams for the lung screening study of the national lung screening trial. J Digit Imaging, 2009, 22(6): 667-680.
[14] National Cancer Institute. Statement concerning the lung cancer screening trial. http://www.cancer.gov/images/DSMB-NLST.pdf.
[15] Grosu HB, Eapen GA, Jimenez CA, et al. Lung cancer screening: making the transition from research to clinical practice. Curr Opin Pulm Med, 2012, 18(4): 295-303.
[16] Bretthauer M, Kalager M. Principles, effectiveness and caveats in screening for cancer. Br J Surg, 2013, 100(1): 55-65.
[17] Boiselle PM. Computed tomography screening for lung cancer. JAMA, 2013, 309(11): 1163-1170.
[18] Aberle DR, Abtin F, Brown K. Computed tomography screening for lung cancer: has it fnally arrived? Implications of the national lung screening trial. Journal of Clinical Oncology, 2013, 31(8): 1002-1008.
[19] Wilson JM, Junger G. Principles and practice of screening for disease. World Health Organization: Geneva, 1968.
[20] Steele RJ, Brewster DH. Should we use total mortality rather than cancer specifc mortality to judge cancer screening programmes? No. BMJ, 2011, 343: d6397.
[21] Smith RA, Brooks D, Cokkinides V, et al. Cancer screening in the United States, 2013: a review of current American Cancer Society guidelines, current issues in cancer screening, and new guidance on cervical cancer screening and lung cancer screening. CA Cancer J Clin, 2013, 63(2): 88-105.
[22] Bach PB, Mirkin JN, Oliver TK, et al. Benefts and harms of CT screening for lung cancer: a systematic review. JAMA, 2012, 307(22): 2418-2429.
[23] Spiro SG, Navani N. Screening for lung cancer: is this the way forward? Respirology, 2012, 17(2): 237-246.
[24] Goulart BH, Bensink ME, Mummy DG. Lung cancer screening with low-dose computed tomography: costs, national expenditures, and cost-effectiveness. J Natl Compr Canc Netw, 2012, 10(2): 267-275.
[25] Manser R, Dalton A, Carter R, et al. Cost-effectiveness analysis of screening for lung cancer with low dose spiral CT (computed tomography) in the Australian setting. Lung Cancer, 2005, 48(2): 171-185.
肺肿瘤;放射摄影术;体层摄影术,X线计算机;综述
2014-06-22 【修回日期】2014-12-02
(本文编辑 张春辉)
R734.2;R730.4
扬州市第一人民医院肿瘤科 江苏扬州 225001
童建东 E-mail: tongjiandong@csco.org.cn
10.3969/j.issn.1005-5185.2014.12.022

