78例儿童烟雾病和烟雾综合征的临床特征及影像分析
王桂芬,张东,高宝勤,杨伟力,王拥军
烟雾病在东方国家的发病率远高于西方国家,两者之比约为20∶1[1-2]。儿童烟雾病临床表现复杂,易误诊并导致治疗延误,为了更好地识别其临床特征,本文结合神经影像和血管成像,对儿童烟雾病的临床特征进行归纳分析,为儿童烟雾病的早期临床诊断提供参考依据。
1 对象与方法
1.1 研究对象 对2002年1月~2009年3月在首都医科大学附属北京天坛医院儿科、神经外科、神经内科及神经介入科连续收治的78例儿童烟雾病和烟雾综合征患者进行回顾性分析。
1.2 入选标准 ①入组年龄0~18岁;②符合烟雾病或烟雾综合征的影像学诊断和临床诊断。
烟雾病诊断标准参考日本厚生省烟雾病研究委员会于1997年提出的放射学诊断标准[3]:①颈内动脉末端及大脑中动脉和大脑前动脉起始段狭窄或闭塞;②脑底邻近狭窄或闭塞血管的异常血管网形成;③双侧受累;④无其他明确原因。满足上述3个条件并排除系统性疾病后诊断即可成立。因为在儿童烟雾病中,有时烟雾状血管首发于一侧,随年龄增长,另一侧病变逐渐出现,因而发生于儿童的单侧病变也被认为是烟雾病。
烟雾综合征诊断标准为:影像学符合烟雾病特点,但存在动脉粥样硬化、自身免疫性疾病、脑膜炎、脑肿瘤、唐氏综合征、神经纤维瘤病等已知病因引起的烟雾综合征[4]。
1.3 资料收集 收集患者年龄、性别等一般资料,既往病史特点(心脏疾病、血管疾病、感染、外伤、疫苗接种史、家族史等),发病时临床表现及体征、首发症状,实验室检查(血常规、凝血功能、胸部X线片、心电图等),计算机断层扫描(computed tomography,CT)、磁共振成像(magnetic resonance imaging,MRI)、磁共振血管成像(magnetic resonance angiography,MRA)、数字减影血管造影(digital subtraction angiography,DSA)、计算机断层扫描血管成像(CT angiography,CTA)等影像学资料。
根据儿童发育阶段分为婴儿期(0~1岁),幼儿期(1~4岁),学龄前期(4~7岁),学龄期(7~11岁),青春期(11~18岁)[5]。
将DSA资料完整的缺血型烟雾病患儿根据病史中有无肢体瘫痪大于24 h、入院查体有无神经系统阳性体征、神经影像学上有无脑梗死灶划分为脑梗死(cerebral infarction,CI)组和短暂性脑缺血发作(transient ischemic attack,TIA)组,由两名经验丰富的影像科医师对DSA资料进行回顾并行Suzuki分期判读[6],如意见不一致则会商确定:0期指无血管异常;Ⅰ期指颈内动脉远端狭窄;Ⅱ期指烟雾样代偿血管开始形成;Ⅲ期指进行性颈内动脉狭窄及烟雾样代偿血管增加;Ⅳ期指颈外动脉代偿血管开始形成;Ⅴ期指颈外动脉代偿血管逐渐加强及烟雾样血管减少;Ⅵ期指颈内动脉完全闭塞,烟雾样血管消失。比较两组Suzuki分期的差异。
1.4 统计学方法 统计分析采用SPSS 17.0软件。计量资料符合正态分布采用均数±标准差表示,不符合正态分布采用中位数(四分位数)表示,计数资料用百分比表示。对TIA组和CI组的Suzuki分期构成比进行χ2检验,以P<0.05表示差异具有显著性。
2 结果
2.1 一般资料 78例确诊为烟雾病的患儿年龄2岁1个月~17岁,平均(10.34±3.89)岁;起病年龄18个月~17岁,平均(8.55±3.80)岁。病程5 h~8年,中位数1.0(0.31,5)年。患儿中女42例(53.8%),男36例(46.2%),女∶男=1.16∶1;脑缺血型72例(92.3%),起病年龄18个月~17岁,病程2 d~8年;脑出血型6例(7.7%),起病年龄9~17岁,病程5 h~2年(图1)。
本研究中,发病的高峰年龄为5~10岁,共47例(60.3%),其中6岁和7岁分别有12例和11例,学龄前期、学龄期和青春期发病的患儿分别占25.6%、38.5%和25.6%,各个阶段女性患儿均多于男性患儿(表1)。
2.2 临床表现
2.2.1 首发症状 本研究中缺血型烟雾病患儿72例(92.3%)、出血型烟雾病患儿6例(7.7%),缺血型最常见的发病症状为肢体无力(63.9%),其中发作性肢体无力多于持续性瘫痪15例(20.8%);其他常见症状依次为发作性头痛(30.6%)、肢体麻木(15.3%)、抽搐(11.1%)等(表2)。出血型患儿6例首发症状头痛伴意识障碍(50%)、伴肢体无力(50%)、伴言语障碍(16.7%),这与脑出血部位有关。
儿童不同的发育阶段,烟雾病首发症状有不同特点,其中幼儿期以肢体无力为主,其次为抽搐,学龄前期开始出现头痛,学龄前期至青春期以肢体无力和头痛为主(表3)。

表2 儿童缺血型烟雾病首发症状资料
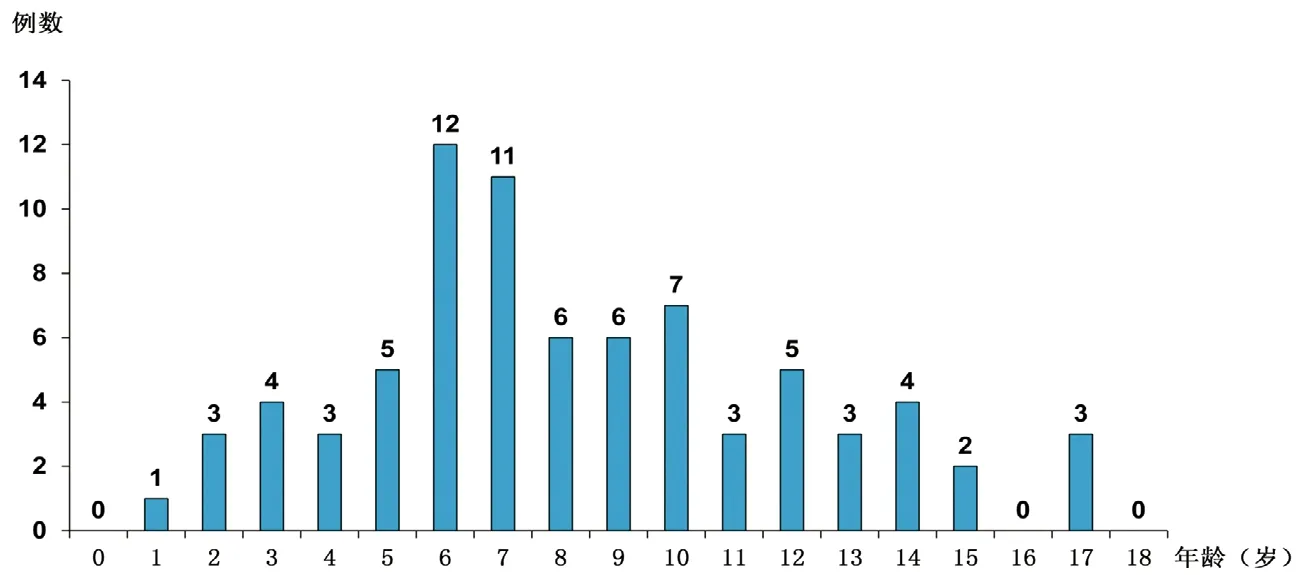
图1 入组患儿发病年龄资料

表1 入组患儿年龄和性别分布

表3 儿童不同发育阶段78例烟雾病的首发症状资料
2.2.2 临床症状 本组病例烟雾病由于出现症状到确诊往往需要较长时间病程,中位病程为1.0(0.31,5)年,1例11岁女孩以脑室内出血发病,半年后出现发作性右侧肢体麻木无力,反复发作1年半,脑MRI证实颅内多发缺血梗死。本组患儿的主要症状总结详见表4。
2.3 既往史 本组患儿有明确烟雾病家族史1例(患儿姐姐确诊烟雾病),家族史有自发性颅内出血导致死亡2例。发病前4~8周内患代谢综合征1例,重症肌无力1例,脑外伤后继发脑膜炎、脑室炎、脑积水1例。导致TIA或CI的诱因包括疲劳、情绪激动、上呼吸道感染、水痘病毒感染、发热、鼻窦炎、头部开水烫伤、一氧化碳中毒等。其他包括外院误诊为偏头痛、血管性头痛、一氧化碳中毒、颅内多发动脉炎、佝偻病者共计10例。
2.4 神经影像学检查 78例患儿均行脑CT和(或)脑MRI检查,其中49例行脑CT,75例行脑MRI检查。脑缺血型72例,缺血梗死灶位于额叶12例(16.7%),额顶叶27例(37.5%),额颞叶13例(18.1%),颞顶叶5例(6.9%),额颞顶叶15例(20.8%),累及基底节14例(19.4%),累及枕叶5例(6.9%),累及小脑蚓部1例(1.4%)。脑出血型6例,出血位于脑室系统3例(50%)、额颞叶1例(16.7%)、基底节2例(33.3%)和丘脑1例(16.7%)。
本研究中有行脑MRA、DSA和CTA检查的各有60例、63例和3例。三者均可发现颈内动脉、大脑中动脉、大脑前动脉不同程度的狭窄和(或)闭塞。累及大脑后动脉1例,累及双侧颈内动脉系统64例、单侧14例(左侧6例,右侧9例),无一例发现颅内动脉瘤。
表4 78例儿童烟雾病病程中主要症状资料
63例行DSA检查的患者中有54例回顾性分析Suzuki分期明确,在Ⅲ~Ⅴ期之间,其中TIA组27例,CI组27例,两组的Suzuki分期无显著差异(χ2=1.034,P=0.596)(表5)。
3 讨论
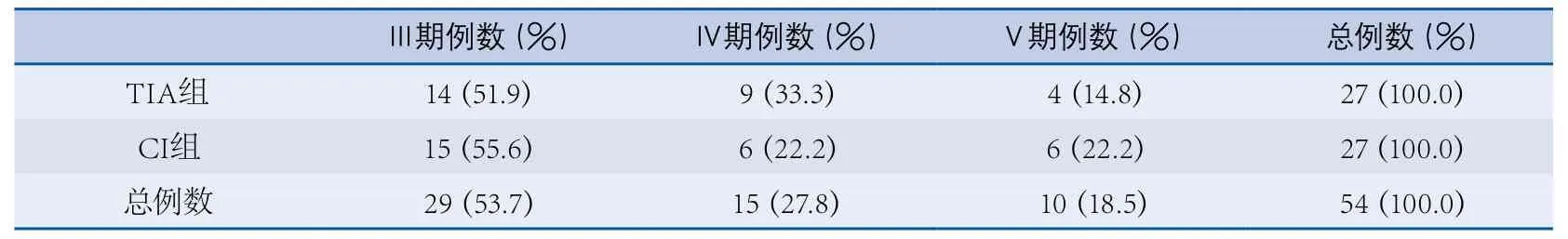
表5 TIA组和CI组Suzuki分期资料表
根据最近日本和我国大样本的流行病学研究发现,儿童烟雾病的发病年龄高峰是5~9岁[7-8],本研究中患儿发病年龄高峰是5~10岁,与以上研究相符。Baba等[7]报道日本烟雾病在所有年龄组中女性均占优势,有研究者[9]报道我国南京地区儿童烟雾病男女性别比为1∶1.15,段炼等[8]2012年的研究显示0~9岁男性占优势,10~19岁女性占优势。我们这组研究人群中幼儿期、学龄前期、学龄期和青春期烟雾病女性均高于男性,不同的研究者报道之间的数据差异可能与地区不同、入组标准不同有关。
目前认为当脑血管病变累及双侧大脑称为烟雾病,若累及单侧大脑或发现血管病变与系统性疾病相关就称为烟雾综合征,单用“烟雾”一词只涉及脑动脉造影上的独特表现,与病因无关[4]。在亚洲,烟雾病比烟雾综合征更常见,而北美和欧洲则相反。Williams等[10]收集了北美30例儿童烟雾病,其中1/3患者为烟雾病,其余为烟雾综合征,烟雾综合征中1/2是镰状细胞性疾病。本组患儿1例有明确烟雾病家族史;2例有不明原因脑出血家族史,为可疑烟雾病家族史;合并系统性疾病3例,分别是代谢综合征、重症肌无力、脑外伤后继发脑膜炎和脑室炎,考虑为烟雾综合征。烟雾病病因至今还不清楚,遗传和环境因素可能促成本病[11]。
烟雾病的临床表现可分为脑缺血和脑出血两种类型,并存在明显的年龄差异和地区差异。成人以脑出血为主,而儿童以脑缺血为主要表现[12]。有研究者分析了我国202例成人烟雾病患者,出血型占56%,缺血型40%[13]。段炼等[14]对97例儿童烟雾病住院患儿临床特征进行分析,93例为缺血型(95.9%),4例为出血型(4.1%)。本组病例缺血型占92.3%,出血型为7.7%,与段炼的报道相似。
本组病例确诊为烟雾病时病程较长,其中位病程为1年,所以患者在病程中会出现多种症状,如患儿首发症状是发作性肢体无力,随着脑动脉进行性闭塞,发展为持续性瘫痪,因此其主要临床症状为持续性瘫痪而不是TIA。此外,首次以脑出血发病的出血型烟雾病患者,随着颅内动脉的进行性闭塞,病程中也可出现脑缺血症状。由于烟雾病发病率低、症状多样,广大基层临床医生对本病认识不足,易误诊为其他疾病,导致诊疗延误,有可能错过最佳治疗时机。
烟雾病具有不同的临床表现,影像学研究发现儿童与成人的CI具有不同的形式,提示不同发育阶段烟雾病症状具有差异[15]。韩国学者Kim等[16]根据发育阶段对64例烟雾病患儿早期临床特征进行了评价,发现抽搐常发生在0~2岁;头痛常发生在学龄期(6~10岁);78%患儿存在肢体无力,主要为TIA(61%)。本组病例没有婴儿期患儿,缺血型烟雾病首发症状多为肢体无力、头痛、肢体麻木和抽搐等,以上4种症状可以是独立的首发症状,也可能伴发其他次要症状如语言障碍,不自主运动可以为独立的首发临床症状,但较少见,言语障碍、视力障碍、吞咽困难等均为伴随症状。本研究还显示不同年龄阶段烟雾病患儿的首发症状特点不同,幼儿期仅见肢体无力和抽搐,学龄前期除肢体无力和抽搐外,开始出现头痛,肢体麻木,学龄期开始出现视力障碍和不自主运动。烟雾病首次TIA后,随着病情进展,脑血管进行性狭窄、闭塞,患儿可能会出现CI,可累及多个部位,出现多组脑缺血症状,如偏瘫、记忆力下降、视力障碍等。本研究整个病程中,持续性瘫痪(37.2%)比首发症状持续性瘫痪(20.8%)明显升高,另外,记忆力下降、言语和视力障碍也较发病时增多。
Yamada等[17]的研究认为烟雾病CI的发生与大脑后动脉(posterior cerebral artery,PCA)病变程度有关,但与颈内动脉病变程度无关(Suzuki分期)。而张谦等[18]认为随着Suzuki分期和PCA病变进展,儿童缺血型烟雾病CI的发生有增高趋势,且随着Suzuki分期的进展,PCA病变也有进展趋势。本研究发现,在缺血型烟雾病患儿中TIA组和CI组,脑血管造影显示Suzuki分期无显著性差异;在CI组,Suzuki分期Ⅲ期占55.6%,Ⅳ期和Ⅴ期占44.4%,提示CI与颈内动脉闭塞程度可能无显著性关系。本组病例累及PCA仅一例,无法判断PCA病变与CI的关系。此外,本研究中还发现,一些Suzuki分期为Ⅲ期的患者,在应激状态下如开水烫伤头部、水痘病毒感染等情况下会诱发急性CI,可能的解释为烟雾病是慢性闭塞性脑血管病,在脑血管进行性闭塞中,侧支循环逐渐建立,但当应激状态使脑血流突然急速下降,侧支循环无法代偿时就会出现急性CI,所以烟雾病患者应尽量减少过度换气、不良刺激等使脑血流突然下降的情况。
本研究为回顾性研究,临床资料尚不全面,随着对本病认识进一步加深,婴儿期和无症状的患者会被早期发现,我们将进一步对烟雾病的临床特征进行研究。
1 Hayashi K, Horie N, Suyama K, et al. An epidemiological survey of moyamoya disease, unilateral moyamoya disease and quasi-moyamoya disease in Japan[J]. Clin Neurol Neurosurg, 2013, 115:930-933.
2 Kossorotoff M, Herve D, Toulgoat F, et al. Paediatric moyamoya in mainland France:comprehensive study of academic neuropaediatric centres[J]. Cerebrovasc Dis,2012, 33:76-79.
3 Fukui M. Guidelines for the diagnosis and treatment of spontaneous occlusion of the Circle of Willis(Moyamoya Disease) of the Ministry of Health and Welfare, Japan[J]. Clin Neurol Neurosurg, 1997,99(Suppl 2):238-240.
4 Scott RM, Smith ER. Moyamoya disease and moyamoya syndrome[J]. NEJM, 2009, 360:1226-1237.
5 申昆玲. 儿科学[M]. 第2版. 北京:北京大学医学出版社,2009:6-7.
6 Suzuki J, Takaku A. Cerebrovascular "Moyamoya"disease[J]. Arch Neurol, 1969, 20:288-299.
7 Baba T, Houkin K, Kuroda S. Novel epidemiological features of moyamoya disease[J]. J Neurol Neurosurg Psychiatry, 2008, 79:900-904.
8 韩聪, 段炼. 烟雾病流行病学特征的研究现状[J]. 中国脑血管病杂志, 2011, 8:659-661.
9 Duan L, Bao XY, Yang WZ, et al. Moyamoya disease in China:its clinical features and outcomes[J]. Stroke, 2012,43:56-60.
10 Williams TS, Westmacott R, Dlamini N, et al.Intellectual ability and executive function in pediatric moyamoya vasculopathy[J]. Dev Med Child Neurol,2012, 54:30-37.
11 Smith ER, Scott RM. Spontaneous occlusion of the circle of Willis in children:pediatric moyamoya summary with proposed evidence-based practice guidelines[J]. J Neurosurg Pediatr, 2012, 9:353-360.
12 Kuroda S, Houkin K. Moyamoya disease:current concepts and future perspectives[J]. Lancet Neurol,2008, 7:1056-1066.
13 Miao W, Zhao PL, Zhang YS, et al. Epidemiological and clinical features of moyamoya disease in Nanjing,China[J]. Clin Neurol Neurosurg, 2010, 112:199-203.
14 段炼, 咸鹏, 杨伟中, 等. 硬膜动脉血管融通术治疗儿童烟雾病[J]. 中国临床神经外科杂志, 2009, 14:4-7.
15 Cho HJ, Jung YH, Kim YD, et al. The different infarct patterns between adulthood-onset and childhood-onset moyamoya disease[J]. J Neurol Neurosurg Psychiatry,2011, 82:38-40.
16 Kim YO, Joo SP, Seo BR, et al. Early clinical characteristics according to developmental stage in children with definite moyamoya disease[J]. Brain Dev,2013, 35:569-574.
17 Yamada I, Himeno Y, Suzuki S, et al. Posterior circulation in moyamoya disease:angiographic study[J].Radiology, 1995, 197:239-246.
18 张谦, 王荣, 张东, 等. 儿童缺血性烟雾病的临床和影像分析[J]. 中国卒中杂志, 2013, 4:261-265.

