低场MRI对新生儿颅内出血的诊断及预后分析*
黄兴涛,梁秀梅△,陈 静,张奇志,陈永权,祁 磊
(重庆市第五人民医院:1.放射科;2.儿科,重庆400062)
新生儿颅内出血是新生儿常见病变,为新生儿死亡和神经系统发育障碍的主要原因之一。文献报道新生儿颅内出血中最常见的是早产儿颅内出血,其发病率达40%~50%,其中早产儿颅内出血Ⅳ级的病死率达50%、致残率达65%~100%,故早期诊断和早期治疗相当重要[1-2]。本院从2009年12月开始,对新生儿颅内出血行低场MRI诊断及预后分析,现报道如下。
1 资料与方法
1.1 一般资料 收集2009年12月至2013年3月本院行低场磁共振成像(magnetic resonance imaging,MRI)检查的病历资料。纳入标准:(1)患儿生后28 d内进行颅脑MRI检查发现有颅内出血者或诊断为新生儿缺氧缺血性脑病伴脑实质出血者;(2)患儿生后28 d内进行颅脑CT检查发现有颅内出血或诊断为新生儿缺氧缺血性脑病伴脑实质出血并28 d后有颅脑MRI随访者。病例排除标准:(1)患儿生后28 d内进行颅脑MRI检查或诊断为新生儿缺氧缺血性脑病但不伴脑实质出血者;(2)患儿生后28 d内进行颅脑CT检查并28 d后有颅脑MRI随访但诊断是新生儿缺氧缺血性脑病不伴脑实质出血者;(3)患儿生后28 d内进行颅脑CT检查发现有颅内出血或诊断为新生儿缺氧缺血性脑病伴脑实质出血但28 d后无颅脑MRI随访者;(4)患儿因为烦躁等原因未完成颅脑MRI检查者。共收集到符合纳入标准的新生儿颅内出血及新生儿缺氧缺血性脑病伴脑实质出血患儿44例,对其中1例进行了颅脑MRI随访。44例患儿,年龄3~9 d,平均4.77 d;其中,男32例,女12例;顺产儿20例,剖腹产儿24例;早产儿24例,足月产儿20例;低体质量儿17例,适于胎龄儿27例;新生儿窒息病史21例,新生儿抢救病史3例;原始反射(吸吮反射、拥抱反射、觅食反射、握持反射)增强或减弱20例,原始反射消失3例。临床诊断新生儿吸入性肺炎36例,新生儿呼吸窘迫综合征3例,呼吸暂停4例,呼吸衰竭2例,低氧血症7例,新生儿湿肺1例,新生儿贫血8例,新生儿先天性心脏病3例。临床拟诊新生儿缺氧缺血性脑病31例,新生儿颅内出血30例。
1.2 检查前准备 与患儿家长沟通,取得患儿家长的知情同意。检查前10 min左右给患儿口服10%水合氯醛(30~40 mg/kg)镇静。
1.3 检查方法 应用GE 0.2T低场强MRI机,采用颅脑专用线圈,常规扫描轴位T1 WI Flair序列、T2 WI序列、T2 WI Flair序列;矢状位T1 WI Flair或T2 WI Flair序列。T1 WI Flair序列:TE 23 ms/TR 1 700 ms,T2 WI序列:TE 110 ms/TR 3 100 ms,T2 WI Flair序列:TE 113.4 ms/TR 7 000 ms;层厚8.0 mm,视野240 mm,矩阵:256*160。
1.4 图像分析 由2位有MRI诊断经验的高年资医师盲法阅片并达成一致意见。MRI观察内容包括脑室周围-脑室内出血、大脑半球脑实质出血、基底节区出血、小脑出血、蛛网膜下腔出血、硬膜下血肿、硬膜外血肿、新生儿缺氧缺血性脑病。按Papile分度法将脑室周围-脑室内出血分为4度,Ⅰ度:单纯室管膜下生发基质出血或伴极少量脑室内出血;Ⅱ度:出血进入脑室内;Ⅲ度:脑室内出血伴脑室扩大;Ⅳ度:脑室扩大,同时伴脑室旁白质损伤或发生出血性梗死[3]。
2 结 果
44例新生儿颅内出血病例中,脑室周围-脑室内出血10例,大脑半球脑实质出血18例,小脑出血1例,蛛网膜下腔出血7例,硬膜下血肿22例(图1),新生儿缺氧缺血性脑病35例,未收集到硬膜外血肿病例。10例脑室周围-脑室内出血病例中,按Papile分度法:Ⅰ度2例,Ⅱ度7例,Ⅲ度1例,Ⅳ度0例。44例新生儿颅内出血病例中,1例新生儿缺氧缺血性脑病(重度)伴蛛网膜下腔出血及脑室积血患儿进行了MRI随访复查(图2~5)。
3 讨 论
3.1 新生儿颅内出血各种影像学检查方法的比较 据文献报道,新生儿及小婴儿颅内出血的最后确诊手段是影像学检查[3-10]。目前,检出新生儿颅内出血的影像学方法主要包括超声、CT和低高场MRI。薛清梓等[3]研究结果表明超声、CT、MRI对各型新生儿及小婴儿颅内出血的检出率分别为70%、68%、100%。谢利娟等[4]报道超声对硬膜下出血及蛛网膜下腔出血显示效果差,CT检查是临床医师普遍接受的新生儿颅内出血的主要检查方法之一,但CT检查有X线辐射损伤,尤其新生儿对X线敏感。陈国安等[5]报道MRI是检查新生儿颅内出血最安全可靠及无创性的理想检查工具,早期应用MRI检查能早期确诊并及早采用适当的治疗措施,对提高治愈率、减少并发症和后遗症有重要价值。高场MRI较低场MRI具有较高的信噪比和空间分辨率,成像速度更快,有利于检出微小出血灶,同时可行各种功能成像,如灌注、扩散加权成像、弥散张量成像、波谱分析、磁敏感加权成像等,以早期获得更多病变信息,其中磁敏感加权成像在血管畸形、微量出血及脑部铁质的定量分析等方面有广泛的应用前景。诸多研究表明,磁敏感加权成像较常规MRI在检出新生儿各种类型的脑内出血和蛛网膜下腔出血的阳性率、病灶数目、大小方面有着明显的优势,是探查新生儿颅内出血的一种非常好的MRI新技术,可作为常规MRI的有力的补充,但由于高场MRI成本及维护费用较高,目前很多医院尚未普及[6-8]。低场MRI检查同样易于检出和显示颅内血肿,Sipponen等[9]报道新鲜的硬膜下血肿在低场MRI上易被检出和区别,急性期脑内血肿及其后的变化在低场MRI中均可被检出。Burenchev等[10]研究了低场MRI解决疑难脑内血肿成像的问题。本组病例中,临床拟诊新生儿颅内出血30例、新生儿缺氧缺血性脑病31例,而MRI检查发现新生儿颅内出血或新生儿缺氧缺血性脑病伴脑实质出血44例,亦充分显示了低场MRI对新生儿颅内出血有重要的诊断价值。
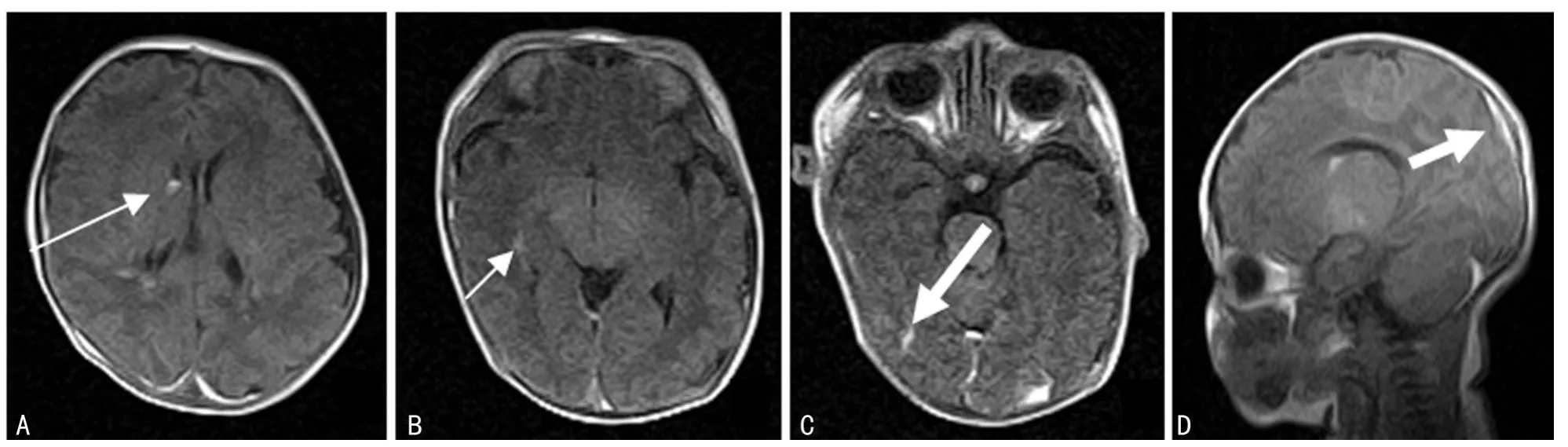
图1 脑室周围-脑室内出血伴蛛网膜下腔出血及硬膜下血肿影像表现
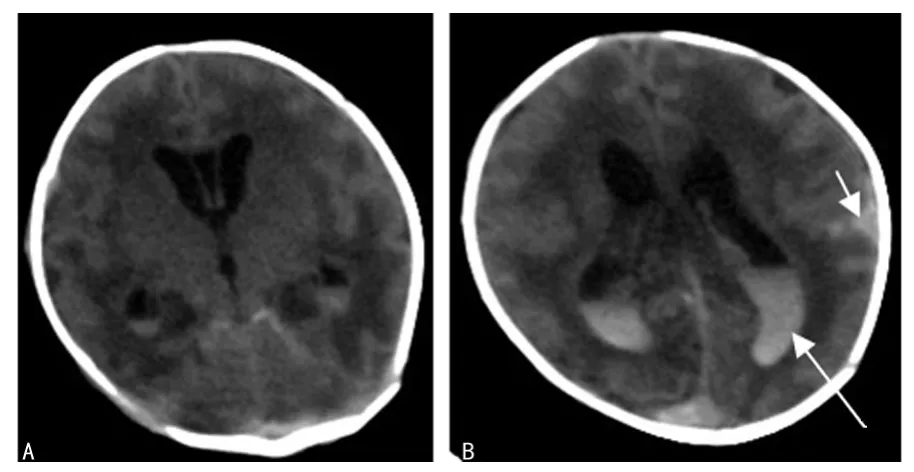
图2 患儿9 d时CT检查图像
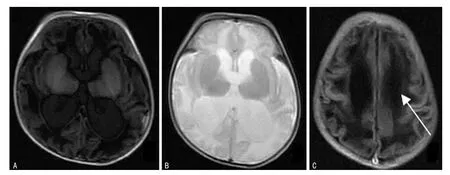
图3 患儿29 d复查MRI图像

图4 患儿4个月复查MRI图像
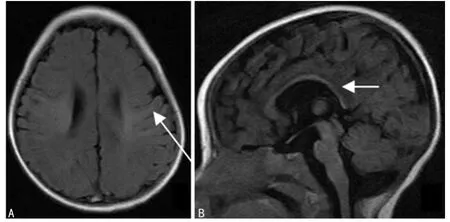
图5 患儿7个月复查MRI图像
3.2 低场MRI对新生儿颅内出血的诊断 低场MRI对新生儿颅内出血的诊断主要包括有无颅内出血、出血部位的判断、出血量的分析及出血原因的分析等。本组患儿进行MRI检查的时间在出生后3~9 d,处于血肿病灶的亚急性早期,在MRI上出血灶主要表现为相应部位的稍短T1等或稍长T2信号,尤其对于脑实质内点片状少量出血,在T1 WI大脑半球未髓鞘化白质低信号的衬托下,亚急性早期少量出血的点片状稍高信号易于显示,所以MRI对新生儿缺氧缺血性脑病伴脑实质少量出血的诊断优于CT检查技术。硬膜下血肿表现为局部或广泛的大脑镰旁、小脑幕缘、大脑凸面等的薄层条状或条带状短T1高信号,在MRI上也易于显示。MRI可进行轴位、矢状位、冠状位及任意斜位的成像,可很好地显示新生儿颅内出血的部位并给予准确的定位,对于小脑、小脑幕缘、桥脑等CT检查有亨氏伪影干扰的后颅窝区域是否有颅内出血,MRI检查尤显优势。少量蛛网膜下腔出血易被脑脊液稀释同时很快被吸收,所以,少量蛛网膜下腔出血常不能被低场MRI检查所发现,MRI检查显示局部或广泛的脑沟内短T1高信号影充填可提示临床有明显的蛛网膜下腔出血。确定了出血部位,有利于分析出血的原因。早产儿的脑室周围-脑室内出血源于侧脑室旁生发基质层的出血,足月儿脑室内出血多与新生儿缺氧缺血性脑病导致脑室内脉络丛血管损伤有关;大脑半球脑实质点片状出血常因缺氧缺血所致,尤其多见于早产儿多灶性脑实质出血;蛛网膜下腔出血与缺氧、酸中毒、低血糖等因素有关,产伤也可致严重蛛网膜下腔出血;硬膜下出血多因机械性损伤使硬膜下血窦及附近血管破裂而发生,此类出血与产伤有直接关系;其它部位如小脑出血多由产伤、缺氧、早产儿各种病理生理过程中脑血液动力学改变等引起[3]。通过对出血原因的分析,应重视加强对新生儿颅内出血的预防,如尽可能增加孕周、减少早产、避免缺氧和产伤等。MRI检查还可清晰显示新生儿缺氧缺血性脑病导致的脑组织肿胀、脑水肿、缺血性脑梗死、出血性脑梗死、脑出血灶及新生儿胆红素脑病导致的苍白球异常信号改变等。所以,通过MRI检查可以对患儿病情进行早期诊断和全面评估,为临床提供更多的诊断信息,利于对患儿的早期治疗和干预。
3.3 低场MRI对新生儿颅内出血的预后分析及随访时间的选择 低场MRI检查因无X线的辐射损伤,可反复多次对患儿进行随访复查。短期复查可了解病情的发展变化、病灶的吸收情况等;长期的随访复查可明确疾病的转归等,尤其对病情较重可能遗留后遗症患儿。本组1例Ⅲ度脑室周围-脑室内出血病例,于出生后29 d和4、7个月分别进行了颅脑MRI随访复查,MRI显示患儿有轻微的脑白质软化及脑白质髓鞘化的延迟,提示临床加强患儿的后期康复训练及提示患儿家长加强对患儿的肢体活动锻炼等,降低神经系统后遗症的发生概率及严重程度。因血肿内血红蛋白随时间而变化,其MRI信号亦随之变化,故头颅MRI检查可以较早发现出血并根据血肿信号大致推算出血时间。一般情况下超急性期(0~6 h)血肿内氧合血红蛋白呈等T1等T2信号;急性期(7~72 h)脱氧血红蛋白多呈等或稍长T1短T2信号;亚急性期的3 d至4周是由周围向中心逐渐推进的正铁血红蛋白转变,3~5 d正铁血红蛋白的顺磁作用缩短T1,6~8 d红细胞溶解,细胞内外磁化率差异消失,红细胞外正铁血红蛋白缩短T1并延长T2,呈短T1长T2信号;慢性期(4周以上)因半色素及含铁血黄素沉着,含铁血黄素再次引起磁化率异常,缩短T2,致血肿周围出现低信号环,而血肿呈短T1长T2信号;囊变期(2个月以上)血肿内部呈液化囊腔的长T1长T2信号,血肿周围仍可见含铁血黄素沉着的低信号环。所以,判断有无新生儿颅内出血首次进行颅脑MRI检查的时间最好选择在患儿出生后3~10 d的血肿亚急性早期,患儿有颅内出血及其它新生儿颅脑病变的短期MRI随访可选择在生后15~30 d(亚急性血肿中晚期至慢性期),患儿有明显颅内出血、Ⅲ~Ⅳ度脑室周围-脑室内出血、重度新生儿缺氧缺血性脑病等的长期MRI随访可选择在3、6、12、24个月(正常儿童脑白质髓鞘化基本完成时间是24个月)。
综上所述,低场MRI检查可明确诊断新生儿颅内出血、新生儿缺氧缺血性脑病伴脑实质出血等新生儿颅脑疾病,同时可对新生儿颅脑疾病导致的脑组织发育异常等进行预后分析,可避免CT检查及CT随访对新生儿的X线辐射损伤,在没有高场强MRI设备的基层医院值得推广。
[1]Ballabh P.Intraventricular hemorrhage in premature in-fants:mechanism of disease[J].Pediatr Res,2010,67(1):1-8.
[2]Kuperman AA,Kenet G,Papadakis E,et al.Intraventricular hemorrhage in preterm infants:coagulation perspectives[J].Semin Thromb Hemost,2011,37(7):730-736.
[3]薛清梓,徐宗秀,陈伟君,等.新生儿及小婴儿颅内出血的超声、CT、MRI的对照分析[J].上海医学影像杂志,1998,7(1):19-21.
[4]谢利娟,陈惠金,陈冠仪,等.新生儿颅内出血的超声CT及MRI的诊断特性比较[J].中国当代儿科杂志,2003,5(6):550-552.
[5]陈国安,丘豪明.新生儿颅内出血的MRI诊断及应用价值[J].中国临床医学影像杂志,2000,11(3):195-196.[6]郭建东,苏锦权,张水兴,等.3.0T核磁共振磁敏感加权成像在新生儿缺氧缺血性脑病诊断的价值[J].临床儿科杂志,2013,31(7):645-649.
[7]杜隽,钟玉敏,王谦,等.磁敏感加权成像在新生儿颅内出血中的 应 用 研 究[J].临 床 医 学 工 程,2012,19(2):161-164.
[8]詹传银,段青,邱士军,等.3.0T磁敏感加权成像诊断新生儿室管膜下-脑室内出血、大脑内及小脑内出血[J].临床放射学杂志,2011,30(11):1671-1676.
[9]Sipponen JT,Sepponen RE,Tanttu JI,et al.Intracranialhematomas studied by MR imaging at 0.17 and 0.02 T[J].J Comput Assist Tomogr,1985,9(4):698-704.
[10]Burenchev DV,Skvortsova VI,Guseva OI,et al.Improvement of MRI effectiveness in the detection of intracerebralhematoma[J].Double Inver Rec,2009,109(10 Suppl 2):34-38.

