最新胎心监护分级中Ⅱ类图形的妊娠结局分析
张 玮,祝圆红
(南昌大学第二附属医院妇产科,江西南昌 330006)
最新胎心监护分级中Ⅱ类图形的妊娠结局分析
张 玮,祝圆红
(南昌大学第二附属医院妇产科,江西南昌 330006)
目的根据最新电子胎心监护图形,探讨胎心监护Ⅱ类图形的潜在风险。方法 将2011年11月至2012年10月在该院住院分娩的400例产妇的产前胎心监护分别归类,对其中Ⅰ类(对照组)及Ⅱ类(观察组)胎心监护图形的妊娠结局进行比较。结果观察组产妇中出现羊水污染、剖宫产、羊水少、脐带异常病例数明显高于对照组,差异有统计学意义(P0.05);新生儿窒息、胎盘老化及新生儿死亡例数与对照组比较,差异无统计学意义(P0.05);各种胎心监护异常中变异减少组中的羊水污染率高于胎心过速组,差异有统计学意义(P0.05),胎心过速组中的羊水污染率高于延长加速与无效加速组,差异有统计学意义(P0.05),其余组间比较妊娠结局差异无统计学意义(P0.05)。结论Ⅱ类胎心监护图形相比Ⅰ类胎心监护图形对胎儿预示着潜在风险,需加强产前及产时的胎心监护。
心率,胎儿;监护;妊娠结局;Ⅱ类图形
目前电子胎心监护在临床广泛应用,是预测胎儿宫内情况和胎儿储备能力的重要方法,在一定程度上对早期发现胎儿宫内窘迫发挥了重要作用[1]。但是由于胎心监护有较高的假阳性率,增加了剖宫产率和阴道手术产率。2008年美国国家儿童健康和人类发展研究(NICHD)指南中明确提出对于某一个胎心监护的图形,应全面综合考虑其体现的基线、变异、加速、减速的评价情况,将不同的胎心曲线分为Ⅲ类,即Ⅰ类为正常、Ⅱ类为中间型、Ⅲ类为异常[2]。本研究对其中Ⅰ类与Ⅱ类电子胎心监护图形妊娠结局进行比较,分析Ⅱ类胎心监护对胎儿将面临哪些潜在风险,现报道如下。
1 资料与方法
1.1 一般资料 选择2011年11月至2012年10月在本院单胎分娩孕妇399例,1例双胎分娩孕妇,共400例。孕周34+5~41+6周,平均(39.43±1.09)周,对晚期妊娠孕妇进行常规的胎心监护监测,对监测结果进行评价与分析。其中Ⅰ类图形为对照组,Ⅱ类图形为观察组,分析并比较两组间羊水污染(Ⅱ~Ⅲ度)、羊水过少、新生儿窒息等妊娠结局的情况。
1.2 方法
1.2.1 胎心监护监测 检查前所有孕妇均未应用镇静药物,避免空腹检查,排空膀胱。保持检查室内安静,取左侧卧位或半卧位,监护时间为20min,必要时,延长监护时间至40~60min,或24h内复查。
1.2.2 判断标准 按照2008版美国国家儿童健康和发展研究所(NICHD)指南关于胎心监护分类的说明[2]:Ⅰ类(不提示胎儿酸中毒表现的监护图形)胎心率基线(FHR-baseline,BFHR),110~160次/分;胎心率(FHR)变异为中等(FHR基线变异分为4型,消失型为缺乏变异,小变异为变异幅度为5次/分以下,正常情况为中等变异即变异幅度在6~25次/分,显著变异为变异幅度大于25次/分);晚期或变异减速为不存在,早期减速可存在;FHR加速存在(刺激胎儿后存在有效的加速),这类需要定期监护。Ⅱ类(介于Ⅰ类和Ⅲ类之间的所有监护图形)BFHR,FHR过速,不伴随有胎心变异消失的FHR过缓;BFHR变异,变异减少或变异增多,不伴随有周期性减速的变异消失情况;FHR加速,刺激胎儿后缺乏有效的加速;周期性或偶发的减速;周期性变异减速伴随有中等或减少的基线变异;延长减速超过2min短于10min;周期性的晚期减速伴有中等的基线变异;变异减速后出现一些特定的图形,如单或双肩征、减速后加速、FHR恢复缓慢等,需进行持续监护和再评估,必要时行其他辅助检查以确定胎儿情况及实施宫内复苏。Ⅲ类(较明确反映胎儿酸中毒存在的监护图形,提示需要进一步处理)BFHR消失伴以下几点之一,周期性晚期减速;周期性变异减速;FHR过缓;正弦波图形,需立即评估,迅速采取有效的措施如吸氧、侧卧位、停止外界刺激、处理孕妇低血压以及宫缩过频、过强引起的胎心改变;如上述措施均无效,应立即终止妊娠。
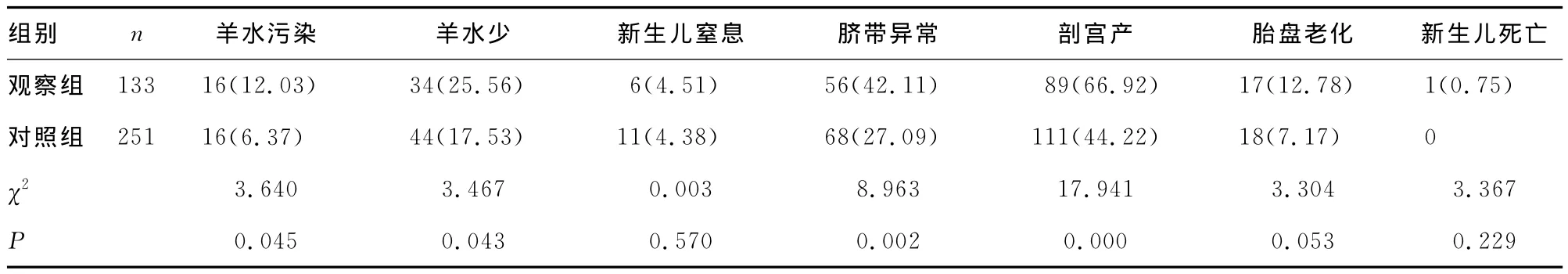
表1 两组孕妇妊娠结局相关情况比较[n(%)]
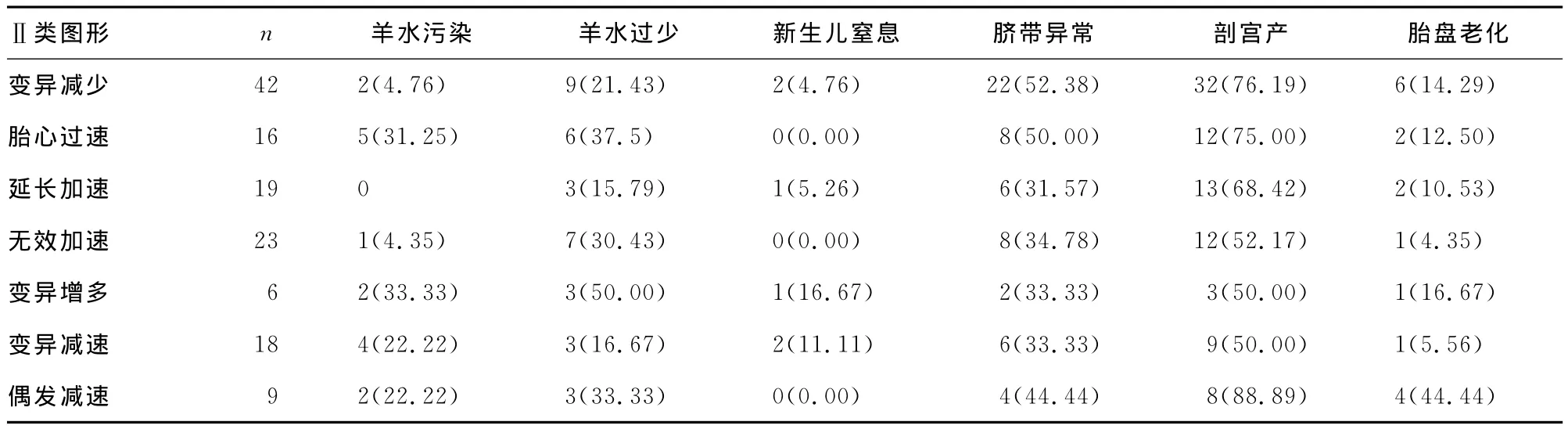
表2 Ⅱ类图形中各种胎心监护异常与妊娠分娩结局的关系[n(%),n=133]
1.3 统计学处理 采用SPSS17.0软件统计分析数据。对所得的数据采用χ2检验。以P0.05为差异有统计学意义。
2 结 果
2.1 两组孕妇电子胎心监护与妊娠分娩结局的关系 400例电子胎心监护中Ⅰ类图形(对照组)有251例(62.75%),Ⅱ类图形(观察组)胎心监护有133例(33.25%),Ⅲ类图形有16例(4.00%)。观察组产妇产程中出现羊水污染、羊水少、脐带异常、剖宫产胎心监护例数明显高于对照组,差异有统计学意义(P0.05);而新生儿窒息,胎盘老化及新生儿死亡与对照组比较,差异无统计学意义(P0.05),见表1。
2.2 Ⅱ类图形中各种胎心监护异常与妊娠分娩结局的关系Ⅱ类图形中单纯的基线变异减少有42例(31.58%),基线加速的有35例(26.32%),胎动刺激后缺乏有效加速的有23例(17.29%),基线变异增多的有6例(4.51%),变异减速与偶发减速有27例(20.30%)。各种胎心监护异常的组间比较与妊娠分娩的结局都不同,Ⅱ类胎心监护中单纯的基线变异减少孕妇中的羊水污染率低于胎心过速孕妇,差异有统计学意义(P0.05),胎心过速孕妇中的羊水污染率高于延长加速与无效加速(刺激后缺乏有效加速)孕妇,差异有统计学意义(P0.05),其余孕妇间比较妊娠结局差异无统计学意义(P0.05),而且变异减少、胎心过速及偶发减速的剖宫产、脐带异常及胎盘老化发生率均较高,见表2。
2.3 典型胎心监护与妊娠结局的关系 观察组中有1例孕妇反复胎心监护(图1、2)变异减少,给予吸氧及刺激后未得到改善,妊娠结局为在宫口开大5cm时因脐带脱垂导致死产。图3为另一孕妇胎心监护示胎心过速,最后剖宫产终止妊娠,新生儿结局良好。
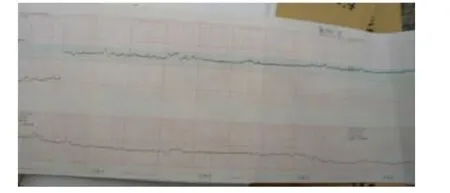
图1 临产前胎心监护描述

图2 重度变异减速胎心监护
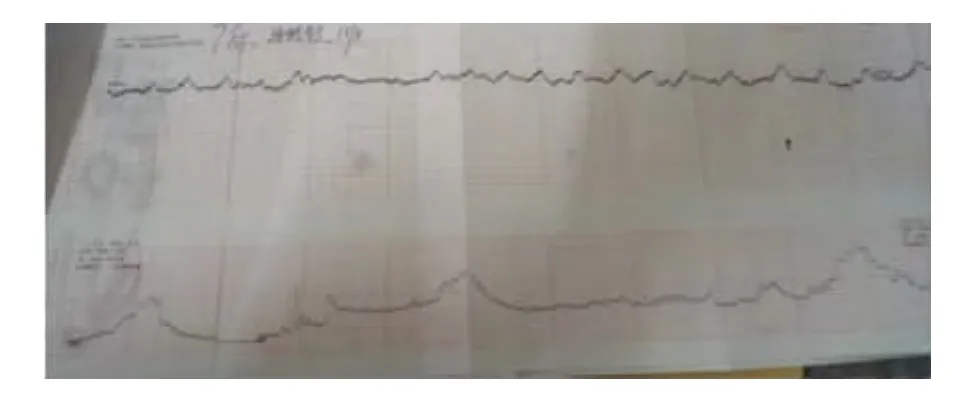
图3 胎心监护示胎心过速
3 讨 论
3.1 电子胎心监护图形的解读 胎儿缺氧失代偿时出现酸中毒,进而导致窒息等,引起羊水粪染 、胎心异常、出生时低Apgar评分及神经系统损害[3]。电子胎心监护作为一种操作简便、对母儿无创伤的辅助检查方法在产科应用越来越广泛,能较早发现胎儿缺氧,为临床判断围生儿预后及指导治疗提供重要指导[4]。胎儿心率受交感神经和副交感神经调节,通过信号描记瞬间的胎心变化所形成的监护图形的曲线,可以了解胎动时、宫缩时胎心的反应,用以推测宫内胎儿有无缺氧[5-7],但只有当胎心变化较明显时,才能发现胎儿宫内缺氧,因此具有一定的局限性。随着胎心监护技术的不断发展,对于图形的解读以及后续临床处理的指南也不断发展,如最新2008版NICHD指南[2]与美国妇产科医师学会(ACOG)[8]对胎心监护的评价及处理。
3.2 Ⅱ类图形中各种胎心监护异常
3.2.1 单纯基线变异 各种胎心监护异常中单纯基线变异为小变异,变异幅度为5次/分以下,基线变异减小被认为是胎儿宫内心血管储备能力下降,存在酸中毒状态的重要指标[9],改变孕妇体位及加大吸氧流量等处理可以得到改善。如果持续基线变异减小或消失合并有周期性减速的出现,和(或)缺少理想的加速反应,则对于胎儿严重的酸中毒预测意义较大,必要时需及时结束分娩。
3.2.2 胎心过速及延长加速 胎心过速及延长加速,提示胎儿宫内窘迫,仍需积极寻找原因,可能未成熟儿、迷走神经差、胎儿受外界声音或机械刺激、孕妇运动或情绪激动、母体发热、母体使用阿托品类药物、母体有并发症如贫血、甲亢等因素,本观察组妊娠结局不良中,胎心过速孕妇羊水污染率及剖宫产率相对较高,应高度重视。
3.2.3 周期变异减速与偶发减速 周期变异减速与偶发减速提示胎儿酸中毒的程度在不断加重,若伴随有中等基线变异,表明目前胎儿耐受性好[10],若晚期减速伴有变异减少或消失及无胎心加速,常提示胎儿严重缺氧[11]。因此,Ⅱ类胎心监护图形相比Ⅰ类胎心监护图形对胎儿预示着潜在风险,需加强产前及产时的胎心监护。
3.2.4 无效加速(胎动后缺乏有效加速)及变异增多 母体血液含氧量不足、胎盘功能低下、脐带异常、羊水粪染及羊水过少都有可能是导致胎儿宫内窘迫的相关因素[12],新生儿窒息是胎儿窘迫的延续发展的结果,而新生儿窒息程度的轻、重与胎儿宫内窘迫的严重程度有直接的相关性。正确判读胎心监护起着很重要的关键,本资料中胎动后缺乏有效加速(23例)及变异增多(6例),经改变孕妇体位及加大吸氧流量等处理均得到改善。因此,结合临床综合考虑,避免出现假阳性。电子胎心监护传统的无应激试验(NST)评分只包括:BFHR、摆动振幅、胎动时FHR上升幅度及持续时间、胎动次数5项指标。最新的FHR 3级分类及解释系统比传统的NST评分内容更广泛,评分标准更精准。它不仅包含了NST评分标准,还将子宫收缩、周期性减速或间断性的减速以及FHR的变化趋势、孕周大小、孕妇状态、胎儿情况均考虑进去[13]。孕妇状态对电子胎心监护也有直接影响,如孕妇发热及甲亢可引起胎儿心动过速,低血糖引起胎动减少。而传统NST评分标准中都未包含以上内容,用它解读电子胎心监护图形时容易出现误诊、漏诊,影响临床的处理的思维方式,增加了剖宫产率和母儿不良妊娠结局[14-15]。
胎心监护异常中单纯胎心基线异常及单纯或合并变异减速不一定意味妊娠结局的不良,若因此而放宽手术指征,可能导致过度干预,应及时人工破膜明确羊水颜色,羊水无异常者需进行严密观察下阴道试产[16]。若胎心基线变异减弱、合并晚期及延长减速或羊水Ⅱ、Ⅲ度污染应立即剖宫产或阴道助产尽快结束分娩。最新的电子胎心监护图形的解读能及早发现胎儿宫内窘迫危险的相关因素,能及时采取措施纠正胎儿宫内缺氧,为决定分娩方式提供可靠依据。根据具体情况选择孕妇适合的分娩方式,切勿盲目实施手术,应严格掌握适应证。
[1] 闰秀珍,王志红.胎心监测在产程中的应用价值[J].河北医药,2012,34(12):1857.
[2] Macones GA,Hankins GD,Spong CY,et al.The 2008national institute of child health and humand evelopment workshop report on electronic fetal monitoring[J].Obstet Gynecol,2008,112(3):661-666.
[3] 乐杰.妇产科学[M].6版.北京:人民卫生出版社,2004:143-145.
[4] 王丽.电子胎心监护仪预测分娩结局的价值[J].现代中西医结合杂志,2009,18(9):1042-1043.
[5] 桂卿.胎心监护在产程观察中的价值[J].山东医药,2010,50(20):62-63.
[6] 杜少韵,陈映婷,刘俐.胎心电子监测分析预测胎儿窘迫的价值[J].中国医药导报,2008,5(30):57-58.
[7] 巫寒梅.电子胎心监护在胎儿宫内窘迫中的临床应用价值[J].中外医学研究,2011,9(35):8-9.
[8] American College of Obstetricians and Gynaecologists.ACOG Practice bulletin no.106:Intrapartum fetal heart rate monitoring:nomenclature,interpretation,and general management principles[J].Obstet Gynecol,2009,114(1):192-202.
[9] American College of Obstetricians and Gynecologists.Practice bulletin no.166:Management of intrapartum fetal heart rate tracings[J].Obstet Gynecol,2010,116(5):1232-1240.
[10]蒋宇林,边旭明,高劲松.电子胎心监护解读新进展[J].实用妇产科杂志,2012,28(3):163-166.
[11]Martin A.Fetal heart rate during labour:definitions and interpretation[J].Gynecol Obstet Biol Reprod(Paris),2008,37(l):34-45.
[12]陈霞.胎心监护异常与羊水污染、脐带异常、新生儿窒息的相关性研究[J].中国实用医刊,2012,39(17):52-53.
[13]杨明,陈安儿.更新后电子胎心监护定义图形判读和传统评分方式临床应用体会[J].中国现代医生,2011,49(18):193-194.
[14]杨慧霞.重视胎儿宫内监测明[J].中国实用妇科与产科杂志,2010,26(1):84-85.
[15]王子莲,陈海天.重新认识和正确评价胎儿电子监护[J].中华围产医学杂志,2010(1):65-66.
[16]刘云,范静,张跃先.产时胎心监护900例临床分析[J].实用医学杂志,2008,24(10):1771-1772.
Analysis of pregnancy outcome of categoryⅡfetal heart rate tracing
ZhangWei,ZhuYuanhong
(DepartmentofObstetricsandGynecology,SecondAffiliatedHospitalofNanchangUniversity,Nanchang,Jiangxi330006,China)
ObjectiveTo explore the potential risk of categoryⅡfetal heart rate(FHR)tracing according to the latest electronic fetal monitoring tracings.MethodsThe prenatal fetal heart rate tracings in 400parturients with hospitalized delivery in this hospital from November 2011to October 2012were classified by category.Among them,the pregnancy outcomes were compared between the categoryⅠ FHR tracings(control group)and categoryⅡ FHR tracings(observation group).ResultsThe case number of meconium-staining amniotic fluid,cesarean rate,hypamniony and umbilical cord abnormality was significantly higher than that of the control group with statistical difference between the two groups(P0.05);the case number of neonatal asphyxia,aging of placenta and neonatal death had no statistical difference between the two groups(P0.05);among the groups with various fetal heart monitoring abnormalities,the rate of meconium-staining amniotic fluid in the decreased variation group was significantly higher than that in the fetal tachycardia group,the difference showing statistical significance(P0.05);the rate of meconium-staining amniotic fluid in the fetal tachycardia group was significantly higher than that in the prolonged acceleration and ineffective acceleration group with statistical difference(P0.05);the pregnant outcomes had no statistical differences among the other groups.ConclusionCompared with the categoryⅠ FHR tracings,the categoryⅡ FHR tracings indicate a potential risk to the fetus,which need to strengthen the prenatal and intrapartum fetal monitoring.
heart rate,fetal;monitoring;pregnancy outcome;categoryⅡ patern
10.3969/j.issn.1671-8348.2014.11.014
A
1671-8348(2014)11-1320-03
张玮(1974-),主任医师,在职博士研究生,主要从事妇产科研究。
2013-10-01
2013-11-30)
论著•临床研究

