急性阑尾炎的多层螺旋CT 表现与病理对照研究
曹火亮
(广东省佛山市高明区中医院放射科,广东 佛山 528500)
急性阑尾炎是一种常见外科急腹症,有20%~30%左右的急性阑尾炎患者存在典型临床以及实验室表现,这部分患者多可获得准确诊断,但对于部分临床表现不典型者,往往诊断难度较大[1]。临床实践中,有20%~40%左右的患者怀疑为急性阑尾炎,但行阑尾切除术后显示为正常阑尾[2]。因此,对于缺乏典型表现的急性阑尾炎患者,及早实施影像学检查对于提高临床诊断准确率具有重要意义。本研究回顾分析了80例急性阑尾炎患者的多层螺旋CT 以及病理学表现,旨在提高临床对本病的诊疗水平,现报道如下:
1 资料与方法
1.1 一般资料 收集2013年1月~2014年1月我院收治的急性阑尾炎患者80 例,均经手术病理检查确诊。其中,男45例,女35例,年龄18~80岁,平均为(43.3±6.5)岁;发病时间4~72h,平均为(49.5±15.5)h。临床症状:62例发热,47例脐周疼痛,31例腰部疼痛感,49例转移性腹痛,22例盆腔痛,61例厌食或者恶心,27例发热,62例症状持续时间在2h以上,12例疼痛中间存在缓解期;临床体征:72 例右下腹压痛,58 例反跳痛,21例腹肌紧张,12例触及右下腹包块,18例腰打击疼痛征;实验室检查结果:53 例白细胞计数升高,55 例中性粒细胞比例升高,16例C-反应蛋白(CRP)增高。所有患者均在入院12h以内实施CT 检查,并在CT 检查后24h内实施阑尾切除术。
1.2 方法 本组均以Philips Briliance 16层螺旋CT 机进行扫描,参数设置:管电流为250 mA,管电压为120 kV,螺距为0.938,层厚为3mm,CT 剂量指数(CTDI)为12.6 mGy,扫描时间为11.4s,窗宽为350,窗位为50,采用螺旋薄层扫描,自膈顶部扫描至耻骨联合处。扫描获取的数据在Philips Extended Briliance Workspace V3.5 工作站上实施多平面重组(MPR)以及曲面重组(CPR),并从多方位以及多角度观察阑尾病变情况。
1.3 图像分析 CT 影像资料由2名经验丰富的放射科医师进行双盲阅片,对于存在异议的征象经讨论后报告统一结果。
1.4 CT 分级标准 0级:患者的阑尾腔内充盈气体或者呈实性状,且管腔直径在6mm 以下;1级:CT 显示阑尾腔表现为实性状,且管腔直径在6~7mm 之间,且阑尾周围脂肪间隙较为清晰;2级:CT 显示阑尾腔表现为实性状,且管腔直径在6 mm以上,可观察到阑尾壁明显增厚,但阑尾周围无明显渗出;3级:CT 显示阑尾腔表现为实性状,且管腔直径在6 mm 以上,部分阑尾组织与周围结构的边界模糊,阑尾周围存在积液;5级:CT显示阑尾周围明显脓肿或者已形成炎性包块。
2 结果
2.1 急性阑尾炎CT 征象 本组80例患者经CT 检查显示,12例(15.00%)在阑尾穿孔。其中,77例(96.25%)阑尾增粗,阑尾直径在6 mm 以 上;49例(61.25%)存 在 阑 尾 积 液;64 例(80.00%)存在阑尾以及周围肠壁增厚、水肿;59例(73.75%)阑尾周围炎以及相邻筋膜增厚;37例(46.25%)阑尾腔内粪石,2例(2.50%)阑尾腔外粪石,11例(13.75%)阑尾腔内积气;6例(7.50%)阑尾局部壁缺损,12例(15.00%)阑尾周围蜂窝组织炎以及脓肿,2例(2.50%)盆腔炎,13例(16.25%)腹水。病灶部位分布见表1。

表1 急性阑尾炎CT 所见病灶部位分布
2.2 CT 分级以及手术病理检查结果比较 本组80例患者均存在病理变化,根据CT 分级显示,45例(56.25%)为1~2级,均无阑尾穿孔(见图1~2);35例(43.25%)3~5级,其中有12例阑尾穿孔(见图3~5)。急性阑尾炎患者的CT 分级以及病理检查结果比较,见表2。
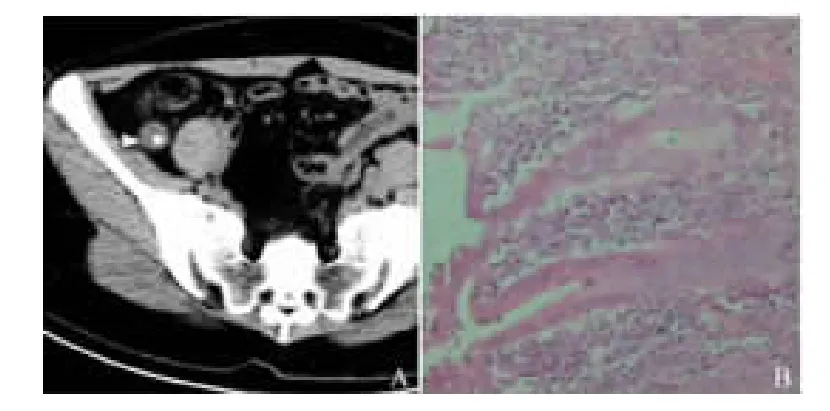
图1 A.急性单纯性阑尾炎CT 图B.急性单纯性阑尾炎病理图
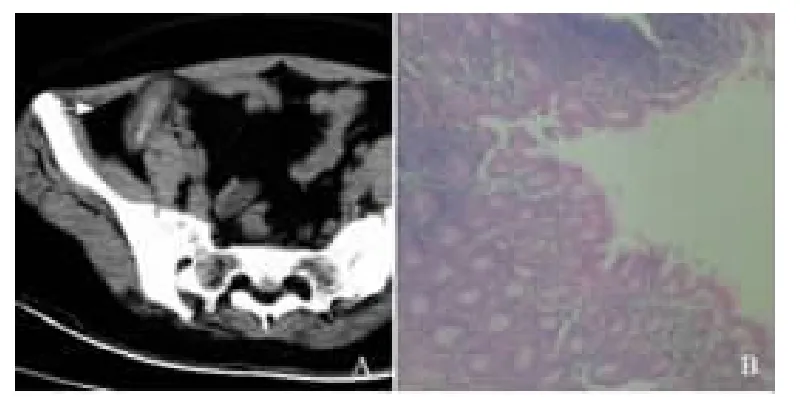
图2 A.急性化脓性阑尾炎CT 图B.急性化脓性阑尾炎病理图
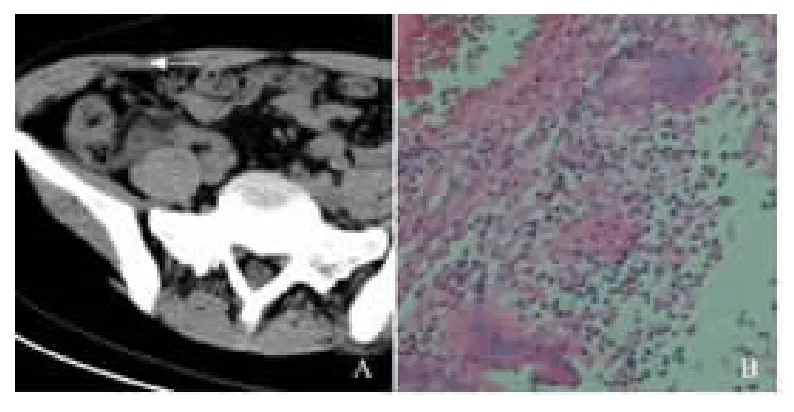
图3 A.化脓性阑尾炎合并周围炎CT 图B.化脓性阑尾炎合并周围炎病理图
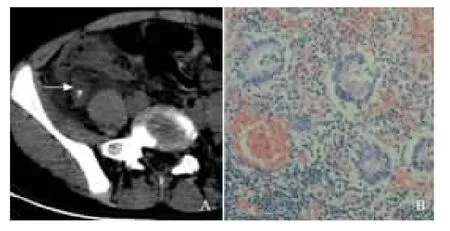
图4 A.急性坏疽性阑尾炎合并周围炎CT 图B.急性坏疽性阑尾炎合并周围炎病理图

图5 A.急性坏疽性阑尾炎合并穿孔CT 图B.急性坏疽性阑尾炎合并穿孔病理图

表2 CT 分级以及手术病理检查结果比较
3 讨论
急性阑尾炎主要是由于阑尾管腔阻塞所致,临床多根据典型临床症状、临床体征、实验室检查以及超声等辅助检查结果进行诊断。但部分患者缺乏典型临床症状与体征,而B超检查存在较大的主观性,且容易受到周围肠管、解剖位置以及肠气等的影响[3]。MRI对于阑尾炎的诊断具有一定的价值,但对于结石与积气往往难以区分,不适用于急腹症患者[4]。螺旋CT扫描能够从多方位、多角度进行阑尾观察,从而为临床诊断和鉴别提供全面、客观、准确的信息,为临床治疗选择合理手术方案[5]。
淋巴滤泡增生是引起阑尾管腔阻塞的主要原因,此外,粪石、相邻胃肠道炎症等,也可诱发阑尾狭窄管腔狭窄或者阻塞。阑尾阻塞以后,阑尾黏膜仍然能够继续分泌出黏液,导致腔内压力升高,故可诱发阑尾积液,同时导致血运障碍加重,进而加剧阑尾炎症[6-7]。细菌入侵并且大量繁殖,毒素分泌增多,可导致黏膜上皮细胞损伤并且形成溃疡,导致炎症扩散至肌层以及浆膜层,进而累及阑尾壁全层甚至相邻肠系膜肿胀或者炎性渗出等[8]。本研究结果显示,急性阑尾炎患者多存在阑尾增粗、阑尾以及周围肠壁增厚或水肿、阑尾腔内粪石、阑尾积液、阑尾周围炎以及相邻筋膜增厚等特征性表现,对于急性阑尾炎的诊断具有重要意义。此外,部分患者还存在阑尾腔外粪石、疼痛持续2h以上、CRP 升高、阑尾局部壁缺损以及阑尾周围腹腔内积气等。
阑尾变异位置对于手术切口与手术方式选择具有决定性意义。本组患者中,大部分位于回肠前位、盆位以及盲肠后位,此外,在盲肠外侧位、下位以及高位阑尾等部位也有分布。比较CT 分级与病理结果显示,0级患者经手术病理检查显示均正常,1级患者症状较轻,主要为阑尾炎症或水肿等,2~3级患者均为阑尾炎,部分合并阑尾周围炎症,而4 级患者多为坏疽性或者出血性阑尾炎,且多合并穿孔,而5 级患者为阑尾炎性包块或者阑尾脓肿,这对手术方式的选择具有重要意义。认为术前CT 检查显示为1级患者可实施保守治疗,2~3级患者建议早期实施手术切除治疗,部分症状严重的3级患者以及4~5级患者应实施腹部切口阑尾切除术[5]。
综上所述,多层螺旋CT 检查对于急性阑尾炎的早期诊断鉴别具有重要意义,根据CT 分级制定科学合理的手术治疗方案有利于提高临床预后,值得推广应用。
[1] 陈海荣,杨军,高淳,等.32层螺旋CT 三维重组在急性阑尾炎诊断及鉴别诊断中的价值[J].放射学实践,2010,25(5):540-542.
[2] 丁杰,夏宇.B超及CT 在非典型急性阑尾炎诊断中的价值[J].中国临床医学影像杂志,2010,21(12):891-893.
[3] Choudhri AF,Carr TM,Ho CP,et al.Handheld device review of abdominal CT for the evaluation of acute appendicitis[J].Journal of digital imaging,2012,25(4):492-496.
[4] Inci E,Hocaoglu E,Aydin S,et al.Efficiency of unenhanced MRI in the diagnosis of acute appendicitis:comparison with Alvarado scoring system and histopathological results[J].European Journal of Radiology,2011,80(2):253-258.
[5] 姚军,唐秀贞,何国祥,等.非增强螺旋CT 扫描在急性阑尾炎分型诊断中的应用[J].实用放射学杂志,2010,26(11):1678-1680.
[6] 杨威,陈燕浩,谢元亮,等.64层CT 低剂量扫描在急性阑尾炎术前诊断价值与病理对照研究[J].实用放射学杂志,2011,27(9):1370-1373,1425.
[7] 胡爱武,徐亮,龚建平,等.急性阑尾炎与正常阑尾的螺旋CT 对比研究[J].苏州大学学报:医学版,2009,29(1):157-158,164.
[8] Poortman P,Lohle PN,Schoemaker CM,et al.Improving the false-negative rate of CT in acute appendicitis-Reassessment of CT images by body imaging radiologists:a blinded prospective study[J].European Journal of Radiology,2010,74(1):67-70.

