合并内侧软组织缺损的复杂胫骨近端开放性骨折的分阶段治疗策略
陈勇喜,黄超,农新盛
(广西南宁市第三人民医院骨科,广西 南宁 530003 E-mail:478844174@qq.com)
胫骨近端骨折多系高能量损伤所致,这些骨折常常表现为胫骨平台及内外侧柱粉碎性骨折,或者干骺端骨缺损,同时多伴有邻近软组织的严重损伤,这些复杂的病理变化使其治疗非常困难[1]。特别是合并内侧软组织缺损的复杂胫骨近端开放性骨折,临床治疗极为棘手,因胫骨内侧软组织覆盖质量差,在修复内侧创面同时予内侧钢板固定骨折,容易出现伤口感染、延迟愈合、皮瓣坏死,甚至手术失败等并发症,大大增加了手术治疗的风险。因此如何同时兼顾修复创面、固定骨折,减少常规胫骨近端内侧放置钢板引起的并发症,一直是临床上具有挑战性的课题。
对于开放性复杂胫骨近端骨折目前临床多主张分阶段治疗,但仍缺乏标准化的治疗策略。2007 年5 月~2011 年7 月我院对收治并获得随访的GustiloⅡ~ⅢB 型合并内侧软组织缺损的复杂胫骨近端开放性骨折25例,采用标准化的分阶段治疗,获得了满意疗效,报告如下。
1 资料与方法
1.1 一般资料 本组25例,男17例,女8例;年龄18~60岁,平均43.6岁;左侧15例,右侧10例;受伤原因:交通伤16例,高处坠落伤6例,重物压伤3例。按胫骨平台骨折Schartzker分型:SchartzkerⅣ型10例,SchartzkerⅤ型12例,Ⅵ型3例,4例合并脊柱、股骨骨折。开放性骨折按Gustilo分型:GustiloⅡ型9例,GustiloⅢA 型11例,GustiloⅢB 型5例。软组织缺损创面大小介于6.0cm×3.0cm~10.0cm×6.0cm 之间,5例合并胫神经和血管损伤。所有患者均为伤后8h内入院。
1.2 手术方法
1.2.1 术前准备 术前均予患侧胫骨近端CT 平扫+三维重建和正位、侧位X 线片及膝关节MRI检查。完善术前准备,注射破伤风毒素,术前30min预防性使用抗生素。
1.2.2 一期急诊清创、负压封闭引流(vacuum sealing drainage,VSD)、敷料负压引流 采用连续硬膜外麻醉或全身麻醉。急诊清创手术时予大量双氧水、碘伏和生理盐水反复冲洗创面,彻底清除污物和死活组织,对于创面及周围血运不好的组织力争一次清除,探查断裂的血管神经,予逐一修复,通过内侧伤口显露和清理骨折端,直视下复位胫骨内侧柱和内侧胫骨平台,必要时可予克氏针临时固定,再次评估软组织损伤程度,并记录Gustilo分型,对于预估预后不好的创面行VSD 敷料覆盖创面,密闭负压引流,最后行患肢跟骨牵引制动。术后常规使用抗生素预防感染治疗,术后5~10d打开VSD 敷料,根据伤口创面情况行再次清创和VSD 敷料负压引流,同时查复血常规、ESR、CRP,待内侧软组织缺损创面干燥、无感染迹象,软组织肿胀消除后行最终单纯外侧经皮锁定钢板内固定、自体髂骨植骨、内侧皮瓣转移治疗。
1.2.3 二期外侧经皮锁定钢板内固定、自体髂骨植骨、内侧皮瓣转移 清洗内侧伤口,清理内侧骨折端嵌插软组织或瘢痕组织,直视下复位胫骨内侧平台和内侧柱,对于内侧关节面塌陷的胫骨平台经撬拨复位后予植骨支撑,对内侧柱短缩、内翻或外翻的骨块,复位后极难维持,予髓腔内植骨块填充可以达到良好的维持和固定作用。胫骨内侧骨折复位好后,采用膝关节外侧入路,近端切口起于膝关节外侧,止于胫骨结节旁处,长约4.0~6.0cm,依次切开,钝性剥离胫骨前外侧肌群起点,深达骨膜,显露骨折端,通过近端切口用骨膜剥离器沿胫骨向下行骨膜外分离软组织,形成肌肉下一个软组织隧道,便于锁定钛板置入,剥离长度视骨折情况和所选锁定钛板长度决定。对于平台塌陷者给予撬拨、复位,并予植骨填充恢复关节面平整,外侧柱或外侧皮质骨折行间接复位技术完成骨折对位和对线,C型臂下透视复位满意后选择适当长度微创稳定系统(LISS)接骨板应用微创经皮钢板骨桥接技术(MIPPO)顺切口插入,钢板位于胫骨外侧,视钢板长度行远端适当切开,保证骨折远折端上3~4枚锁定螺钉。C 型臂下透视见复位和钢板位置良好后,予通过瞄准器上锁定螺钉,同时通过内侧伤口观察内侧骨折位置情况,避免钻孔和拧入螺钉时骨折移位,骨折近端必要时可予松质骨螺钉协助固定,保证固定的牢固。最后行膝关节内侧或小腿后侧全厚随意皮瓣转移修复小腿内侧软组织缺损创面,对于皮瓣转移后形成的软组织缺损,取同侧大腿全厚皮片修复皮瓣供区。内外侧伤口留置引流管,无张力缝合内外侧伤口,适当加压包扎。
1.2.4 术后处理 术后不使用石膏等外固定,常规应用抗生素、改善微循环和消肿药物,抬高患肢,指导患者膝踝及膝关节主动和被动活动。术后24~48h拔除引流管。术后每个月行胫骨X 线、CT 检查,根据骨折愈合情况逐渐负重行走。
1.3 疗效评定标准 膝关节功能按美国特种外科医院(HSS)膝关节功能评分标准[2]。对疼痛功能、关节活动度、肌力、屈曲畸形、关节稳定性,以及是否需要支具和内外翻畸形评分,优:>85分;良:70~84分;中:60~69分;差:<59分。优良率(%)=(优例数+良例数)/总例数×100%。
2 结果
本组25例患者均为伤后8h内入院。入院后行清创、负压封闭引流技术1~4次,平均2.6次;行最终内固定和皮瓣转移手术时间为伤后7~21d,平均13.5d,25例患者术后均获随访,随访10~30个月(平均24.4个月)。所有患者外侧手术切口无感染、坏死发生;内侧转移皮瓣除2例皮瓣周缘表皮坏死,经换药完全愈合,其他23 例皮瓣均完全成活;均无骨髓炎发生。术后复查X 线示内固定装置在位,无松动、断裂。骨折均骨性愈合,无延迟愈合,骨折愈合时间12~23个月,平均16.7个月。根据末次随访时膝关节功能按HSS膝关节功能评分法进行评 定:优8 膝,良13 膝,可4 膝,差1 例,优 良 率为84.00%。典型病例手术前后X 线及照相图片见图1~图6。

图1 术前X 线片:合并内侧软组织缺损的胫骨近端开放性粉碎性骨折

图2 术后X 线片:行二期外侧经皮锁定钢板内固定、自体髂骨植骨、内侧皮瓣转移修复
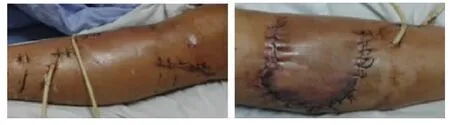
图3、4 术后照相图片:行二期外侧经皮锁定钢板内固定、自体髂骨植骨、内侧皮瓣转移修复术后,皮瓣周缘表皮部分坏死

图5、6 术后照相图片:经换药后,伤口愈合良好,皮瓣完全存活
3 讨论
3.1 合并内侧软组织缺损的复杂胫骨开放性骨折特点和治疗难点 胫骨平台骨折多系高能量损伤,多伴有严重的软组织损伤,据报道,对高能量所致的胫骨平台骨折早期行切开复位内固定术,发生术后伤口感染、切口皮肤坏死等并发症的概率高达13%~88%[3-4]。尤其是开放性或伴有周围软组织损伤的复杂胫骨近端骨折如SchartzkerⅤ、Ⅵ型,临床治疗极为困难[5]。因胫骨近端软组织覆盖少、皮包骨、血供薄弱,受伤后伴有伤口不同程度的污染,周围软组织肿胀、皮肤水泡形成、皮肤套脱甚至伴有血管神经损伤或骨筋膜室综合征。如何将污染伤口变为清洁伤口,修复软组织缺损伤口时如何兼顾骨折复位固定,对骨折固定方式的选择,以及在固定骨折时如何尽可能减少对周围软组织的骚扰和减少并发症的发生,正确处理这些关系成为治疗此类骨折的关键。一旦处理不好,将加重软组织的损伤,导致术后皮肤软组织和皮瓣坏死、切口裂开感染、内固定物或骨外露、骨髓炎等的发生,甚至治疗失败,给患者带来灾难性的的后果。
目前,对于开放性复杂胫骨近端骨折临床多主张分阶段治疗,即一期清创将污染伤口变为清洁伤口,待伤口稳定无感染征及肿胀消退后再行二期骨折复位固定,但仍缺乏标准化的治疗策略。Egol等[3]对16例开放性骨折胫骨平台骨折,行一期伤口清创、跨膝单臂外固定架临时固定,二期软组织或伤口条件稳定后再予内固定或外固定治疗,效果良好,认为早期闭合复位以跨膝单臂外固定架临时固定骨折,不但可以稳定骨折端和便于二期复位骨折端,还有利于软组织愈合,显著降低感染率及伤口并发症,是治疗高能量胫骨平台骨折的一个良好方案。但跨膝单臂外固定架及其他外固定支架治疗高能量胫骨平台骨折所施加的持续牵引力有诱发骨筋膜室综合征的风险。Stark等[6]采用单臂外固定架早期治疗67例高能量胫骨平台骨折,诊断出骨筋膜间室综合征18例(26.9%),其中18例胫骨平台内骨折脱位中有9例发生骨筋膜室综合征。因此对于内侧有伤口、本来软组织条件就差的骨折采用此法治疗,无疑加大了伤口感染、软组织或皮瓣坏死及发生骨筋膜室综合征的风险。目前对于开放性骨折,只要伤口条件允许,行内固定不再是禁忌,但对于伴有软组织缺损的开放性骨折,切开复位内固定仍被认为是禁忌[7]。本组病例胫骨近端内侧均有大小不一的软组织缺损伤口,我们在伤口条件稳定,无感染的情况下,二期手术胫骨内侧避免采用内固定,而是对内侧骨折缺损区加压填满植骨和复位的骨折块行髂骨块髓腔内充分填充植骨,确保有坚实的支撑,保持复位位置,通过外侧板的螺钉穿过植骨区和骨折块,从而达到了牢固的固定,减少了术后骨折复位的丢失。避免了皮瓣和内固定物直接接触以及钢板突起引起的皮瓣坏死、感染的发生。术后随访内侧转移皮瓣除2例皮瓣周缘表皮坏死,经换药完全愈合,其他23例皮瓣均完全成活,均无伤口感染和骨髓炎发生。我们认为,对于合并软组织缺损的胫骨内侧柱或内侧平台的骨折,复位后行充分的填充植骨,通过外侧钢板螺钉固定,同样可以达到良好的复位和固定效果。避免了切开复位内固定对内侧软组织不必要的剥离,减少软组织二次损伤,减少了术后软组织并发症的发生,也为骨折断端提供了良好的软组织覆盖和血供支持,有助于术后骨折愈合。3.2 一期内侧骨折复位临时固定及跟骨牵引的重要性 在一期清创处理伤口时我们应遵循严格的清创程序:争取彻底清除污染物和失活组织,双氧水、碘伏和生理盐水充分冲洗浸泡伤口,修复周围损伤的血管神经,同时通过内侧伤口对胫骨内侧柱或内侧平台直视下使用撬拨复位,尽可能恢复胫骨平台的高度、内侧柱的长度及轴线,必要时可予克氏针临时固定,同时予患肢跟骨牵引。我们认为胫骨内侧骨折临时复位固定和彻底清创同等重要,骨折的复位和固定可解除移位骨折块对周围软组织的压迫和继续损伤,避免对周围血管神经的潜在压迫和刺激,为局部提供稳定的生物学环境,从而促进软组织肿胀消退,改善血运,有利于周围组织修复,缩短治疗时间,降低伤口感染及坏死风险。同时可以避免软组织挛缩妨碍后期对骨折的复位,减少最终骨折复位固定手术时对软组织的损伤[8]。胫骨内侧胫骨平台或内侧柱临时复位是治疗SchartzkerⅤ、Ⅵ型骨折时恢复胫骨长度、矫正力线、纠正内外翻畸形及恢复关节面平整的重要步骤。这对于患者预后至关重要,可以降低创伤性关节炎和骨折畸形的发生率[9]。利用内侧伤口可以良好地显露胫骨内侧平台和内侧柱,从而便于纠正胫骨的内外翻畸形,恢复胫骨的长度、高度及轴线,同时可以避免内侧伤口愈合过程中瘢痕的生长和软组织的挛缩而增加后期复位的难度,在二期手术时仅需通过外侧切口直接复位胫骨外侧平台或外侧柱骨折,大大简化了后续治疗。和外固定支架跨关节固定相比,克氏针临时固定开放性胫骨近端骨折更简便有效,避免了Stark等[6]报道采用单臂外固定架早期治疗高能量胫骨平台骨折引起的骨筋膜室综合征的风险。也方便术后护理,配合跟骨牵引可有效稳定骨折端,为二期骨折最终复位固定和内侧创面皮瓣转移提供了条件。
3.3 VSD 技术在内侧软组织缺损开放性胫骨近端骨折中的应用 VSD 技术是近年发展起来的用于创面引流的新治疗方法,主要用于四肢软组织缺损创面以及感染创面的修复。同传统的置管引流或敞开引流相比,VSD 技术具有引流通畅、彻底,预防感染,改善创面的血液循环,促进肿胀消退,同时保持创面干洁,促进新鲜肉芽组织生长的优点。因此VSD 技术在不稳定伤口及急性开放性软组织缺损伤口的治疗中发挥了重大作用,可有效挽救受损的皮肤软组织,减少皮瓣覆盖的需求[10]。对于高能量的胫骨平台骨折,尤其是GustiloⅡ度及Ⅱ度以上的SchartzkerⅤ、Ⅵ型骨折,软组织损伤重,伤口感染风险高[11]。在一期清创时采用VSD 技术对于GustiloⅡ~Ⅲ度合并内侧软组织缺损的开放性伤口、不稳定伤口,早期可以达到良好的创面覆盖,保持创面干洁,减少了伤口感染和软组织坏死的风险,促进新鲜肉芽组织生长,有助于二期创面皮瓣转移修复。本组病例,经过1~4 次VSD 术后,软组织肿胀消退,可见创面干洁、红润,并有大量新鲜肉芽组织生长。实验室检查:白细胞计数、中性粒细胞百分比、血沉及C反应蛋白均正常,伤口分泌物细菌检查示无菌生长。最终行创面皮瓣转移修复,伤口均愈合良好,无感染发生。
3.4 MIPPO 在复杂胫骨近端骨折中的应用 胫骨近端骨折多系高能量损伤所致,这些骨折常常表现为胫骨平台及内外侧柱粉碎性骨折,或者干骺端骨缺损,同时多伴有邻近软组织的严重损伤,较低能量损伤更易出现术后并发症如术后感染、伤口软组织坏死等。一些学者[11]认为感染的主要原因是软组织保护的欠缺以及内固定钢板使用的不当。这就要求我们在二期切开复位内固定时尽量做到微创,既可能减少软组织的二次损伤,又要保护骨折部位的血供,有利于术后骨折的愈合。对于SchartzkerⅤ、Ⅵ型胫骨近端骨折,目前临床多主张采用双或三钢板内固定治疗[9]。但对于内侧软组织缺损开放性胫骨近端骨折采用内侧钢板固定,因皮瓣和钢板接触,容易出现皮瓣坏死、感染,甚至有钢板外露、手术失败的风险。本组病例我们采用外侧切口MIPPO 外侧锁定钛板固定骨折,进一步减少了对软组织的骚扰和剥离,降低了皮肤缺血坏死率,保证了皮瓣的成活且无软组织并发症的发生,术后随访伤口均愈合良好。我们在二期复位固定骨折及内侧伤口皮瓣转移时注意了以下几点:①皮瓣转移时,用刀片全层剥离皮瓣,避免使用电刀和皮下组织分离,以免影响皮瓣血运。②采用间接复位方法,尽可能做到微创,减少对骨折端及周围组织的骚扰,力求最大限度维持局部内环境稳态,有利于术后骨折愈合。③对于骨折块的固定,由于锁定螺钉对骨折块没有加压作用,可以于钢板的对侧或同侧行空心螺钉固定,空心螺钉的容积占位较钢板明显小,减少了软组织的剥离和切口张力,可避免皮肤软组织坏死、钢板外露、感染等并发症,防止复位的双髁或骨块再分离。④骨缺损区或髓腔内充分的植骨,充分植骨不但起到了填补骨缺损,有利于骨折愈合的作用,还起到了良好的支撑、维持和固定骨折块的作用;还可以起到维持肢体长度的作用[12]。结合锁定钛板和螺钉,从而起到了牢固的固定,有利于术后早期功能锻炼。本组病例术后随访复查X 线骨折复位良好,内固定牢靠,未见明显的复位丢失,术后均未行石膏或支具固定,进行循序渐进的功能锻炼,末次随访时膝关节功能按HSS膝关节功能评分法进行评定:优8膝,良13膝,优良率达84.00%。对于合并半月板、交叉韧带等损伤的,我们待伤口稳定后再行关节镜手术治疗。
总之,合并内侧软组织缺损的开放性胫骨近端骨折是高能量严重损伤,由于胫骨内侧软组织覆盖少,发生外伤时,伤口位于内侧的占绝大多数,合并内侧软组织缺损时,常规的骨折复位和固定软组织并发症多,风险高。使用分阶段的治疗方法,软组织和骨折的治疗能同步进行,有效降低软组织并发症的发生率,简化后期治疗的难度,可以获得良好的治疗效果。一期治疗以清创、防止伤口感染坏死、改善软组织血运、将不稳定伤口变为稳定伤口为主要目标,同时注意复位胫骨内侧平台和内侧柱,使用克氏针临时固定骨折,为软组织修复和二期骨折最终复位固定提供稳定的生物学环境。伤口和周围软组织条件稳定后二期行骨折的复位和固定,对于大多数合并内侧软组织缺损的复杂胫骨近端骨折而言,我们在充分植骨的基础上采用MIPPO 单纯外侧锁定钛板固定,具有创伤小、软组织剥离少、软组织并发症少、更好地保护骨折部位的血供、固定牢固、复位丢失少等优点,是治疗合并内侧软组织缺损的复杂胫骨近端骨折的一种安全有效的方法。
[1] 何锦泉,庞贵根,胡永成,等.LISS治疗胫骨近端骨折的并发症[J].中华骨科杂志,2008,28(9):754-758.
[2] Hirata K,Dichek HL,Cioffi JA,et al.Cloning of a unique lipase from endothelial cells extends the lipase gene family[J].J Bio Chem,1999,274(20):14170-14175.
[3] Egol KA,Tejwani NC,Capla EL,et al.Staged management of high-energy proximal tibia fractures(OTA Types 41):the results of a prospective,standardized protocol[J].J Orthop Trauma,2005,19(7):448-455.
[4] Jeray KJ,Lochow SC.Staged open treatment of highenergy tibial plateau fractures[J].Tech Knee Surg,2005,4:214-225.
[5] 王洪刚,顾立强,朱庆棠,等.复杂性胫骨平台骨折的分期治疗[J].中华创伤骨科杂志,2013,15(11):951-955.
[6] Stark E,Stucken C,Trainer G,et al.Compartment syndrome in Schatzker type Ⅵplateau fractures and medial condylar fracture-dislocations treated with temporary external fixation[J].J Orthop Trauma,2009,23(7):502-506.
[7] Loutzenhiser L,Lawrence SJ,Donegan RP.Treatment of select open calcaneus fractures with reduction and internal fixation:an intermediate-term review [J].Foot Ankle Int,2008,29(8):825-830.
[8] Sirkin M,Sanders R.The treatment of pilon fractures[J].Orthop Clin North Am,2001,32(1):91-102.
[9] 闵理,屠重棋,段宏,等.联合入路双或三钢板固定治疗SchatzkerⅤ型及Ⅵ型胫骨平台骨折[J].中华创伤骨科杂志,2013,15(10):902-905.
[10] Parrett BM,Matros E,Pribaz JJ,et al.Lower extremity trauma:trends in the management of soft-tissue reconstruction of open tibia-fibula fractures[J].Plast Reconstr Surg,2006,117(4):1315-1322.
[11] Musahl V,Tarkin I,Kobbe P,et al.New trends and techniques in open reduction and internal fixation of fractures of the tibial plateau[J].J Bone Joint Surg Br,2009,91(4):426-433.
[12] 黄生.胫骨开放性骨折55例治疗分析[J].右江民族医学院学报,2011,33(4):490-491.

