不同病原菌所致新生儿败血症的临床研究
吴春美
山东省鄄城县人民医院,山东鄄城 274600
新生儿,尤其是早产儿,由于皮肤黏膜娇嫩,屏障机能差,并且淋巴系统发育尚未成熟,白细胞吞噬及趋化作用较弱,细胞免疫能力差,而且特异性及非特异性免疫功能也不成熟,易受外界因素的影响发生感染,一旦局部发生感染往往会发展至全身的严重感染而导致败血症的发生。新生儿败血症(neonatal septicemia)是新生儿时期最为常见的严重感染性疾病,感染加重可能会导致呼吸衰竭和多系统器官衰竭,严重威胁着患儿的生命安全,有统计显示,新生儿败血症发病率高达住院患儿的5.00%,死亡率为15%左右[1-2]。新生儿败血症早期临床症状不明显,并且实验室检查缺乏特异性,容易被忽视,导致治疗时间延迟,但是病情发展迅速,患儿可迅速出现不吃、嗜睡等不良症状,甚至死亡,因此,如何对新生儿败血症进行早期诊断、早期治疗成为了科研工作者研究的重点[3-4]。本文以我院新生儿重症监护病房2010年9月—2013年5月接收诊治的176例符合标准、并且两次血培养为同一致病菌的新生儿败血症患者为研究对象,探讨不同病原菌所致新生儿败血症的临床特点,为临床上该病的诊治积累经验,并且预防和降低新生儿感染、提高生存几率提供依据,现报道如下。
1 资料与方法
1.1 一般资料
我院新生儿重症监护病房2010年9月—2013年5月接收诊治的176例符合标准的新生儿败血症患者的临床资料,其中男性91例;女性85例;胎龄最小者28.05 周;胎龄最大者43.98 周;平均胎龄39.15 周;早产儿37例;足月儿139例;入院日龄最小2h;最大23.19d;平均日龄14.75d;产重<2500g 45例;2500~4000g 123例;≥4000g 8例;早发新生儿败血症69例;晚发新生儿败血症107例;纳入标准参照《实用新生儿学》制定的标准[5],具有包括:出现不动、不吃、不哭、精神萎靡、嗜睡等临床症状,并且伴随有发热或皮肤、消化道、呼吸道感染等各系统表现;血培养有致病菌生长或者无菌体腔内培养出致病菌,或连续两次血培养为同一条件致病菌。
1.2 方法
对176例新生儿败血症患儿的临床资料进行回顾性分析,包括胎龄、产重、、发病日龄、临床表现等;对所有病例在未使用抗生素前严格无菌操作下取股静脉血4 mL 或者脑脊液2 mL,采用儿童血液培养增菌瓶和鉴定用生化板(美国BD 公司)进行细菌培养鉴定细菌菌种,并且根据菌种分组。并且对不同分组患儿行外周血象检查,包括白细胞计数、血小板计数、红细胞沉降率、C 反应蛋白等。
1.3 统计学处理
所有数据均以SPSS 17.0 进行分析;计数资料以率或构成比表示,行χ2检验;计量资料以表示,行t 检验;以P<0.05 表示差异有统计学意义。
2 结果
2.1 病原菌检出以及构成比
176例新生儿败血症中,革兰阳性菌感染89例,占50.57%,其中包括金黄色葡萄球菌37例,占41.58%,溶血葡萄球菌29例,占32.58%,肠球菌15例,占16.85%,肺炎链球菌8例,占8.99%。革兰阴性菌感染57例,占32.34%,其中包括大肠埃希菌21例,占36.84%,铜绿假单胞菌17例,占29.82%,不动杆菌属11例,占19.30%,嗜麦芽寡氧假单胞菌6例,占10.53%,肺炎克雷伯菌2例,占3.51%;真菌感染21例,占11.93%,包括近平滑念珠菌9例,占42.86%,光滑念珠菌6例,占28.57%;白色念珠菌6例,占28.57%;混合感染9例,占5.11%,其中包括念珠菌、凝固酶阴性葡萄球菌5例,占55.56%,肺炎克雷伯氏菌、凝固酶阴性葡萄球菌3例,占33.33%,粪肠球菌、母鸡肠球菌1例,占11.11%。
2.2 不同病原菌感染分组患儿的临床资料比较
四组患儿均表现为反应差、哭声弱或者不哭、拒乳、纳差、不动、精神萎靡、腹胀,皮肤发花等,差异没有统计学意义(P>0.05)。革兰阳性组患儿的平均胎龄为40.28 周,产重2500~4000g 57例,≥4000 g 6例,均明显高于革兰阴性组、真菌感染组以及混合感染组,差异有统计学意义(P<0.05)。革兰阴性组早发性新生儿败血症41例,明显高于革兰阳性组(14例)、真菌感染组(9例)以及混合感染组(5例)差异有统计学意义(P<0.05)。革兰阴性组患者发病日龄为4.19 天例,明显低于革兰阳性组(8.87d)、真菌感染组(11.19d)以及混合感染组(18.97d),差异有统计学意义(P<0.05)。真菌组患儿的住院时间为(49.70±1.3)d,明显高于革兰阳性组、革兰阴性组和混合感染组,差异有统计学意义(P<0.05)。
2.3 不同病原菌感染分组患儿的起病时外周血象比较
起病时,四组患儿白细胞计数、C 反应蛋白比较差异具有统计学意义(P<0.05),血小板计数差异没有统计学意义(P>0.05)。
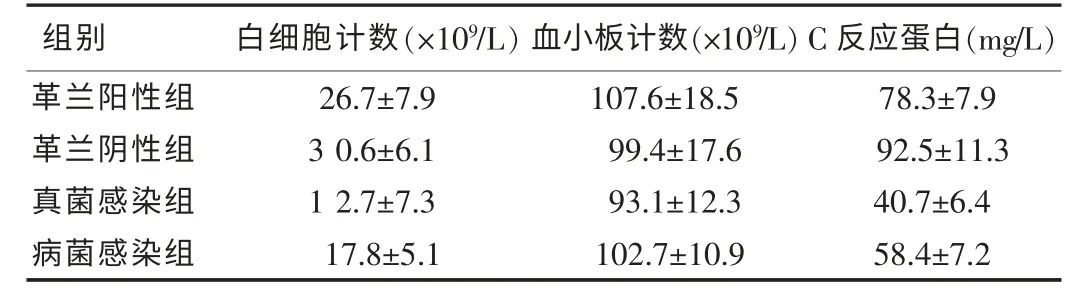
表1 不同病原菌感染分组患儿的外周血象比较
3 讨论
新生儿败血症是指新生儿时期病原体侵入患儿血液循环,并在其中生长、繁殖、产生毒素,从而导致患儿出现全身炎症反应,因为其早期症状不明显,发病迅速,死亡率高,并且随着临床上耐药菌的明显增多,给其治疗增加了困难,其严重威胁者患儿的生命安全。有文献报道,针对新生儿败血症病原菌的变化进行治疗,能够明显改善患儿预后,减少病死率的发生[6-8]。本文通过研究不同病原菌所致新生儿败血症的临床特点发现新生儿败血症的主要致病菌是革兰阳性菌、革兰阴性菌、真菌感染等,四组患儿的平均胎龄、产重,早发性新生儿败血症发生率、发病日龄、住院时间比较差异有统计学意义,并且起病时,四组患儿白细胞计数、C 反应蛋白比较差异具有统计学意义,为临床上预防和降低新生儿感染、提高生存几率提供了依据。
综上所述,对不同病原菌所致新生儿败血症的临床特点进行研究有助于早期诊断,早期治疗,提高患儿生存几率。
[1]高洁锦,凌雅,王丹,等.早发型与晚发型新生儿败血症临床分析[J].浙江实用医学,2010,l5(6):452.
[2]周明莉,蔡爱玲,王雪峰.降钙素原及C 反应蛋白测定在新生儿感染性疾病 诊断中的作用[J].国际检验医学杂志,2011,32(6):684 .
[3]钟巧,杨传忠,高晓玲,等.新生儿重症监护病房医院感染败血症病例研究[J].中华医院感染学杂志,2011,21(5):888-890.
[4]董慧芳,陈丹,徐发林,等.不同病原菌所致新生儿败血症的临床研究[J].临床儿科杂志,2013,31(3):217-219.
[6]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].4 版.北京:人民卫生出版社,2011:340-341.
[6]焦建成,余加林.血小板计数与新生儿败血症预后关系分析[J].重庆医学,2010,39(15):1970-1972.
[7]刘春枝,马超.新生儿败血症45例临床分析[J].内蒙古医学杂志,2010,42(7):841-843.
[8]董青艺,陈平洋,谢宗德,等.新生儿败血症159例临床分析[J].中国现代医学杂志,2011,21(28):3558-3559.

