再探瘢痕子宫足月妊娠经阴道分娩的方法
龙丽娟 施海英
1 资料与方法
1.1 一般资料 选择2009年1月至2010年1月,在突尼斯让都巴大区医院90例瘢痕子宫足月妊娠与初产妇足月妊娠110例,选择单胎头位,孕周≥37周,已有宫缩或不规则宫缩,羊水指数≥8 cm,羊膜未破或已破,羊膜已破的破水时间≤24 h。宫口开大≥3 cm,宫颈成熟度评分≥4分,彩色B超脐带血流S/D平均比值≤2.2,无产科并发症,根据B超、宫高、腹围计算不是巨大儿,胎心临护正常,产道正常,无胎盘早剥,无胎盘低置。90例瘢痕子宫距离前次剖宫产术间隔时间1年2个月至7年4个月,期中<2年30例,≥2年60例。B超提示瘢痕子宫下段>3 cm。
1.2 方法
1.2.1 试产方法及分组 观察组90例瘢痕子宫与对照组成110例都查肝肾功能、血常规、凝血功能正常,心电图正常。两组宫缩好的给予严密观察产程,宫缩差的未破水给予肠道清洁灌肠,未破水的给予人工破水,经上述处理仍宫缩差,观察组给予2.5U催产素+5%葡萄糖液1000 ml静脉点滴,滴速8~15滴/min,对照组给予5U催产素+5%葡萄糖液1000 ml静脉点滴,滴速8~15滴/min。
1.2.2 有胎心音变化≤120次/min或≥160次/min,羊水Ⅱ度~Ⅲ度,短时间无法结束分娩。持续性枕横位或枕后位无法复位。第一产程宫口开全时间>12 h。上述情况剖宫产结束分娩。第二产程已开全,产程已超过2 h,或宫口已开全,羊水混浊Ⅲ度,胎心音变化<120次/min或>160次/min,胎头已下降至平棘以下,给予胎吸或产钳手术助产。
1.2.3 观察指标 ①记录所有孕妇入院时情况,包括年龄、孕周、是否破水、宫口开大情况、宫缩情况。②此次分娩过程使用催产素人数及量、分娩时间、是否使用剖宫产及手术助产。③产后出血量、胎盘滞留率、胎儿窒息率、是否子宫破裂及行子宫切除术。
1.3 统计学方法 采用SPSS 13.0软件进行统计学处理,计数资料采用χ2检验,计量资料采用方差分析。
2 结果
2.1 两组孕妇产前情况比较 瘢痕子宫组与初产妇组在年龄、孕周、S/D比值、早破水人数、宫口开大情况、宫缩强弱分别比较,差异均无统计学意义(P>0.05),见表1。
2.2 两组孕妇产时情况比较 两组孕妇在分娩时间、剖宫产率、手术产率分别比较,差异均无统计学意义(P>0.05)。但瘢痕子宫组在使用催产素人数及量上明显低于初产妇组,差异有统计学意义(P<0.01)。因怕瘢痕子宫使用催产素引起子宫破裂,瘢痕子宫在分娩过程中使用催产素率及量上明显低于初产妇组。见表2。
2.3 两组孕妇产后情况比较 两组孕妇在胎盘滞留率、胎儿窒息率、产后出血量、子宫破裂分别比较,差异无统计学意义(P>0.05)。其中瘢痕子宫中一例子宫破裂,距前次剖宫产时间<8个月,来医院时宫口已开全,胎头在棘下3 cm、且胎儿体重4.2 kg。胎盘娩出后检察子宫下段有一裂口,阴道出血不多,立即行剖腹探察术,见原瘢痕裂开,瘢痕切口偏在体部,无撕裂,未见活动性出血。行子宫裂伤缝合术。见表3。
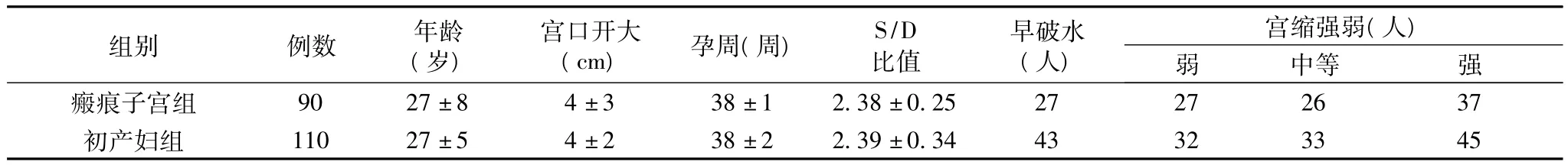
表1 两组孕妇产前情况比较

表2 两组孕妇产时情况比较

表3 两组孕妇产后情况比较
3 讨论
3.1 子宫切口的愈合情况及影响因素 瘢痕子宫足月妊娠在基层因怕自然分娩引起子宫破裂、胎死宫内、子宫切除等,往往以剖宫产结束分娩,因而剖宫产率越来越高[1],而剖宫产术后远期及近期并发症增多,迫切需要降低剖宫产率,随着各种监护手段不断普及。国内外大量文献报道认为,瘢痕子宫在严密观察下分娩是可行的。
瘢痕子宫足月妊娠阴道分娩的主要危险是子宫破裂,子宫破裂的发生与以往手术的种类(如子宫体部剖宫产)、孕妇的全身状态(如营养不良)、前次子宫手术缝合情况(切缘是否对合良好)、前次子宫手术切口是否有感染以及距前次子宫手术的间隔时间等密切相关[2]。在本研究中,只有1例发生子宫破裂,与前次剖宫产切口在体部造成切口愈合不良有关。
3.2 瘢痕子宫经阴道分娩方法 瘢痕子宫经阴道分娩因在分娩过程中子宫下段越拉越薄,必须在产前行B超子宫下段厚度检查>3 cm[4],尽量让其自然分娩,不行催产素干预,如宫缩差,必须在有经验医生严密观察下进行,催产素剂量要≤2.5U,含有2.5 mU/ml,滴速<15滴/min,最好在宫口开大5 cm后使用。必须单胎头位,胎心临护正常,B超提示胎儿脐带血流S/D≤2.2[5],非巨大儿,产道正常,无胎盘早剥,无前置胎盘。在分娩过程中观察胎儿机转及胎心音情况,持续性枕横位或枕后位宜行剖宫产结束分娩,胎儿宫内窘迫,短时间无法结束阴S道分娩,立即行剖宫产术,第一产程时间超过12 h,不宜经阴道分娩,因分娩时间越长,子宫下段拉得越薄,子宫破裂可能性越大。第二产程时间不能超过2 h,胎头已下降至棘平以下,尽快以胎吸或产钳结束分娩。
3.3 瘢痕子宫足月妊娠经阴道分娩的安全性及注意事项本研究中,子宫破裂的发生率不超过0.5%,且及时行子宫破裂口修补术,未造成严重不良后果,本人在突尼斯工作时见多例第二、第三次剖宫产后足月妊娠经阴道顺利分娩。故认为瘢痕子宫足月妊娠经阴道分娩在严密监察下是较为安全的。妊娠瘢痕子宫破裂多数发生原子宫切口处,且创口整齐,易于修补。只有少数患者破口不整齐无法修补,或破裂时间过长伴组织坏死、感染,可考虑行子宫次全切除术。
[1]苏爱玉.瘢痕子宫再次妊娠75例分娩方式的临床分析.中国实用医药,2010,5(3):111-114.
[2]刘杰,王敬云.瘢痕子宫妊娠的引产与催产.中国实用妇科与产科杂志,2002,18:268-270.
[3]Nguyen TV.Vaginal birth after cesarean section at the university of Texas.J Repord Med Gynecol,1992,37:880-884.
[4]Chaoman K.'lhe value of~ rial ultra.sounds in d ,e management ofrec ~ rrontuterine F. ~ 3ar rapturel.Br J Obstet Gyneeol,1994,101(6):549-550.
[5]王宏,等.正常孕妇脐动脉S/D值的分布.实用妇产科杂志,1997,13(2):90.

