机械通气救治小儿呼吸衰竭疗效体会
习力
小儿呼吸系统发育不完善, 易因呼吸系统疾病如呼吸窘迫综合征、肺炎疾病引发呼吸衰竭, 临床上分为Ⅰ型呼吸衰竭和Ⅱ型呼吸衰竭, 表现为发绀、呼吸困难、呼吸不规则、节律不整等症状。如得不到及时救治, 后果严重。随着呼吸机的使用和机械通气的深入研究, 该病治愈率得到显著提高,成为目前临床治疗的一种重要措施。本实验通过分析60例呼吸衰竭患儿的治疗经验, 对机械通气临床治疗效果进行深入探讨, 并将结果整理报告如下。
1 资料与方法
1.1 一般资料 选取2010年4月~2013年4月期间本院收治的60例呼吸衰竭患儿, 其中男32例, 女28例, 年龄8个月~6岁, 随机分为实验组和对照组各30例, 所有病例经实验室检查均符合呼吸衰竭诊断标准。原发病包括肺炎18例,呼吸窘迫综合征28例, 呼吸暂停14例, 两组患儿基本资料比较差异无统计学意义, 具有可比性。
1.2 方法 对照组采用常规治疗, 包括吸氧、积极抗感染、抗心衰、气道分泌物引流, 纠正电解质紊乱及营养支持等综合治疗。实验组在此基础上采用美国纽邦E360型呼吸机,工作参数设定:潮气量VT为6~10 ml/kg;呼吸频率应接近患儿生理频率25~50次/min, 吸气峰压PIP为15~30 cmH2O,呼气末正压PEEP为2~12 cmH2O, 呼吸比为1:1~2, 吸氧浓度为30%~60%, 根据血气分析及临床变化调整各项指标, 最初选用A/C通气, CMV通气或P-CMV通气模式, 症状缓解后转用SLMV/SIMV+PS通气, 再过渡至CPAP通气, 最后撤机。
1.3 疗效判定标准 ①治愈:呼吸衰竭症状完全消失, 实验室指标(PaO2、SaO2、CaO2、PaCO2等)恢复正常;②显效:症状明显缓解, 实验室指标恢复情况良好;③有效:症状有所缓解, 实验室指标一定程度恢复;④无效:症状和指标没有改善或者进一步恶化, 甚至出现死亡。
1.4 统计学方法 所得数据采用SPSS17.0统计学软件进行处理, 计量资料表示采用(±s)表示, 计量资料进行t检验,组间对比进行χ2检验, P<0.05表示差异有统计学意义。
2 结果
2.1 治疗总有效率 实验组治愈16例, 显效8例, 有效4例,无效2例, 治疗总有效率93.3%;对照组治愈12例, 显效6例,有效4例, 无效8例, 治疗总有效率73.3%, 两组比较差异有统计学意义。
2.2 两组患儿治疗前后血气指数改善幅度比较见表1。
表1 两组血气指标对比(±s)
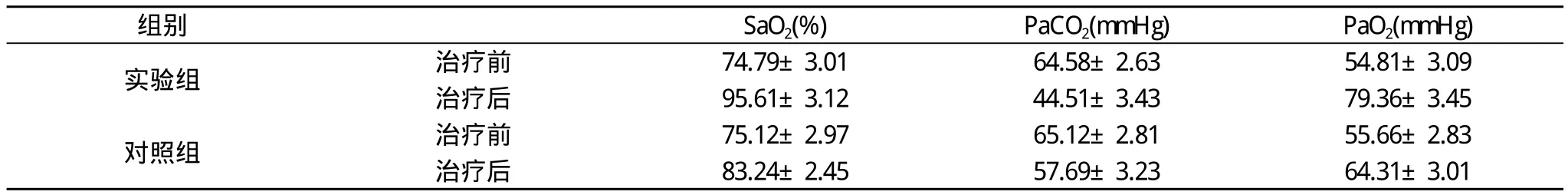
表1 两组血气指标对比(±s)
SaO2(%)PaCO2(mmHg)PaO2(mmHg)实验组 治疗前 74.79±3.01 64.58±2.63 54.81±3.09治疗后 95.61±3.12 44.51±3.43 79.36±3.45对照组 治疗前 75.12±2.97 65.12±2.81 55.66±2.83治疗后 83.24±2.45 57.69±3.23 64.31±3.01组别
2.3 并发症 对照组和实验组患儿在治疗过程中出现并发症的人数分别为9例(30.0%)和2例(7.3%), 两组比较差异有统计学意义(P<0.05)。
3 讨论
小儿呼吸衰竭症状可能由多种原因造成, 是目前临床相对常见的一种小儿危重症。通过机械通气对呼吸衰竭的救治,建立和管理人工气道, 有效地引流痰液, 迅速控制支气管-肺部感染, 能够显著改善低氧血症和患儿肺泡通气量, 增加潮气量, 同时显著降低机体氧耗量, 对于患儿因呼吸衰竭导致的急性呼吸性酸中毒、呼吸窘迫、肺不张、呼吸肌疲劳等症状能够很好的改善, 通过稳定颅内压及促进胸壁稳定性,维持通气和肺膨胀, 最终提高呼吸衰竭患儿的临床治愈率[1]。
经机械通气及综合治疗后患儿心率、血压、呼吸频率及动脉血气分析指标即有明显改善, 随着机械通气治疗时间的延长, 上述各项指标改善更明显, 均符合无创通气有效的判断标准, 血气分析监测结果显示, 应用呼吸机后呼吸衰竭患儿的PaO2、SaO2均有明显提高(P<0.01), 二氧化碳分压PaCO2则明显降低 (P<0.01)[2]。
需要强调的是在机械通气过程中必须及时监护, 不能保持完全一样的模式及参数, 而是根据观测患儿的各项指标包括肺部呼吸情况的结果, 并多次诊听患儿呼吸声, 分析气道是否阻塞, 以及肺泡的不张情况, 由此来调整参数。当患儿的病情有所好转, 务必在第一时间进行参数调整和模式转换, 促进患儿恢复自主呼吸, 实现尽快脱机。另外当呼吸机显示患儿的实测指标出现异常或者呼吸机发生故障时,其自带的报警系统会发出警报, 此时需要立刻查找原因并进行处理[3]。
本研究表明, 采用机械通气对呼吸衰竭患儿进行治疗的临床效果比较理想, 建议在临床推广应用。
[1]王文明,李雪梅,陈朝红,等.机械通气在早产儿中的应用及护理分析.中国医药导报, 2012, 9(36):148-149.
[2]于艳,张晓娟.机械通气治疗小儿呼吸衰竭的临床分析.中国社区医师(医学专业), 2012,14(35):103.
[3]陈建丽,黄莉,徐艳霞,等.危重患儿呼吸衰竭机械通气时呼吸力学动态监测及血气分析评价.实用儿科临床杂志, 2008,23(18):1418-1420.

