欧洲鼻窦炎和鼻息肉诊疗意见书2012版:鼻窦炎诊治更新与精要
陈仁物,王德云
鼻窦炎(rhinosinusitis)是一种常见的急、慢性炎症性疾病,与其他常见病,如变应性和非变应性鼻炎、哮喘、鼻息肉、对阿司匹林高敏反应性、肺囊性纤维化增生性病变(cystic fibrosis)、纤毛功能异常、免疫功能缺陷、呼吸道感染、中耳炎、口腔疾病等相关联。鼻窦炎患者通常在耳鼻咽喉科就诊,但也有部分患者在全科医生、过敏专科、呼吸科以及儿科专科诊所就诊。在过去十多年中,耳鼻咽喉科和其他学科的专家小组曾经制定和编写过各种版本的临床总结和指导纲要,但有些指导纲要对鼻窦炎和鼻息肉还缺乏明确的定义,对相关病因学和病理生理学因素缺乏深入的剖析,在临床推广方面尚存在局限。因此,对于鼻窦炎和鼻息肉的诊断及治疗建立一个国际统一的评判标准具有重要意义。
2005年,由欧洲过敏和免疫学会组织的专家小组发表了鼻窦炎和鼻息肉诊疗意见书(European Position Paper on Rhinosinusitis and Nasal Polyps,EP3OS)[1],这篇临床指导性文献受到全球耳鼻咽喉科及其他相关学科专家和临床医生的广泛认可。在原有的EP3OS 2005文献的基础上,专家小组分别在2006和2011年对该文献进行了补充和修改。EP3OS 2007版[2]已发表并被列入WHO的专业指导文献 “InterAirway”,作为鼻窦炎和鼻息肉诊断及治疗的主要索引依据。最新的EPOS 2012版(European Position Paper on Rhinosinusitis and Nasal Polyps 2012)也已发表[3]。
在EPOS 2012版中,新增内容有最新发表的与鼻窦炎治疗相关的双盲和随机对照研究结果,这对改善鼻窦炎和鼻息肉的临床诊断及治疗具有重要的指导作用。此外,EPOS 2012版还充实了流行病学研究资料,儿童鼻窦炎的诊断和治疗,以及对未来临床和基础研究的要求和期盼等。
在治疗方面,EPOS 2012专家组对迄今为止发表在国际医学专业杂志上的与治疗鼻窦炎和鼻息肉相关的结果(以英文为主)进行了系统和客观评估,并根据WHO推荐的标准[4],将各种治疗方法按照循证医学的资料级别(Ⅰ-Ⅳ)和推荐方法(A-D)进行了逐一评定(表1)。为了满足临床医生的需要,在表中还同时加入了EPOS 2012专家小组的推荐意见和在临床工作中的应用指导。
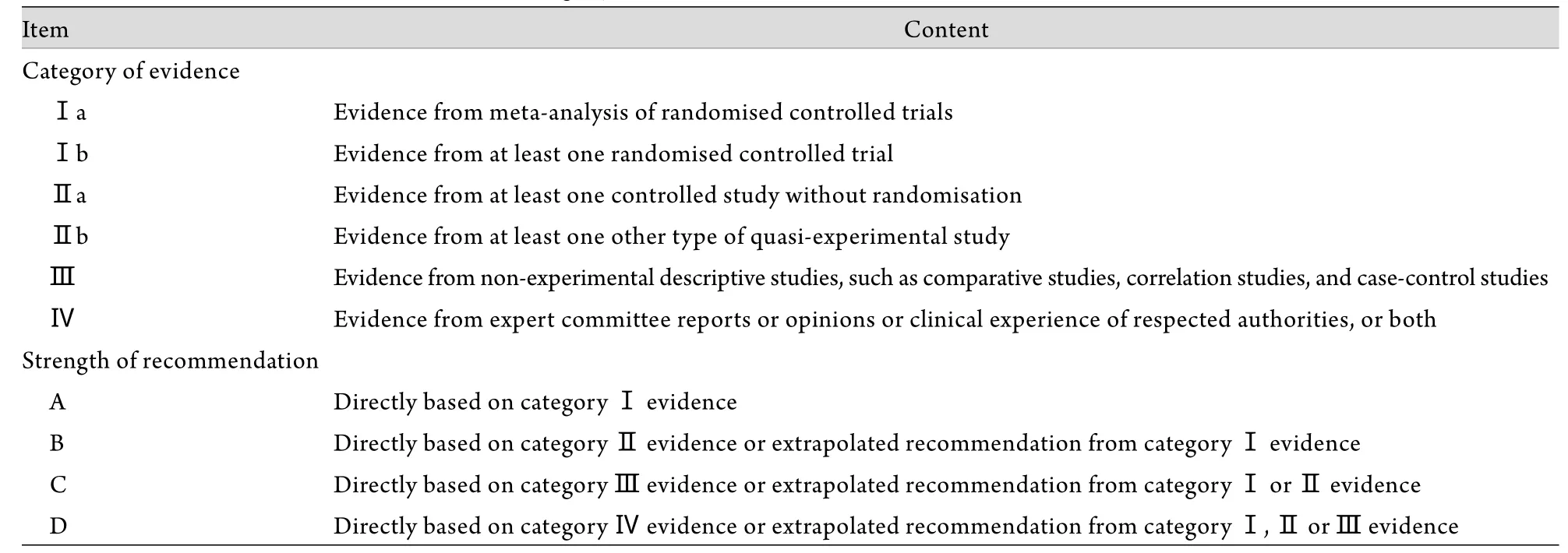
表1 EPOS 2012资料级别评定及推荐意见Tab. 1 Category of evidence and recommendation in EPOS 2012
笔者希望将EPOS 2012修订版的一些诊断和治疗要点推荐给读者。由于全文篇幅较长,本文将主要介绍急、慢性鼻窦炎和鼻息肉的定义及临床分型、诊断和治疗要点等,其他更详细的信息可参考EPOS 2012全文(下载网址:http://www.rhinologyjournal.com)。
1 鼻窦炎的定义和分型
鼻窦炎是鼻和鼻窦黏膜的一种炎症性疾病。在发生鼻窦炎时,鼻窦黏膜炎症通常和鼻腔黏膜炎症共存,所以在英文名称上应采用“rhinosinusitis”而非“sinusitis”。在既往文献资料中,对于鼻窦炎的诊断和分型等有许多不同的版本,这主要是由所应用的定义和诊断标准不同所致。比如有些诊断标准仅适用于流行病学调查或临床研究,有些则偏重于临床耳鼻咽喉专科,而非其他专科医生使用。对于鼻窦炎的分型更是种类繁多,如可根据病程长短、组织或细胞学特征、致病菌的类别、实验室或影像学检查结果等进行不同的分型。为了方便临床应用,本文简要介绍EPOS 2007和2012的诊断和分型方法。
1.1 鼻窦炎的临床定义 鼻窦炎(包括鼻息肉)是指由鼻和鼻窦黏膜炎症反应引发的至少以下两个临床症状,如鼻塞,流鼻涕(前或后鼻孔),前额和(或)面部疼痛或胀痛,以及嗅觉功能减退或丧失等,其中鼻塞或流鼻涕是必不可少的症状之一。
除了以上典型症状外,患者还必须具备以下体征:①经鼻内窥镜检查发现(下列一项或多项):鼻息肉或鼻黏膜息肉样变;中鼻道黏脓性分泌物;中鼻道黏膜水肿或肿胀;②CT 检查结果:窦口鼻道复合体(ostiomeatal complex)和(或)窦腔黏膜发生异常炎症性改变等。在以上典型症状的基础上,①或②中具备一项即可。
1.2 鼻窦炎的分型 根据病程的长短,鼻窦炎可分为急性和慢性鼻窦炎两个常见型。
1.2.1 急性鼻窦炎 突发性出现鼻窦炎症状且病程少于12周。急性鼻窦炎在一年内可发生数次,但是在两次发作间期必须无症状。急性鼻窦炎主要是由感冒/急性病毒性感染所致,但急性病毒性鼻窦炎的病程一般少于10d,如果5d后症状加重,或症状持续超过10d,可诊断为继发病毒性急性鼻窦炎(post-viral acute rhinosinusitis)。
在临床上,急性细菌性鼻窦炎(acute bacterial rhinosinusitis)主要是指患者出现以下症状,如脓性鼻涕(双侧多见),发热(38℃以上),血液检查时出现红细胞沉降率(ESR)和C-反应蛋白增高等。该病的发病率很低,有报道5%~13%患有急性病毒性鼻窦炎的儿童有可能继发细菌感染[4],而在成人中其发病率则更低。
1.2.2 慢性鼻窦炎 指症状持续超过12周的鼻窦炎。慢性鼻窦炎可分为慢性鼻窦炎伴发息肉和无伴发鼻息肉两个亚组。慢性鼻窦炎的病因比较复杂,除了常见致病原(病毒、细菌、真菌等),还有其他许多因素如基因(或遗传)、纤毛功能异常、细菌生物膜、骨炎、免疫功能低下或缺陷、哮喘、对阿司匹林高敏感、内分泌功能失调、过敏、解剖、环境和医源性(如既往不适当的药物和手术治疗)等。
鼻息肉和鼻窦炎一样,同属于鼻和鼻窦黏膜炎症性疾病。有些研究试图通过检测和分析鼻息肉及鼻窦炎黏膜中T细胞的功能,或炎症性标记物(如细胞因子、趋化因子和炎症性介质等)的改变来区分这两种疾病,但是到目前为止,从疾病的特征上还很难将鼻息肉从鼻窦炎中区分出来。所以目前的共识是将鼻息肉看作慢性鼻窦炎的一个亚型。但是,为什么鼻息肉只在一部分慢性鼻窦炎患者中发生且为何具有如此高的复发率还有待更深入的研究来阐明。
与鼻窦炎一样,鼻息肉的严重程度可分为轻、中、重度,根据(visual analogue scale,VAS)进行区分。根据鼻内窥镜检查结果,鼻息肉的大小还可以分为以下四个类型:0,没有鼻息肉或息肉样变;1,鼻息肉仅出现在中鼻道内;2,鼻息肉已经延伸到中鼻道以外,但仅局限于下鼻甲上方的鼻腔内;3,鼻息肉已经延伸到鼻道底部。
1.2.3 难治性鼻窦炎(difficult-to-treat rhinosinusitis) 在EPOS 2012版中,新加入了难治性鼻窦炎的定义,它主要是指患者经正规的手术和鼻用糖皮质激素治疗,以及在过去一年中经过至少两个疗程的抗生素或口服糖皮质激素治疗后,鼻窦炎仍然没有得到控制。难治性鼻窦炎的病因尚未明确,根据临床观察,它多发生在伴有鼻息肉、哮喘和嗅觉障碍的患者中。在慢性鼻窦炎患者中,难治性鼻窦炎所占比例还不清楚,尚需通过更多研究资料进行探索。
2 鼻窦炎严重程度评估
鼻窦炎的严重程度可根据视觉模拟评分法(VAS,图1)分为轻(VAS ≤3)、中(VAS 3-7)、重度(VAS 7-10)。
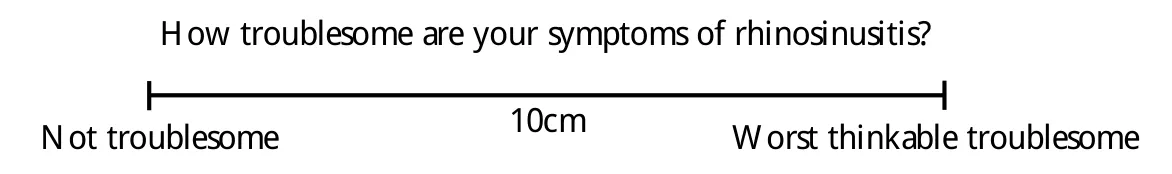
图1 视觉模拟评分示意图Fig. 1 Visual analogue scale
3 鼻窦炎诊断和治疗要点
3.1 急性鼻窦炎
3.1.1 诊断 急性鼻窦炎可通过病史分析,尤其是主要症状发生和持续时间的分析来进行诊断。急性鼻窦炎通常发生在急性上呼吸道感染(如病毒感染)之后,其鉴别诊断的重点在于区别其他类似疾病,如急性上呼吸道感染、变应性鼻炎(过敏性鼻炎)、口腔或牙源性疾病以及慢性面部疼痛综合征等。此外,对急性鼻窦炎所引发的严重并发症,如眶周水肿/脓肿和视觉障碍等应予以重视。
急性鼻窦炎的症状:指由鼻和鼻窦黏膜炎症反应引起的至少以下两个临床症状,如鼻塞,流鼻涕(前或后鼻孔),前额和(或)面部疼痛或胀痛,以及嗅觉功能减退或丧失等,其中鼻塞或流鼻涕是必不可少的症状之一。
急性鼻窦炎的体征:包括①鼻腔检查:是否出现鼻黏膜充血、水肿和脓性分泌物等;②口腔检查:是否出现后鼻孔脓涕;③注意排除牙源性感染。
急性鼻窦炎的常见并发症及体征:包括眶周水肿/充血,眼球移位,复视或视力下降,眼肌麻痹,剧烈的单侧或双侧额部疼痛,额部肿胀,脑膜炎体征或者神经定位体征等。
急性鼻窦炎的影像学检查:一般不提倡进行X线片检查。CT断层扫描一般情况下不建议使用,除非是病情严重、存在免疫缺陷的患者,或出现可疑的相关并发症和体征等。
3.1.2 治疗 经临床(双盲、随机试验)验证过的急性鼻窦炎治疗方法见表2,现重点介绍如下3种:①抗生素以及抗生素和鼻用或口服糖皮质激素联合用药对细菌性急性鼻窦炎有效。抗生素对治疗急性鼻窦炎的效果毋庸置疑,但主要的争议在于轻、中度急性鼻窦炎患者是否需要使用抗生素,因为上述患者可能并无细菌感染征兆,所以无需使用抗生素。许多研究业已证实,大多数急性鼻窦炎患者,尤其在发病早期 (5~7d)是以病毒感染引起的黏膜炎症反应为主要病理改变,细菌性鼻窦炎在急性鼻窦炎中所占比例很低[3,5]。目前,全球面临着抗生素滥用的严重问题,而急性鼻窦炎或上呼吸道感染等是滥用抗生素的一个主要原因。最近完成的一项亚洲多国医生的调查表明,多数家庭医生(87%)、儿科(70%)和耳鼻咽喉专科医生(83.9%)对轻度鼻窦炎(上呼吸道感染)患者仍给予抗生素治疗[6],表明开展正确使用抗生素治疗急性鼻窦炎的教育非常必要。②鼻用糖皮质激素对急性鼻窦炎尤其是继发性、病毒性急性鼻窦炎有效。此类患者的临床表现以黏膜炎症为主,如黏膜水肿、分泌物增多和高敏反应等,在这种情况下鼻用糖皮质激素的抗炎作用更为突出。美国曾报道了一个大样本(共纳入981例急性鼻窦炎患者)的双盲、安慰剂对照临床试验,将单一应用鼻用糖皮质激素(康酸莫米松,200μg,2次/d)与抗生素(阿莫西林,0.5g,3次/d)进行比较,结果显示鼻用糖皮质激素治疗后患者的单一和总症状评分降低,复发率降低,副作用更少[7]。③鼻腔盐水冲洗适用于各类型鼻窦炎。盐水有高渗、低渗和等渗3种,它们在疗效方面是否存在差异仍无法肯定,尚需大样本、双盲、随机、严格质控的临床试验予以证实。④其他治疗方法包括抗组胺+减充血剂合剂,异丙托溴铵(Ipratropium bromide),某些草药(如天竺葵和桃金娘提取物),阿司匹林,醋氨酚(对乙酰氨基酚)等已被证实对急性鼻窦炎有效,它们的效果可能与抗炎、缓解局部和全身症状有关。有研究证明,益生菌对预防和减少上呼吸道感染或急性鼻窦炎的发生有一定作用[3]。还有一些临床研究推荐了一些治疗方法(表2),但其真实疗效和机制还有待证实[3]。
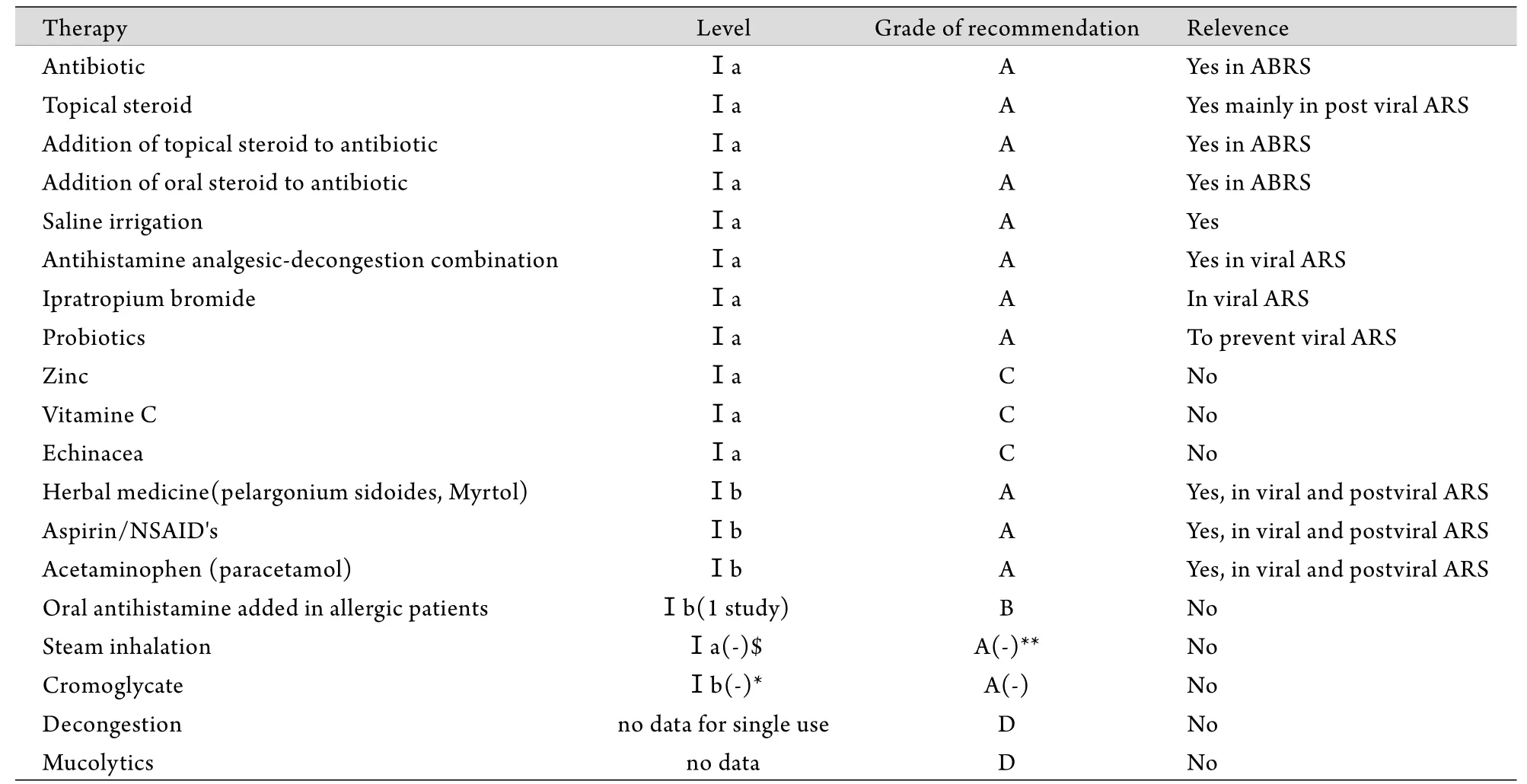
表2 成人急性鼻窦炎治疗方法的循证治疗证据及建议Tab. 2 Treatment evidence and recommendations for adults with acute rhinosinusitis
3.2 慢性鼻窦炎
3.2.1 诊断 慢性鼻窦炎的临床诊断需要参照前述鼻窦炎的诊断标准和症状严重程度评估方法,分析病史和症状,在非耳鼻咽喉专科诊所的诊断是其中的重要依据。应注意询问和检查其他相关疾病,如变应性鼻炎,以及其他常见相关病因(如家族史,症状发生与接触变应原的关系等)。比如,对于儿童患者,应注意区分由于腺样体肥大或炎症所引发的类似症状,此外,咳嗽(尤其对于儿童患者)也是鼻窦炎的常见症状之一。
鼻内窥镜检查可以提供完整的鼻腔和鼻窦窦口黏膜和解剖学状况,这是鼻窦炎诊断的重要依据。
在辅助检查方面,一般不推荐使用影像学检查,如X线平片(因其提供的诊断依据有限)和CT断层扫描。而且,影像学检查结果不能作为单一的诊断标准,因为在正常人群中,鼻窦影像学异常也很普遍[3]。所以影像学检查应与病史、症状以及鼻内窥镜检查相结合才能用于诊断。此外,在无特殊需要的情况下,应尽量避免患者接触放射性射线。所以,鼻窦影像学检查手段主要用于鼻窦手术前定位和排除是否有鼻窦炎并发症或肿瘤等情况。
其他检查还有鼻黏膜细胞学和细菌学检查、嗅觉功能、纤毛结构和功能、鼻腔通气度、过敏及免疫学等特殊检查,具体方法请参照EPOS 2012版原文,以及由中华耳鼻咽喉头颈外科学会制定的临床纲要和指导文献[8]。
3.2.2 治疗 一般情况下,对慢性鼻窦炎的治疗应针对病因,且以药物治疗作为首选。但是,对于已出现并发症,或鼻息肉较大并影响呼吸的情况下,手术治疗应作为首选。治疗方案应根据鼻内窥镜检查结果和症状的严重程度而定。
表3和表4列出了EPOS 2012版中提及的临床应用的相关药物或非手术治疗方法[3]。由表可见,能达到资料级别“Ⅰa或Ⅰb”,以及推荐力度为“A”的治疗方法很少。所以,加强临床药物试验和开发新的治疗方法等很有必要。
鼻用糖皮质激素和鼻腔/鼻窦冲洗的疗效较为肯定。但对于大环类抗生素的使用还有争议,在目前的EPOS 2012版中有如下一些更改。

表3 临床报道的成人慢性鼻窦炎(不伴有息肉)治疗方法的循证治疗证据等级及建议[3]Tab. 3 Treatment evidence and recommendations for adults with chronic rhinosinusitis without nasal polyps[3]
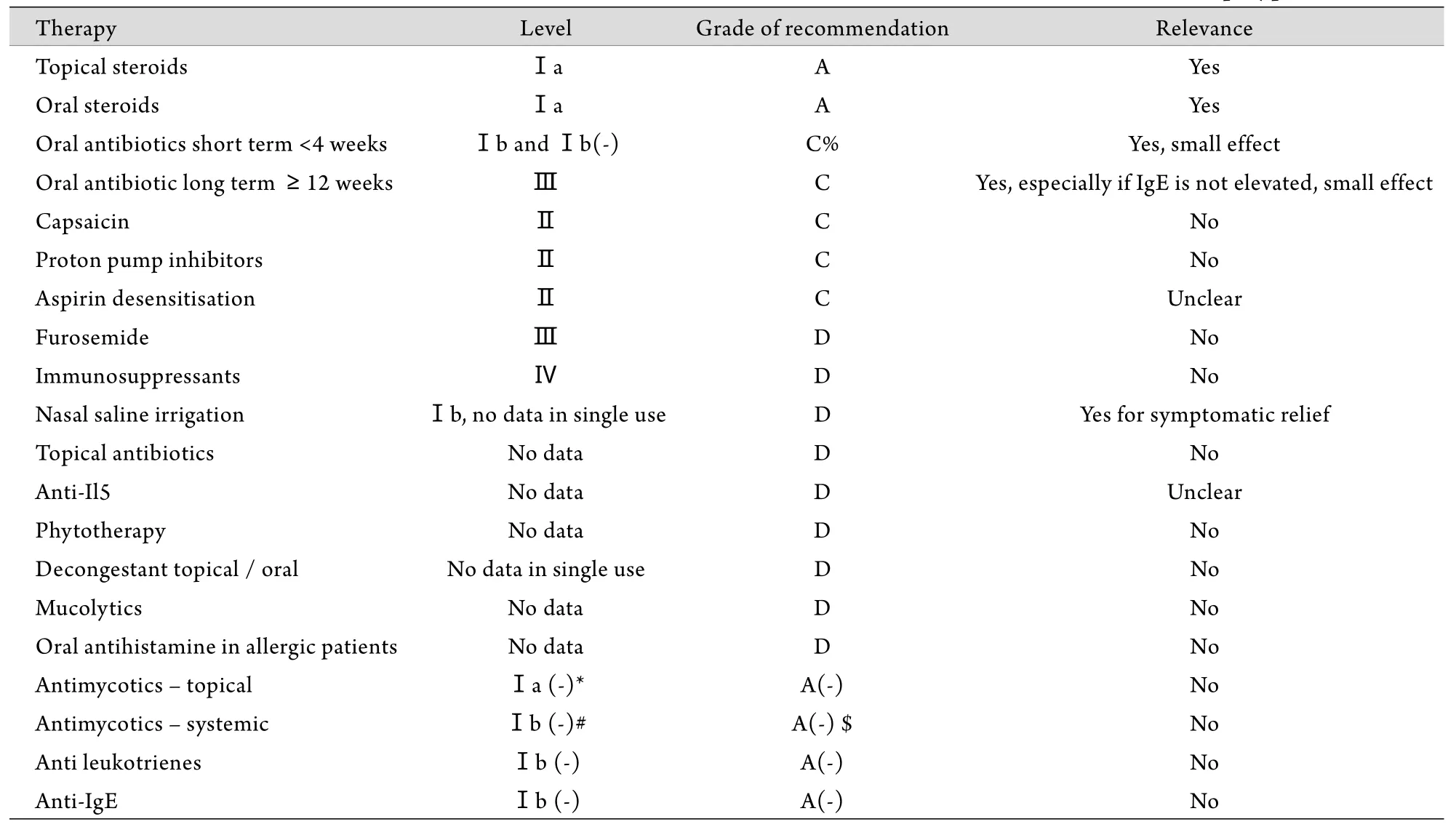
表4 对临床报道的成人慢性鼻窦炎(伴有息肉)治疗方法的循证治疗证据等级及建议[3]Tab. 4 Treatment evidence and recommendations for adults with chronic rhinosinusitis with nasal polyps[3]
(1)鼻用糖皮质激素。随着局部(鼻用和吸入)糖皮质激素在临床上的应用,上呼吸道炎症性疾病(如鼻炎和鼻息肉)和下呼吸道炎症性疾病(如哮喘)的治疗效果得到很大改善。很明显,糖皮质激素可有效抑制和预防多种炎性细胞,如嗜酸性粒细胞在炎症局部的浸润、增生和活化等。
糖皮质激素的生物学效应是通过与人体细胞质内的糖皮质激素受体(glucocorticoid receptors,GR)相结合来实现的。GR在人体许多组织和细胞内存在,而且主要是以GRα和GRβ这两种受体亚型多见。当糖皮质激素与GRα受体结合后,可引发一系列生物学效应,包括提高抗炎症性蛋白基因的转录、表达和生成等。但GRβ受体则因为不能与糖皮质激素结合而无法介导此类生物学效应。所以,许多学者推测,在临床上出现的对糖皮质激素不敏感(即糖皮质激素耐受型)患者与体内GRβ受体亚型表达增加,而GRα受体亚型表达减少有关。临床上一些有关鼻息肉的研究结果[3]也证实了该论点。
临床上大量双盲和大样本研究资料(资料级别Ⅰa和Ⅰb)显示,鼻用糖皮质激素适用于急、慢性鼻窦炎(伴有或不伴鼻息肉)的治疗,慢性鼻窦炎围术期治疗和预防鼻窦炎和鼻息肉复发等(推荐力度A)[3]。临床上使用的鼻用激素主要是指鼻腔喷雾型激素,但在一些欧洲国家,鼻用激素可以是滴注型。一些研究发现,鼻用激素滴注更适合进行鼻窦炎伴发鼻息肉的治疗,因为它可以增加药物在鼻腔内的浓度和分布[3]。
(2)抗生素(大环内酯类)。根据一些双盲和大样本临床研究结果(资料级别Ⅰb),EPOS 2007版推荐(推荐力度A)低剂量、长期(>12周)应用大环类抗生素(如红霉素、罗红霉素、克拉霉素等)进行慢性鼻窦炎(伴或不伴鼻息肉)的治疗,症状改善可达60%~80%[2]。EP3OS 2007版特别注明,这种治疗仅对部分患者适用,如对其他常规治疗(鼻用激素和短程抗生素等)无效的患者。
但大环内酯类抗生素治疗慢性鼻窦炎(包括鼻息肉)的药理机制目前还不很明确。根据一些实验室研究结果,大环内酯类抗生素可增强鼻黏膜纤毛的传送功能,抑制杯状细胞分泌,促进中性粒细胞凋亡等,可能具有降低鼻窦黏膜组织免疫反应力(局部免疫调节作用)及降低局部滋生细菌的毒力(virulence)等作用[2]。但根据临床观察资料,大环内酯类抗生素对IgE介导,或以嗜酸细胞增多为主的黏膜炎症反应的疗效并不明显[3]。最近一项欧洲多中心、随机、大样本临床药物试验显示,用阿奇霉素(azithromycin)治疗慢性鼻窦炎(不伴发或伴鼻息肉),用药方案为第1周(3d,500mg/d),随后11周(500mg/周),其疗效与安慰剂组相比无显著差异[9]。
所以,EPOS 2012版将长期应用大环内酯类抗生素(>12周)治疗慢性鼻窦炎的推荐力度进行了如下调整:对不伴发鼻息肉者(资料级别Ⅰb)和伴发鼻息肉者(资料级别Ⅲ)推荐力度均调整为C[3]。EPOS 2012版还强调,未来根据大量临床双盲和随机试验结果重新评价此类药物的治疗效果也是非常必要的。
在儿童慢性鼻窦炎的治疗方面,与EP3OS 2007版相比,EPOS 2012版加入了大量关于儿童急、慢性鼻窦炎的资料。但是,与成人鼻窦炎相比,对儿童鼻窦炎的临床和基础研究仍非常欠缺。儿童鼻窦炎的流行病学、病因学、临床诊断和治疗与成人鼻窦炎也不尽相同。比如,儿童鼻窦炎与其他常见的儿童鼻部疾病的症状有重叠,包括各种原因引起的咳嗽、病毒性上呼吸道感染、腺样体肥大/腺样体炎等。大多数用于成人慢性鼻窦炎的循证治疗方法,由于缺乏临床试验数据,在儿童中则不予推荐。即使是鼻用糖皮质激素,在治疗儿童慢性鼻窦炎方面也还缺乏有说服力的双盲和随机对照研究结果。现有资料不支持用短期口服或静脉注射抗生素治疗儿童慢性鼻窦炎。没有临床试验资料(双盲和随机)证明大环内酯类抗生素对儿童慢性鼻窦炎的治疗有效。反之,鼻腔盐水冲洗是目前最受认可的治疗方法,也是唯一能达到资料级别Ⅰa和推荐力度A的治疗儿童慢性鼻窦炎的方法[3]。
4 总 结
鼻窦炎的发病率较高,且其相关病因学和病理生理学的多元性和复杂性,对各种类型鼻窦炎的诊断准确性和治疗效果提出了更高的要求。作为介绍和总结该领域最新进展的国际代表性文献,EPOS 2012为临床医生提供了良好的理论依据和科研平台,尤其是对于鼻窦炎和鼻息肉的临床分型、诊断及治疗现状提供了国际统一的认识和标准。
[1]Fokkens WJ, Lund VJ, Bachert C, et al. European Position Paper on Rhinosinusitis and Nasal Polyps[J]. Rhinology Suppl, 2005, (18): 1-87.
[2]Fokkens W, Lund V, Mullol J, et al. European position paper on rhinosinusitis and nasal polyps 2007[J]. Rhinol Suppl, 2007, (20): 1-136.
[3]Fokkens WJ, Lund VJ, Mullol J, et al. European Position Paper on Rhinosinusitis and Nasal Polyps 2012[J]. Rhinology, 2012, 50(Suppl 23):1-298.
[4]Shekelle PG, Woolf SH, Eccles M, et al. Clinical guidelines: developing guidelines[J]. BMJ, 1999, 318(7183): 593-596.
[5]Wald ER, WC Bordley, Darrow DH, et al. Subcommittee on Management of Sinusitis and Committee on Quality Improvement. Clinical Practice Guideline: Management of Sinusitis[J]. Pediatrics, 2001, 108(3): 798-808.
[6]Wang DY, Wardani RS, Singh K, et al. A survey on the management of acute rhinosinusitis among Asian physicians[J]. Rhinology, 2011, 49(3):264-271.
[7]Meltzer EO, Bachert C, Staudinger H. Treating acute rhinosinusitis: comparing efficacy and safety of mometasone furoate nasal spray,amoxicillin, and placebo[J]. J Allergy Clin Immunol, 2005, 116(6): 1289-1295.
[8]Subspecialty Group of Rhinology, Society of Otorhinolaryngology Chinese Medical Association. Guidelines for diagnosis and treatment of chronic rhinitis and nasal sinusitis(2008, Nanchang)[J]. Chin J Otorhinolaryngol Head Neck Surg, 2009, 44(1): 6-7.[中华医学会耳鼻咽喉头颈外科学分会鼻科学组,中华耳鼻咽喉头颈外科杂志编委会. 慢性鼻-鼻窦炎诊断和治疗指南(2008年,南昌)[J]. 2009, 44(1):6-7.]
[9]Videler WJ, Badia L, Harvey RJ, et al. Lack of efficacy of long-term, low-dose azithromycin in chronic rhinosinusitis: a randomized controlled trial[J]. Allergy, 2011, 66(11): 1457-1468.

