β-七叶皂甙钠治疗脑卒中后抑郁疗效的临床观察
陈婡 丁颖 张玲 李苗华
随着社会工业化发展和人口结构的改变,脑卒中已成为社会广泛关注的一类疾病,而脑卒中后抑郁(PSD)是脑卒中后常见的并发症,它有诸多负面作用,如增加脑卒中的病死率和致残率,减弱康复治疗的疗效,导致患者住院时间延长等[1]。我们拟通过临床试验研究证实早期应用β-七叶皂甙钠对PSD患者的临床症状及功能改善有益。
1 资料与方法
1.1 一般资料 选取上海市中西医结合医院神经内科2009年1月至2010年2月收治的急性脑梗死患者中,符合全国第四届脑血管病会议制定的脑卒中诊断标准[2],经头CT证实符合《中国精神疾病分类方案与诊断标准》(CCMP-Ⅱ-R)“脑器质性精神抑郁状态的抑郁标准”[3],汉密尔顿抑郁量表(HAMD)17项评分≥17分,国立卫生研究院卒中量表(NHSS)评分≥13分的病例,且排除有意识障碍、失语、痴呆以及既往精神疾病史,抗抑郁治疗史以及患有严重心、肺、肝肾疾病共64例,男33例,女31例;年龄45~72岁,平均年龄(58±6)岁。随机分为治疗组和对照组,每组32例。2组患者的性别比、年龄等比较差异无统计学意义(P<0.05),具有可比性。
1.2 方法 2组均予脑血管病治疗和康复训练及抗抑郁治疗,治疗组在此基础上再加用β-七叶皂甙钠注射液25 mg静脉滴注,1 次/d,连续14 d。
1.3 疗效判断标准 治疗前及治疗后14 d,根据HAMD评分减分率进行评定,减分率=(治疗前分数-治疗后分数)/治疗前分数×100%。减分率 >75%为基本痊愈,减分率50% ~75%为显效,减分率25% ~49%为好转,减分率<25%为无效,基本痊愈+显效+好转=总有效。同时用NHSS量表测定神经功能缺失,并检测患者CRP以评价炎性反应水平。
1.4 统计学分析应用SPSS11.5统计软件,计量资料以±s表示,采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组治疗前HAMD、NHSS评分和CRP比较 2组治疗前HAMD、NHSS评分和 CRP比较差异无统计学意义(P<0.05),治疗后2组患者HAMD、NHSS评分和CRP较治疗前明显下降,且治疗组下降更明显(P<0.05)。见表1。
表1 2组患者治疗前后HAMD、NHSS评分以及CRP测定比较n=32,±s
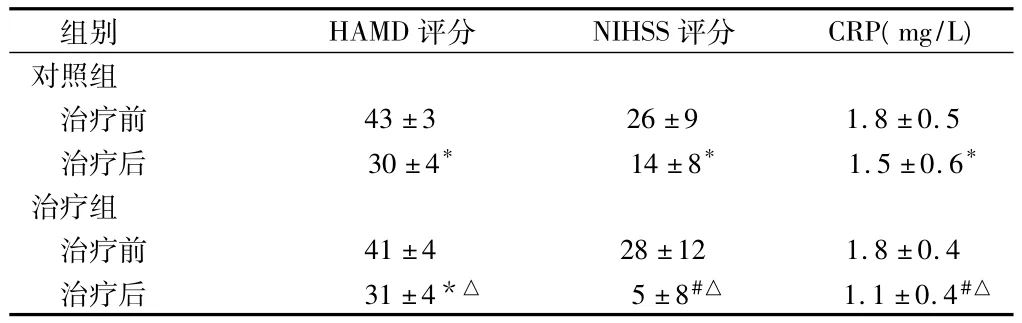
表1 2组患者治疗前后HAMD、NHSS评分以及CRP测定比较n=32,±s
注:与治疗前比较,*P <0.05,#P <0.01;与对照组比较,△P <0.05
治疗后 治疗组治疗前 41±4 28±12 1.8±0.4治疗后 31±4*△ 5±8#△ 1.1±0.4#△
2.2 2组患者治疗后疗效比较 治疗组的总有效率明显高于对照组(P <0.01)。见表2。

表2 2组疗效比较 n=32,例
2.3 安全性评定 2组患者在治疗期间以TESS评定药物不良反应,其中轻度恶心2例,轻度头痛1例,轻度皮疹1例,症状均较轻,给予对症处理后恢复或耐受。
3 讨论
PSD是卒中后最常见的并发症之一。临床研究已证明,PSD如不加以治疗,可持续1年或更长时间,不但加重病情,同时增加了家庭和社会负担,甚至可增加脑血管病的并发症,以及使病死率上升[4]。
PSD确切的发病机制尚不清楚,现在较多研究认为,PSD的发生是生物,心理,社会等多因素作用的结果,并与大脑损害后的神经生物学改变有关[5,6]。发病机制假说可分为5种[7]:儿茶酚胺及受体假说,5-羟色胺和受体假说,多种胺代谢障碍假说,胆碱能-肾上腺能功能平衡失调假说,神经内分泌假说。卒中后脑组织缺血缺氧,相继产生水肿,变性,坏死。研究表明,机体的炎症状态与抑郁的发生有着密切的关系[8]。叶建宁等[9]研究表明血清C反应蛋白与PSD的发生有明显的相关性。炎症在某种情况下可导致机体内环境失衡及代谢紊乱,从而影响脑内神经递质分泌平衡。
PSD的治疗包括药物治疗及心理干预、康复等,目前使用的药物要有单胺氧化酶抑制剂、三环类药物及其他新型抗抑郁剂。这些药物主要是通过升高生物胺水平起治疗作用,但起效较慢,且无研究表明其具有抑制炎性反应的作用。
七叶皂甙钠是从中国药典收藏的中药婆罗子的干燥成熟果实中提取的活性物质,国外基础研究发现七叶皂甙钠可以显著降低组织和血浆中的IL1和TNF水平,抑制炎症反应、消除肿胀、恢复毛细血管正常通透性、改善微循环。本研究结果表明,治疗组患者经过4周治疗后,HAMD和NIHSS评分,CRP明显下降,且下降的程度明显高于对照组,临床疗效评定观察也发现治疗组总有效率明显高于对照组。推测β-七叶皂甙钠治疗组是通过降低炎症因子而起作用的,抑郁症状的改善为神经功能恢复提供了必要的心理准备,增加了患者积极配合康复训练的依从性,促进肢体功能的恢复,而肢体康复的起色,生活质量地提高,又使患者的抑郁症状得到改观。在安全性方面,本研究结果表明,β-七叶皂甙钠安全性好,不良反应少。
1 Tumor-strokes L,Hassan N.Depression after stroke:a review of the evidence base to inform the development of an integrated care pathway,Part1:Diagnosis,frequency an impact.Clin Rehabil,2002,16:231-247.
2 中华神经科学会.1995年全国第4届脑血管病学术会议拟订标准.中华神经科杂志,1996,29:379-381.
3 王尚臣,唐蕊,李聪慧,等.早期综合干预治疗对脑卒中后抑郁患者的影响.河北医药,2011,33:2585-2586.
4 龙洁,刘永珍,蔡焯基.卒中后抑郁状态的发生率及相关因素研究.中华神经科杂志,2001,34:145-148.
5 Starkstein SE,Mizrahi R,Power BD.Antidepressant therapy in poststroke depression.Expert Opin Pharmacother,2008,9:1291-1298.
6 Politi P,Sciarini P,Lusignani GS,etal.Depression and stroke:an up-to date review.Epidemiol Psichiate Soc,2006,15:284-294.
7 龚少麟主编.抑郁症.第1版.北京:人民卫生出版社,2003.119-153.
8 Joyce PR,Haves CR,Mulder RT,etal.Elvated level of acute phase plasma proteins in depression.Boil Psychicatry,1992,32:1035-1041.
9 叶建宁,邓志宽,帅杰,等.脑卒中患者早期血清C反应蛋白含量与脑卒中后抑郁的关系.中国临床康复杂志,2003,7:3838-3839.

