MRI及经阴道彩色多普勒超声在宫颈癌术前分期中的应用
于 韬 YU Tao
罗娅红1 LUO Yahong
段 阳1 DUAN Yang
那丽莉1 NA Lili
张 新2 ZHANG Xin
2.辽宁省肿瘤医院妇瘤科 辽宁沈阳 110042
宫颈癌是我国妇女最常见的妇科恶性肿瘤之一,其诊断主要依靠临床“三合诊”、阴道镜检查及组织活检,但以上方法难以对病变的浸润范围进行客观评价,故在宫颈癌的临床分期中应用受限[1]。近年来,随着医学影像技术的发展,高频腔内超声探头、高分辨相控阵MRI线圈等影像学新技术逐步应用于临床,为宫颈癌的术前分期提供了新的影像学方法[1,2]。本研究通过回顾性分析37例经手术病理证实的宫颈癌患者的高分辨率MRI及经阴道彩色多普勒超声(TVCDS)检查资料,探讨二者联合应用在提高宫颈癌术前分期准确性上的应用价值。
1 资料与方法
1.1 研究对象 选择2008-07~2011-05辽宁省肿瘤医院妇科收治的40例女性宫颈癌患者,以符合手术适应证作为纳入标准,排除无手术适应证患者。40例患者年龄32~72岁,中位年龄51岁,行影像学检查前均经组织活检证实为宫颈癌,其中鳞癌35例,腺癌2例,腺鳞癌1例,黏液腺癌1例,原位癌1例。患者知情同意后,40例均行MRI平扫及增强扫描,所有患者于影像学检查后5 d内均行手术治疗并获得宫颈癌临床分期[3]。
1.2 MRI检查 采用GE Signa 1.5T HD全身MR机,采用8通道体部相控阵线圈,层厚5~7 mm,层间隔0.5~1.0 mm,矩阵512×256,视野(FOV)280~400 mm。轴面平扫T1WI采用SE序列和扰相梯度回波(SPGR)序列;T2WI采用快速回旋波(FSE)序列。扩散加权成像(DWI)采用轴面扫描,自由呼吸,应用单次激发自旋回波平面成像并采用ASSET技术,扫描参数:TR/TE=3000 ms/最小值,矩阵128×128,层厚6 mm,层间距1 mm,FOV 350 mm,NEX 8,b值取0和1000 s/mm2,扩散方向3。采用SPGR序列,经肘静脉注射对比剂钆喷葡胺,剂量0.1 mmol/kg,流速2 ml/s,然后采用快速梯度回波脂肪抑制(FSPGR)序列于30 s、70 s、240 s进行横断面三期增强扫描,层厚3.2 mm,层间隔1.6 mm。
1.3 TVCDS检查 25例采用GE Logiq 9、Logiq 7彩色多普勒超声诊断仪,15例采用百胜DU8彩色多普勒超声诊断仪。充盈膀胱后,应用腹部探头行经腹超声检查,探头频率2.5~6.0 MHz;排空膀胱后,应用经阴道探头行经阴道超声检查,探头频率5.0~10.0 MHz。
1.4 图像分析 MRI图像由2名放射科主任医师共同阅片,超声检查由同1名主任医师操作,另1名主任医师帮助观察。在MRI图像上观察病灶大小、形态、MRI信号特征、病灶的MRI强化特征、病灶浸润范围及与膀胱、直肠等毗邻脏器的关系;在超声图像上观察病灶大小、形态、声像图特征、病灶的彩色多普勒特征、病灶浸润范围及与膀胱、直肠等毗邻脏器的关系。根据病灶的影像学特征对癌肿进行分期。宫颈癌术前影像学综合分期由4名医师共同讨论达成一致意见。
1.5 手术方法 2例行筋膜外全子宫切除术,1例行次广泛子宫切除术,30例行广泛性子宫切除术和盆腔淋巴结清除术,7例行新辅助化疗后行广泛性子宫切除术和盆腔淋巴结清除术。
1.6 统计学方法 采用SPSS 10.0软件,MRI及TVCDS术前分期与术后临床分期之间的一致性采用Kappa检验,率的比较采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 宫颈癌术后临床分期 40例患者中,0期1例,Ⅰa期2例,Ⅰb期15例,Ⅱa期15例,Ⅱb期5例,Ⅲa期1例,Ⅲb期1例。
2.2 宫颈癌术前影像学分期与术后临床分期比较 本组宫颈癌患者40例,单独应用MRI评价术前分期时,1例0期病变和2例Ⅰa期病变在MRI影像上未显示,评价为“≤Ⅰa期”;其余37例均在MRI影像上显示,见图1A、图2A、图3A。单独应用TVCDS评价术前分期时,1例0期病变、2例Ⅰa期病变和3例Ⅰb期病变在MRI影像上未显示,评价为“≤Ⅰa期”;其余34例均在TVCDS影像上显示,见图1B、图2B、图3B。单独应用MRI、TVCDS及综合影像学评价宫颈癌术前分期与术后临床分期对照见表1。

表1 单独应用MRI、TVCDS及综合影像学评价宫颈癌术前分期与术后临床分期对照

图1 宫颈癌,Ⅰb期。A. MRI可见局限于宫颈内的病变(箭),病变浸润深度>5 mm,宽度>7 mm;B. TVCDS示病变局限在宫颈内,呈稍低回声,内部血流丰富

图2 宫颈癌,Ⅱa期。A. MRI可见宫颈内病变浸润阴道上2/3(箭);B. TVCDS示病变浸润达阴道上段,呈低回声,内部血流丰富
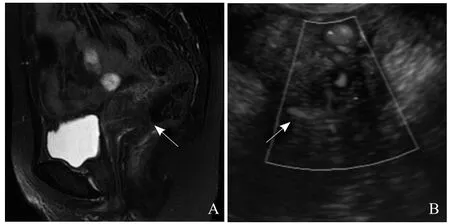
图3 宫颈癌,Ⅱb期。A. MRI可见宫颈内病变浸润直肠(箭);B. TVCDS示病变向后浸润达直肠,呈极低回声,内部血流丰富
2.3 宫颈癌术前影像学分期与术后临床分期的诊断一致性 单独应用MRI、TVCDS评价宫颈癌术前分期时,术前MRI的分期准确度为87.50%(35/40),与术后临床分期的诊断一致性较好(Kappa=0.823, P<0.001)。术前超声的分期准确度为85.00%(34/40),与术后临床分期的诊断一致性较好(Kappa=0.789, P<0.001)。综合MRI和TVCDS影像评价宫颈癌术前分期的准确度为92.50%(37/40),较单独应用MRI或TVCDS检查在宫颈癌术前分期评价方面差异有统计学意义(P<0.001)。
3 讨论
MRI和TVCDS均为宫颈癌术前分期的重要方法,其中TVCDS作为较为经济的宫颈癌影像学检查方法,其最大的优势在于直接将高频探头置于阴道后穹隆部,不仅清晰地显示了宫颈各层结构及血流分布情况,而且避免了膀胱充盈程度、腹壁脂肪、肠道气体的影响[4,5]。本研究结果显示,TVCDS检查对宫颈癌术前分期的准确度达85.00%,与术后临床分期的诊断一致性较好(Kappa=0.789, P<0.001),与文献[6]报道的73%~85%一致。此外,TVCDS极少造成Ⅰb期以下宫颈癌分期评价的高估,成为宫颈TVCDS检查的重要优势。TVCDS在宫颈癌术前分期上存在的主要问题是由于探头需要放置于阴道内,对宫颈癌侵犯阴道的范围评价存在困难;同时,由于扫查过程中声束通过癌肿形成声衰减,癌肿宫颈旁浸润的评价亦存在一定困难[7]。本组TVCDS术前分期错误的病例中,2例为浸润至阴道上2/3的Ⅱa期宫颈癌,因未能充分评价癌肿浸润的范围,误诊为Ⅰb期;1例宫颈旁浸润的宫颈癌,因病变所致声束衰减较为明显,误诊为Ⅱa期。
MRI作为目前最受推崇的宫颈癌影像学分期方法,其最大优势在于真正实现了高空间分辨力和大视野扫描,可以极为清晰地显示子宫壁各层结构[8]。特别是在MRI影像上,正常宫颈基质环、肌肉层和外周浆膜层的显示十分清晰,这种特殊的影像学分层成为宫颈癌术前MRI分期的影像学基础[9]。本组MRI检查对宫颈癌的术前分期准确度达87.50%,与术后临床分期诊断一致性较好(Kappa=0.823, P<0.001),与文献报道的77%~86%[10]一致。此外,MRI对于Ⅱb期以上宫颈癌的术前分期准确度高达100%,显示MRI对于分期较晚的宫颈癌的评价更具优势。当然,MRI在宫颈癌术前分期上也存在一定的假阳性和假阴性。本组3例Ⅰb期患者术前MRI被高估,1例MRI上可见宫颈基质环不完整,为宫颈活检所致的宫旁水肿;1例MRI上可见不典型强化的宫旁高信号,为宫旁丰富的静脉丛。1例Ⅱa期宫颈癌患者术前MRI被低估,MRI上可见低信号的宫颈基质环完整且不均匀,术后病理证实宫旁存在微小癌巢。
本研究表明,综合应用MRI、TVCDS对宫颈癌进行术前分期,可以提高其分期准确度,其术前分期准确度达92.50%(37/40),高于单独应用MRI和TVCDS,具有明显的临床应用价值[1,4]。宫颈癌的影像学分期需结合临床检查初筛进行。对于经病理证实、而体格检查难以触及的≤Ⅰa期宫颈癌患者,需采用排除法,在MRI和TVCDS中选择一种方法即能获得较好的分期准确度;对于临床上触诊较为明确的Ⅱb期和>Ⅲa期宫颈癌患者,MRI可作为此类患者的首选术前分期评价方法;而在Ⅰb期和Ⅱa期宫颈癌的术前分期上,MRI和TVCDS结合的可能对术前分期具有更大的临床应用价值。
本研究综合应用MRI和TVCDS对一组宫颈癌患者进行术前分期,但研究样本量偏小,尤其是缺乏早期宫颈癌病例;未能采用超声造影、弹性成像等最新影像学技术。因此,在进一步扩大宫颈癌样本量的基础上,积极探索综合影像学手段对宫颈癌进行更为准确的术前分期,是未来研究的方向。
[1] 李相生, 周纯武, 戴景蕊, 等. 多层螺旋CT诊断宫颈癌淋巴结转移的价值. 中国医学影像学杂志, 2008, 16(1): 61-63.
[2] Titova VA, Kharchenko NV, Dobrovol'skaia NIu, etal. Current strat egies in radiotherapy for cervical and endometrial carcinoma. Vopr Onkol, 2009, 55(4): 471-473.
[3] Choi SH, Kim SH, Choi HJ, etal. Preoperative magnetic resonance imaging staging of uterine cervical carcinoma:results of prospective study. J Comput Assist Tomogr, 2004,28(5): 620-627.
[4] Hancke K, Heilmann V, Straka P, etal. Pretreatment staging of cervical cancer: is imaging better than palpation? Role of CT and MRI in preoperative staging of cervical cancer: single institution results for 255 patients. Ann Surg Oncol, 2008,15(10): 2856-2861.
[5] 李军, 牛凤霞, 王淑霞. 经阴道彩色多普勒超声联合阴道镜诊断早期宫颈癌及癌前病变的价值. 中国医学影像学杂志,2008, 76(3): 221-223.
[6] Bazot M, Robert Y. Diagnostic imaging of menometrorrhagia. J Gynecol Obstet Biol Reprod (Paris), 2008, 37 (Suppl 8): S334-342.
[7] Jurado M, Galván R, Martinez-Monge R, etal.Neoangiogenesis in early cervical cancer: correlation between color Doppler findings and risk factors. A prospective observational study. World J Surg Oncol, 2008, 25(6): 126.
[8] Peungjesada S, Bhosale PR, Balachandran A, etal. Magnetic resonance imaging of endometrial carcinoma. J Comput Assist Tomogr, 2009, 33(4): 601-608.
[9] Kinkel K, Forstner R, Danza FM, etal. Staging of endometrial cancer with MRI: guidelines of the european society of urogenital imaging. Eur Radiol, 2009, 19(7): 1565-1574.
[10]Smith GE, Gormly K. Magnetic resonance imaging in the staging of cervical carcinoma: a pictorial review. J Med Imaging Radiat Oncol, 2008, 52(5): 427-433.

