妊娠期高血压疾病对新生儿出生结局及脐动脉血流的影响
郑冬梅,李升华,王娟,李婵
妊娠期高血压疾病(hypertension disorder complicating pregnancy,HDCP)目前仍是导致孕产妇及围产儿发病和病死的重要原因之一[1]。孕妇发生HDCP时,子宫血管痉挛会引发胎盘供血不足,可导致胎儿窘迫﹑宫内生长受限﹑低出生体重甚至死胎和死产。本研究观察了HDCP患者不良妊娠结局的发生情况,并分析其胎儿脐动脉血流的变化,探讨不良出生结局和脐动脉血流之间的关系。
1 资料与方法
1.1 一般资料 从2011年9月-2012年5月入院的全部待产孕妇中随机选取133例,其中自愿参与研究并签订知情同意书者125例。根据是否患有妊娠期高血压分为HDCP组和对照组。HDCP组纳入标准:参照乐杰主编的《妇产科学(第7版)》[2],符合妊娠期高血压﹑子痫前期﹑子痫﹑慢性高血压伴子痫前期﹑慢性高血压的诊断标准。对照组纳入标准:血压正常且孕期无内外科合并症的孕产妇。符合HDCP组纳入标准的有62例待产孕妇,最终60例产妇顺利产下活产婴儿,该60例孕产妇年龄为31.2±6.0岁,孕龄251.0±9.0d。符合对照组纳入标准的有63例待产孕妇,均顺利产下活产婴儿,孕产妇年龄30.2±2.8岁,孕龄251.9±7.7d。两组孕产妇年龄差异无统计学意义(P>0.05)。
1.2 脐动脉血流指标检测 在孕晚期胎儿出生前3d内,应用彩色多普勒仪,在获得满意波形频谱图后固定,测定波形的收缩期流速峰值(A或S)﹑舒张期末流速峰值(B或D)﹑平均流速(M),计算胎儿脐动脉血流搏动指数(PI)﹑阻力指数(RI)﹑收缩期最大血流速度与舒张末期最大血流速度比值(S/D)。
1.3 新生儿不良出生结局指标 ①早产儿:胎龄在37足周以前出生的活产婴儿称为早产儿或未成熟儿;②新生儿窒息:指胎儿娩出后1min,仅有心跳而无呼吸或未建立规律呼吸的缺氧状态;③低出生体重:在出生后1h内测量,体重低于2500g的新生儿称为低出生体重儿。
1.4 统计学处理 采用SPSS 13.0软件进行统计分析,计量资料采用t检验或单因素方差分析,计数资料采用χ2检验,相关性采用多因素logistic回归分析。P<0.05为差异有统计学意义。
2 结 果
2.1 HDCP对新生儿出生结局的影响 HDCP组的新生儿窒息﹑低出生体重和早产的发生率分别为58.3%﹑45.0%和53.3%,均高于对照组(分别为6.3%﹑3.2%和3.2%),差异有统计学意义(P<0.05)。在HDCP组和对照组,这3种不良出生结局总的发生率分别为70.0%和9.5%。按出现不良结局的多少将两组受试者分为无不良出生结局,出现1﹑2﹑3种不良结局四种情况,结果显示,在HDCP组45.0%的新生儿合并有2种及以上的不良结局(表1)。
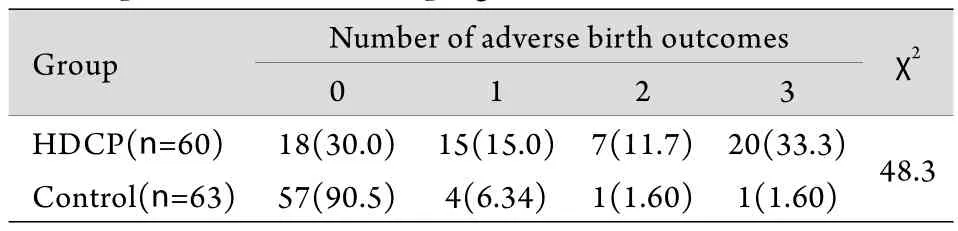
表1 两组新生儿出现不良出生结局情况比较[例(%)]Tab. 1 Comparison of adverse birth outcomes between HDCP patients and normal pregnant women [case(%)]
2.2 胎儿脐动脉血流指标比较 HDCP组脐动脉PI﹑RI﹑S/D分别为0.897±0.176﹑0.588±0.701﹑2.655±0.346,均高于对照组(分别为0.741±0.123﹑0.525±0.650﹑2.120±0.364),差异有统计学意义(P<0.05)。
2.3 不良出生结局数与脐动脉血流指标的关系以不良出生结局数作为应变量,对RI﹑PI和S/D三个指标进行多因素logistic回归分析,结果显示RI与不良出生结局数存在相关性(P<0.05)。
2.4 正常新生儿与有不良结局新生儿脐动脉血流指标比较 123例新生儿按是否有不良出生结局分为两组(有不良出生结局者48例,无不良出生结局者75例),分析三种脐动脉血流指标的差异,结果显示有不良出生结局新生儿的RI﹑PI﹑S/D均显著高于正常产儿(P<0.05,表2)。
表2 正常新生儿与有不良结局组的脐动脉血流指标比较(±s)Tab. 2 Comparison of umbilical artery bloodstream indices between normal neonates and those in adverse outcome group (±s)

表2 正常新生儿与有不良结局组的脐动脉血流指标比较(±s)Tab. 2 Comparison of umbilical artery bloodstream indices between normal neonates and those in adverse outcome group (±s)
RI. Resistance index; PI. Pulsatility index (PI); S/D. Systolic/diastolic ratio
Index Neonate asphyxia t P Low birth weight t P Premature labor t P Yes No Yes No Yes No RI 0.585±0.095 0.523±0.059 5.1 0.00 0.599±0.086 0.540±0.076 4.7 0.00 0.582±0.085 0.542±0.079 3.9 0.03 PI 0.877±0.226 0.747±0.114 4.4 0.02 0.919±0.174 0.785±0.173 3.9 0.04 0.867±0.173 0.793±0.180 4.0 0.02 S/D 2.621±1.004 2.120±0.271 4.1 0.04 2.719±0.926 2.223±0.515 4.8 0.00 2.632±0.890 2.233±0.530 4.3 0.03
3 讨 论
3.1 HDCP对出生结局的影响 国内外研究显示,在HDCP孕产妇的新生儿出生结局中,小于胎龄儿
(SGA)﹑胎儿宫内生长发育受限(FGR)﹑早产和低出生体重发生的危险性增加,成为围产儿病死的重要原因,且母孕期的HDCP还可对其子代的生后健康产生不良影响[3-4]。本研究中HDCP孕产妇以重度子痫前期患者居多,故新生儿窒息﹑低出生体重和早产等新生儿不良出生结局发生率显著高于对照组,提示HDCP可显著增加新生儿不良出生结局的风险,且可同时出现多种不良结局。
3.2 HDCP对胎儿脐动脉血流动力学的影响 在妊娠过程中,脐动脉是连接胎盘与胎儿的唯一纽带,胎儿可借此获得营养物质。正常妊娠时,随着胎盘逐渐成熟,绒毛血管增多增粗,胎盘血管阻力下降,血流量增加,以确保胎儿正常发育所需的血液供应。本研究显示HDCP组孕妇脐动脉血流的PI﹑RI和S/D比值均显著高于对照组,尤其是S/D比值增加更为明显。在正常妊娠时,随着孕周的增加,S/D比值会逐渐下降,而当发生HDCP时,血管重塑发生障碍,可引起胎盘绒毛血管痉挛甚至血管内皮损害,最终使胎盘血流灌注减少,阻力增大,导致S/D比值增高[5]。另外有研究提示在孕早期通过脐动脉血流检测诊断合并子痫前期的小于胎龄儿的敏感性要高于诊断单纯宫内发育迟缓的敏感性[6]。本研究中HDCP组与对照组脐动脉血流指标差异显著,提示胎儿脐动脉血流动力学指标可用于HDCP孕产妇的胎儿监测。
3.3 HDCP孕产妇胎儿不良出生结局与脐动脉血流指标的关系 在脐动脉血流指标中,S/D比值反映胎儿在宫内的供血供氧情况。Byun等[7]报道,胎儿脐动脉S/D比值异常增高是早产低出生体重的有效预测指标。有研究表明S/D比值高的HDCP患者中,早产儿﹑低出生体重儿﹑新生儿窒息﹑新生儿死亡的发生率均高于S/D比值低者[8]。虽然本研究结果未显示S/D比值与新生儿不良出生结局之间存在相关性,但发现在HDCP孕妇中,脐动脉RI值与不良出生结局存在正相关关系,提示该指标可作为不良围生儿结局的预测指标,对妊娠晚期RI值较高者,应加强对孕产妇及胎儿的监护,以预防不良出生结局的发生,保证母婴安全。
[1] Mccarthy FP, Kenny LC. Hypertension in pregnancy[J]. Obstet Gynecol Reprod Med, 2009, 19(5): 136-141.
[2] Le J. Obstetrics and Gynecology[M]. 7th ed. Beijing: People's Medical Publishing House, 2008. 125. [乐杰. 妇产科学[M]. 7版. 北京: 人民卫生出版社, 2008. 125.]
[3] Ferrazzani S, Luciano R, Garofalo S, et al. Neonatal outcome in hypertensive disorders of pregnancy[J]. Early Hum Dev, 2011,87(6): 445-449.
[4] Yücesoy G, Ozkan S, Bodur H, et al. Maternal and perinatal outcome in pregnancies complicated with hypertensive disorder of pregnancy: a seven year experience of a tertiary care center[J].Arch Gynecol Obstet, 2005, 273(1): 43-49.
[5] Lin JH, Liang AJ, Lin QD, et al. A multi-center study to evaluate the dynamic changes of uterine artery and umbilical artery flow in a normal pregnancy and hypertensive disorders in pregnancy[J]. Chin J Obstet Gynecol, 2010, 45(8): 583-587. [林建华, 梁阿娟, 林其德, 等. 正常妊娠和妊娠期高血压疾病孕妇子宫动脉及其胎儿脐动脉血流动态变化规律的多中心研究[J]. 中华妇产科杂志, 2010, 45(8): 583-587.]
[6] Melchiorre K, Leslie K, Prefumo F, et al. First-trimester uterine artery Doppler indices in the prediction of small-forgestational age pregnancy and intrauterine growth restriction[J].Ultrasound Obstet Gynecol, 2009, 33(5): 524-529.
[7] Byun YJ, Kim HS, Yang JI, et al. Umbilical artery Doppler study as a predictive marker of perinatal outcome in preterm small for gestational age infants[J]. Yonsei Med J, 2009, 50(1): 39-44.
[8] Xi BR, Huang SH, Chen XQ. Analyze on the umbilical artery flow S/D and birth outcomes in HDCP patients[J]. Matern Child Health Care Chin, 2006, 26(10): 1499-1501. [习斌蓉, 黄淑晖, 陈小青. 妊娠期高血压疾病患者脐动脉S/D比值与围生儿结局分析[J]. 中国妇幼保健杂志, 2006, 26(10): 1499-1501.]

