64例骨髓噬血细胞现象的回顾性分析
杨晓平,王锦程
(1、中国人民解放军第一零七医院检验科,山东 烟台264002;2、第四军医大学附属二院血液科,陕西 西安710038)
噬血细胞综合征 (hemophagocytic syndrome,HPS)又称噬血细胞性淋巴组织细胞增多症(HLH),是一组因遗传性或获得性免疫缺陷导致的以过度炎症反应为特征的疾病,其临床表现为持续发热,肝脾淋巴结肿大,全血细胞减少,皮疹出血,肝功能异常,凝血障碍,骨髓出现噬血现象。该病临床表现多样,缺乏特异性,容易误漏诊,同时病情凶险,出现多器官受累,病死率高。本文收集2009年至2012年有骨髓噬血现象的病例64例,进行回顾性分析。
1 资料与方法
1.1 临床资料 收集2009.8-2012.9间经骨髓细胞学检查提示有噬血现象的病例共64例,其中男38例,女26例。年龄2~72岁,中位年龄51岁。
1.2 研究方法 根据国际细胞细胞协会HPS-2004诊断标准[1]将患者分为两组,即噬血细胞综合征(HPS)组30例;骨髓有噬血细胞现象,但未达到HPS诊断标准的噬血细胞增多症 (非HPS)组34例。分析2组患者的临床特点。
2 结果
2.1 噬血现象的临床表现及实验室结果分析 HPS组与非HPS组均以发热病例所占比例最高,这是因为发热能较其他表现更易于被患者及临床医生发现,继而采取骨穿及其他相关检查。HPS组中,以脾大、≥2系血细胞减少、铁蛋白升高所占比例较高。非HPS组中,铁蛋白增高所占比例较高。两组比较,肝大、脾大、≥2系血细胞减少、胆红素升高、甘油三酯升高、纤维蛋白原下降、ALT升高的比例差异有统计学意义。见表1。
2.2 噬血现象的病因分析 HPS组以淋巴瘤、感染(细菌、EB病毒感染)所占比例较高,其余原因较为分散。非HPS组除了常见于感染(细菌、EB病毒感染)和血液病治疗过程中外,其它原因更为分散,包括:自身免疫性疾病、淋巴瘤、妇科疾病、ITP、结核、血小板增多症、组织细胞坏死性淋巴结炎、支原体感染、各种癌症等。见表2。
3 讨论
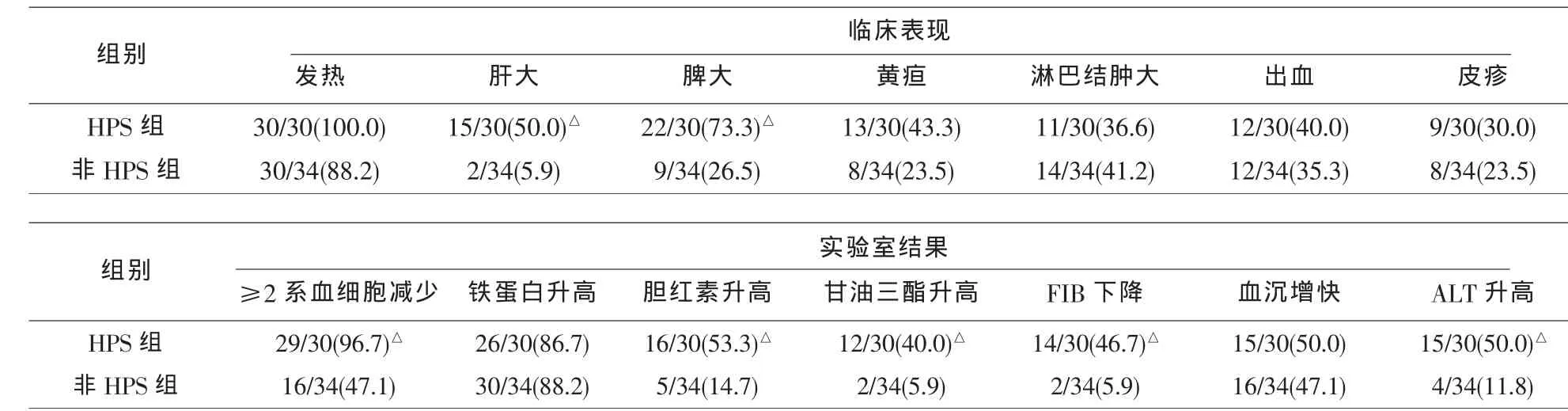
表1 64例噬血现象的临床表现及实验室结果(n,%)

表2 64例噬血现象的病因分析
HPS临床表现较为复杂,极易误诊,其本身并非独立的病症,而是并发于各种基础疾病,表现为同一的高炎症反应。HPS可分为两大类,即原发性HPS和继发性HPS。前者多见于婴幼儿,为常染色体隐性遗传性疾病,后者的病因较多,其主要有因包括感染(如病毒、细菌、真菌、支原体、立克次体、寄生虫等);血液肿瘤,尤其是恶性淋巴瘤;自身免疫性疾病等。原发性和继发性HPS在许多临床情况下常常难以区分,例如原发性HPS不仅可发生于婴幼儿和少年儿童,也可在成人感染后诱发。目前研究认为,嗜血细胞的产生是体内T淋巴细胞功能失调,导致炎症细胞因子瀑布,包括肿瘤坏死因子、 干扰素、IL-1β、IL-6、IL-12 和 IL-18 等,这些细胞因子的不断产生,导致全身各组织器官的损伤以及吞噬细胞的活化,最终产生嗜血细胞的现象。外周血细胞两系或两系以上减低是HPS的一个典型表现,提示体内有噬血细胞吞噬血细胞现象。噬血细胞吞噬细胞可引起铁蛋白显著升高,TG升高。HPS合并干细胞合成障碍,可导致凝血因子减少,FIB合成减少[2]。HPS骨髓像,早期只有少量噬血细胞,且常为灶性分布,需要仔细寻找噬血组织细胞,特别注意在涂片片尾及边缘寻找,骨髓中找到吞噬完整形态的有核细胞、白细胞、血小板可作为早期HPS诊断的重要依据之一。有报道显示CA125增高与HPS进展、低治疗反应率和不良预后有关,这有待进一步研究。
总之,HPS临床表现复杂多样,易与其他疾病症状混淆重合,需对本病提高认识,早期诊断,早期治疗,以提高生存率。许多患者在疾病初期的临床表现可能并不完全符合HPS-2004诊断标准,但由于其病情凶险,常引起多器官衰竭,病死率高,因此,对于高度怀疑HPS的患者,不应拘泥于HPS的诊断标准,必要时应早期给予相应的治疗,以防止病情进展至不可逆转的阶段[3]。
[1]张之南,沈悌.血液病诊断及疗效标准[M].第3版.北京:科学出版社,2007:254.
[2]刘潇潇,练颖.噬血细胞综合征的临床研究进展[J].华西医学,2012,27(2):203-205.
[3]张文曦,孙雪梅.噬血细胞性淋巴组织细胞增生症诊治进展[J].临床血液学杂志,2012,25(1):58-63.

