腹股沟疝腹腔镜手术规范化操作指南
大中华腔镜疝外科学院,中华医学会外科分会腹腔镜与内镜外科学组,中华医学会外科分会疝与腹壁外科学组
2012年6月29日在重庆召开的第七届全国疝和腹壁外科年会上,中华医学会外科分会腹腔镜与内镜外科学组、中华医学会外科分会疝与腹壁外科学组共同合作,成立了大中华腔镜疝外科学院。学院的目的是推广最新的腔镜疝修补理念,培训相关技术,规范操作流程,推动学术学科的发展。此后,学院根据各位专家的经验,并结合最新的国内外文献,制定了《腹股沟疝腹腔镜手术规范化操作指南》,经过反复的专题讨论,于2013年4月29日在济南召开的第一次大中华腔镜疝外科学院工作会议上完成全面修订,现公布如下。
1 经腹腹膜前修补术(transabdominal preperitoneal,TAPP)
1.1 术前准备 同传统开放手术。
1.2 麻醉与体位 建议行气管内插管全身麻醉。患者取头低脚高10~15度平卧位。术者立于患侧对侧,助手立于患侧或头侧持镜。监视器置于手术台下方正中(图1-1、图1-2)。
图1-1 手术室布局(右侧疝)

图1-2 手术室布局示意图(右侧疝)
1.3 手术步骤
1.3.1 套管的穿刺 脐孔穿刺,建立CO2气腹,压力维持在15 mmHg。常规置入3枚套管:脐孔穿刺10~12 mm套管,置入30度腹腔镜,患侧腹直肌外侧平脐水平、对侧腹直肌外侧脐下水平分别穿刺5 mm套管作为操作孔(图1-3)。如为双侧疝,则两侧套管应置于对称位置。
1.3.2 腹腔探查 进入腹腔后,首先应辨认5条皱襞及2个陷窝:位于中央的为脐中皱襞,这是中线的标志。脐中皱襞的两侧是脐内侧皱襞,脐内侧皱襞的外侧是脐外侧皱襞,其后方是腹壁下动静脉。这5条皱襞将此部位的腹膜前区域分为三个陷窝:(1)膀胱上窝:位于两条脐内侧皱襞间,后方有膀胱,前方有腹直肌保护;(2)内侧陷窝:位于脐内侧皱襞与脐外侧皱襞间,是腹股沟直疝突出的部位;(3)外侧陷窝:位于脐外侧皱襞的外侧,是腹股沟斜疝突出的部位(图1-4)。其次观察疝的部位、大小、内容物等,以及对侧有无“隐匿疝”,并记录疝的类型与分型。
1.3.3 腹膜切开 在疝缺损上缘自脐内侧皱襞至髂前上嵴切开腹膜,游离上、下缘的腹膜瓣,进入腹膜前间隙,所有的操作均在腹横筋膜后方进行,不切开腹横筋膜。需注意两点:(1)内侧不能超过脐内侧皱襞,以免损伤膀胱;(2)切开中间腹膜时应避免损伤腹壁下动静脉。
1.3.4 疝囊的处理 (1)斜疝疝囊:位于腹壁下动脉的外侧,由内环口进入腹股沟管,其后方有输精管、精索血管,疝囊外如有“脂肪瘤”应切除,否则“脂肪瘤”可滑入腹股沟管,引起类似“腹膜外滑疝”的复发[1]。将斜疝疝囊经腹股沟管内拉回并向腹腔内高位回纳,回纳后的疝囊无需高位结扎(图1-5)。将疝囊自内环口水平与其后方的精索血管、输精管分离5~6 cm,这种“超高位”游离疝囊的方法称为“精索的腹壁化”(perietalizationofspermatic cord)[2],“腹壁化”的目的是保证足够大的补片可平铺在精索成分上而不会蜷曲(图1-6)。理论上而言,所有的疝囊都应尽可能完整剥离,残留的囊壁可增加术后血清肿的几率。但对于较大、病程较长的斜疝疝囊,疝囊与精索粘连致密,想完全将精索分离出来往往非常困难,强行剥离又可引发术后血肿,此时可横断疝囊,远端旷置,近端再与精索充分游离,完成精索的腹壁化。在“精索腹壁化”过程中,有时会看到一条连接于腹膜、输精管、精索血管后方的环状纤维索带,此结构可能来源于胚胎发育时期的腹横筋膜深层,称为腹膜前环(preperitoneal loop)[3]。腹膜前环可影响输精管、腹膜的分离,可切断(图1-7)。(2)直疝疝囊:位于腹壁下动脉内侧的直疝三角内,处理较方便,因其后方无输精管、精索血管,只需将腹膜瓣(疝囊)、腹膜前脂肪结缔组织自直疝三角中全部回纳,疝囊无需结扎。直疝疝囊均可完全回纳,无需横断。完全解剖出疝囊后,即可全程显露耻骨支、髂耻束。髂耻束是腔镜视野下特有的解剖结构,是覆盖在腹股沟韧带上的腹横筋膜,其走向与腹股沟韧带完全相同(图1-8)。直疝缺损处的腹横筋膜明显增厚,称为“假性疝囊”,不要误认为疝囊而强行剥离。较大的直疝缺损术后会留有一空腔,可将“假性疝囊”拉出后与陷窝韧带或耻骨梳韧带钉合固定,既可将松弛的腹横筋膜拉紧,又可降低术后血清肿的发生率[4](图1-9)。(3)股疝疝囊:处理原则与直疝相同。完成直疝三角区的解剖后,还应检查股环。股疝的疝囊及腹膜前脂肪往往嵌顿于股环内,如果回纳困难,可松解直疝与股疝间的髂耻束,将嵌顿的组织回纳。

图1-3 套管穿刺部位示意图(右侧疝)

图1-4 皱襞与陷窝

图1-5 斜疝的分离

图1-6 斜疝疝囊的“超高位”游离(精索的腹壁化)
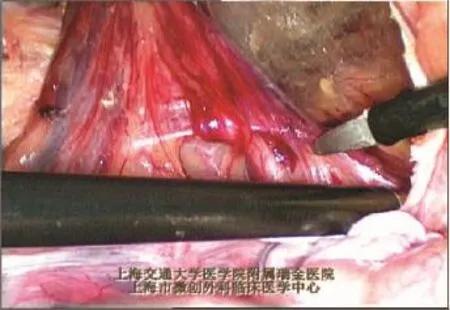
图1-7 腹膜前环
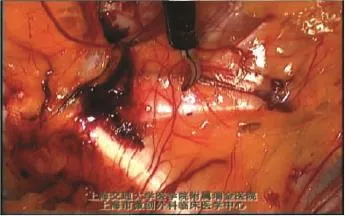
图1-8 髂耻束
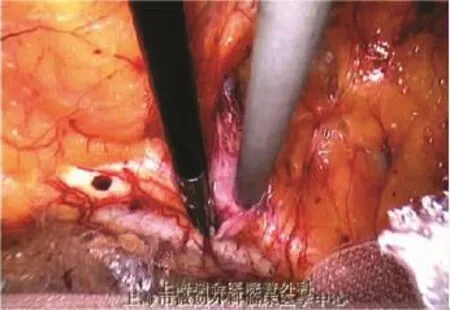
图1-9 腹横筋膜与耻骨梳韧带固定
1.3.5 腹膜前间隙的解剖及分离范围 斜疝疝囊充分游离后可见其后方的精索血管、输精管,外侧是精索血管,内侧是输精管,两者在内环口水平会合后进入腹股沟管。在精索血管、输精管围成的三角形间隙内有髂外动静脉穿过,称为危险三角(Doom三角),此处严禁过度分离、钉合补片,否则可引发致命的出血。继续向内侧分离,进入耻骨膀胱间隙(Retzius间隙),解剖暴露整个耻骨联合、耻骨梳韧带(Cooper韧带),在耻骨梳韧带外侧靠近髂静脉的区域,有时会有一根粗大的动脉吻合支跨过,这是一支异常的闭孔动脉,上方与腹壁下动脉相连,下方与闭孔动脉相连,一旦损伤,可引发相当麻烦的出血,曾经有死亡的报道,称为死亡冠(Corona Mortis)或死亡环(Circle of Death)[5](图 1-10)。在耻骨膀胱间隙的深面,耻骨后静脉丛向会阴方向汇集成阴茎背侧静脉丛(图1-11),这是一些横行粗壮密集的静脉血管支。在分离耻骨膀胱间隙时不能过于深入,如果超过耻骨支的纵轴面,就有可能损伤耻骨后静脉丛[6]。一旦损伤,止血非常困难,必须引起重视。然后向外侧分离进入Bogros间隙、髂窝间隙。分离髂窝间隙时,注意不要损伤“疼痛三角”内的神经,“疼痛三角”位于精索血管外侧、髂耻束下方,有股外侧皮神经、生殖股神经股支穿过。腹膜前间隙的分离范围大致为:内侧至耻骨联合并越过中线,外侧至髂腰肌、髂前上棘,上方至联合肌腱上2~3 cm,内下方至耻骨梳韧带下方约2 cm,外下方至精索腹壁化(图1-12)。此范围的分离是保证可置入足够大的补片。
1.3.6 补片的覆盖范围 腹膜前间隙的分离完成以后,可看到在人体的腹股沟部位有一个薄弱区域,内界为腹直肌,外界为髂腰肌,上界为联合肌腱,下界为耻骨支、耻骨梳韧带,这个被肌肉、耻骨围成的区域称为肌耻骨孔(图1-13)。补片修复的原则是代替腹横筋膜覆盖整个肌耻骨孔,并与周围的肌性、骨性组织有一定的重叠。补片覆盖的范围即上述腹膜前间隙分离的范围,具体而言,补片上方应覆盖联合肌腱2~3 cm,外侧至髂前上棘,内侧必须覆盖腹直肌、耻骨结节并超过中线,下方内侧应插入耻骨膀胱间隙而不能直接覆盖在膀胱上,下方外侧必须做到精索的“腹壁化”[7]。建议使用10 cm×15 cm的补片(图1-14)。补片覆盖的方法在男女之间是不同的。男性患者,精索的“腹壁化”较方便,可将补片直接平铺在精索上,操作简单;而女性患者,子宫圆韧带与腹膜粘连致密,如无法将子宫圆韧带“腹壁化”,建议将补片剪一开口,绕过子宫圆韧带后再缝合开口,相当于在加强腹股沟管后壁的同时进行了内环口的整形(图1-15)。也有将子宫圆韧带切断后再覆盖补片的报道。

图1-10 死亡冠
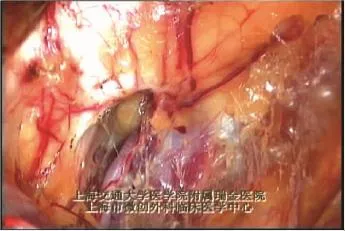
图1-11 耻骨后静脉丛

图1-12 腹膜前间隙的解剖和分离范围
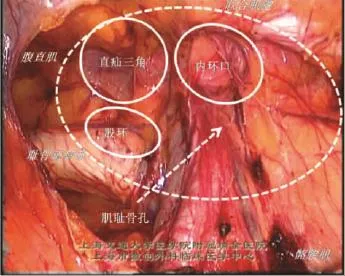
图1-13 肌耻骨孔
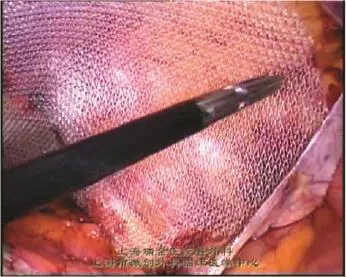
图1-14 补片的覆盖范围(男性患者)
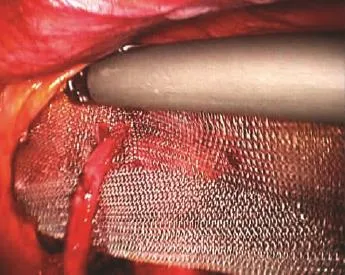
图1-15 补片的覆盖(女性患者)
1.3.7 补片的固定 补片是否需要固定有不同的看法,文献报道,如果选用足够大的补片(10 cm×15 cm),<4 cm的斜疝补片可不固定,具体可根据术者的经验、疝的类型分型、补片的种类决定是否固定[8]。补片的固定可采用缝合、疝固定器、医用胶等各种方法,为避免发生并发症、疼痛,目前多倾向使用医用胶固定补片[9]。如采用缝合或疝钉,必须注意只有4个结构是可以用来固定补片的:联合肌腱、腹直肌、陷窝韧带、耻骨梳韧带。严禁在危险三角、死亡冠、神经区域内钉合补片。
1.3.8 腹膜的关闭 可采用缝合或疝固定器等方法关闭腹膜(图1-16)。术后仔细探查腹膜关闭是否紧密、横断的疝囊是否关闭,以免术后发生肠粘连。
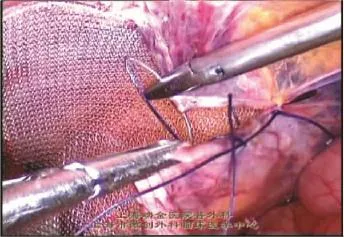
图1-16 腹膜关闭
1.4 术后处理 术后6 h恢复流质或半流质饮食,24 h恢复普食。术后24 h可出院。
2 完全腹膜外疝修补术(totally extraperitoneal,TEP)
2.1 术前准备 同开放手术。
2.2 麻醉与体位 同TAPP。
2.3 手术步骤
2.3.1 套管置入的部位与方法 (1)第一套管的置入部位与方法:采用开放式,于脐孔下0.5~1.0 cm处做1.0 cm小切口,直至白线。将皮肤、皮下组织用皮肤拉钩向两侧牵拉,显露腹直肌前鞘。切开白线,暴露两侧腹直肌,用皮肤拉钩将腹直肌向两侧牵开,进入到腹直肌背侧与腹直肌后鞘间的间隙,伸入剪刀或弯钳,扩大此间隙,将10~12 mm第一套管置入腹膜前间隙(图2-1)。
(2)第二、第三套管的穿刺部位主要有以下几种方法:①中线位:第二、第三套管均为5 mm,脐孔与耻骨联合正中连线上约1/3及下1/3处穿刺进入腹膜前间隙(图2-2)。由于3枚套管部位均在正中线上,形成的操作角度不够理想,有可能导致器械间的相互干扰。但套管安置在中线最方便,不容易穿破腹膜,是目前最常用的方法。②中侧位:第二套管穿刺在脐孔与耻骨联合正中联线上1/3处。置入器械后向患侧分离扩大腹膜前间隙,再于腹直肌外侧脐下水平穿刺入第三套管(图2-3)。此方法不能用于双侧疝。③双侧位:于第一套管的穿刺部位伸入一个手指,进入腹膜前间隙后向两侧进行简单分离,再在手指的引导下于两侧腹直肌外侧平脐或脐下水平分别穿刺入第二、第三套管(图2-4)。此方法器械间保持一定的操作角度,不容易互相干扰,但必须用手指预先进行腹膜前间隙的分离。

图2-1 第一套管的置入部位
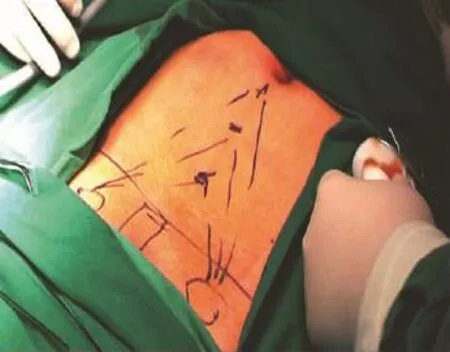
图2-2 第二、第三套管的穿刺部位(中线位)
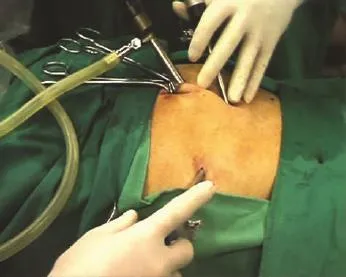
图2-3 第二、第三套管的穿刺部位(中侧位)
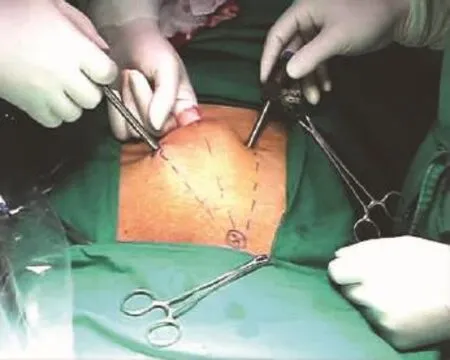
图2-4 第二、第三套管的穿刺部位(双侧位)
2.3.2 腹膜前间隙的建立 可采用球囊分离器分离扩大腹膜前间隙,但费用较贵,也可用手指分离法或镜推法分离扩大腹膜前间隙[10]。镜推法是目前最常用的方法,通过第一套管置入腹腔镜,至腹直肌与后鞘间。将镜头对准耻骨联合方向,于网状疏松的无血管区域内前后移动,分离腹膜前间隙。腹横筋膜有深浅两层,浅层是真正意义上的腹横筋膜,紧贴于肌层组织的后方,深层是一些纤维组织,与腹直肌后鞘相连(图2-5a、图2-5b)。镜推法中,镜头是沿腹直肌后鞘向前推进的,因此所进入的层次是在腹横筋膜深层的前方,需在此间隙继续分离剪开腹横筋膜深层,才能到达真正的腹膜前间隙操作空间,因此,TEP的操作空间应是在腹横筋膜浅层与腹膜间的间隙,而不是在腹横筋膜浅深两层之间[11]。
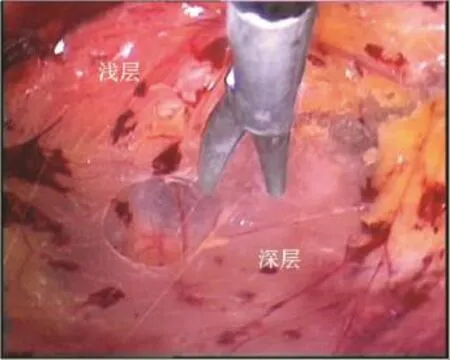
图2-5 a 腹横筋膜浅层和深层

图2-5 b 腹横筋膜浅层和深层(示意图)
2.3.3 腹膜前间隙的分离步骤 (1)耻骨膀胱间隙(Retzius间隙)的分离:进入腹膜前间隙后,首先进行耻骨膀胱间隙(Retzius间隙)的分离,TEP术中,腹膜前间隙一旦建立成功,耻骨膀胱间隙自然就形成了,只需进行简单分离即可显露耻骨联合、耻骨梳韧带。再逐渐向外侧分离。在此过程中应完成直疝、股疝的探查与处理。直疝、股疝疝囊的处理同TAPP(图 2-6、图2-7)。

图2-6 直疝的分离

图2-7 股疝的分离
(2)髂窝间隙的分离:完成耻骨膀胱间隙的分离后,不要急于寻找斜疝疝囊,而应先对髂窝间隙进行分离。此间隙位于腹壁下血管与髂前上棘之间,是Bogros间隙向外侧的延续。在腹壁下动脉的外侧轻轻推开覆盖在联合肌腱上的腹横筋膜与腹直肌后鞘及腹膜间的粘连,充分显露髂窝间隙,此时斜疝的外缘自然显露出来(图2-8)。在分离髂窝间隙的过程中注意不要损伤“疼痛三角”内的神经。

图2-8 斜疝的分离
(3)斜疝疝囊的分离:耻骨膀胱间隙、髂窝间隙分离后,可很方便地找到斜疝疝囊。斜疝疝囊如能完全游离,处理同TAPP;如疝囊较大不能完全回纳,在横断疝囊前或后一定结扎关闭近端腹膜(图2-9),以免补片外露与肠管发生粘连。如腹膜破损“漏气”影响手术视野时,可于脐孔或右季肋区插入气腹针,以缓解气腹。腹膜前间隙的解剖范围同TAPP(图2-10)。

图2-9 斜疝疝囊的结扎
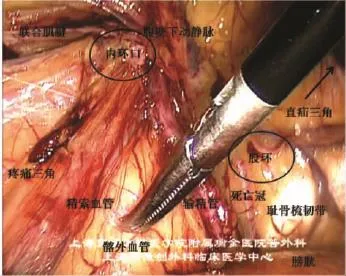
图2-10 腹膜前间隙的解剖范围
2.3.4 补片的覆盖范围与固定 同 TAPP(图2-11)。

图2-11 补片的覆盖
2.3.5 CO2气体的释放 用器械将补片的下缘压住,直视下缓缓放出CO2气体,这样可保证补片被腹膜覆盖,不会引起卷曲(图2-12)。TEP阴囊气肿的发生率高于TAPP,因此拔除套管前应将阴囊内的气体释放。如腹腔内存在CO2气体,可用气腹针或5 mm套管释放气体。
2.3.6 术后检查 术后可进入腹腔,检查有无腹膜破损、补片是否展平、有无疝内容物损伤等情况(图2-13)。此步骤并非必须。
2.4 术后处理 同TAPP。

图2-12 CO2气体的释放
图2-13 术后腹腔检查
执笔:李健文,王明刚,唐健雄,郑民华
参加编写讲师(按姓名拼音顺序):蔡小勇,董 峰,胡友主,蒋 斌,刘 昶,罗 放,雷 霆,刘小南,毛忠琦,王卫军,姚 干,张 成,曾冬竹,张光永,曾玉剑
审订讨论专家(按姓名拼音顺序):陈 杰,陈 双,顾 岩,胡三元,黄鹤光,嵇振岭,克力木·阿不都热依木,李基业,马颂章,田利国,田 文,许 军,姚琪远
鸣谢:大中华腔镜疝外科学院在成立和工作开展过程中得到“巴德医学科学中心疝发展研究院”的大力支持,特此致谢!
[1] Nasr AO,Tormey S,Walsh TN.Lipoma of the cord and round ligament:an overlooked diagnosis?[J].Hernia,2005,9(3):245-247.
[2] Alexandre JH,Bouillot JL,Dupin P,et al.Cure of inguinal hernias with large preperitoneal prosthesis:Experience of 2,312 cases[J].J Minim Access Surg,2006,2(3):134-138.
[3] Mainik F,Quast G,Flade-Kuthe R,et al.The preperitoneal loop in inguinal hernia repair following the totally extraperitoneal technique[J].Hernia,2010,14(4):361-367.
[4] Reddy VM,Sutton CD,Garcea G,et al.Laparoscopic repair of direct inguinal hernia:a new technique that reduces the development of postoperative seroma[J].Hernia,2007,11(5):393-396.
[5] Moreno-Egea A,Paredes PG,Perello JM,et al.Vascular injury by tacks during totally extraperitoneal endoscopic inguinal hernioplasty[J].Surg Laparosc Endosc Percutan Tech,2010,20(3):129-131.
[6] Paul JF,Virag R.Does anatomy of the pubic arch interfere with the maintaining of erection?[J].J Sex Med,2013,10(3):777-781.
[7] Feng B,He ZR,Li JW,et al.Feasibility of incremental laparoscopic inguinal hernia repair development in China:an 11-year experience[J].J Am Coll Surg,2013,216(2):258-265.
[8] Sajid MS,Ladwa N,Kalra L,et al.A meta-analysis examining the use of tacker fixation versus no-fixation of mesh in laparoscopic inguinal hernia repair[J].Int J Surg,2012,10(5):224-231.
[9] Fortelny RH,Petter-Puchner AH,Glaser KS,et al.Use of fibrin sealant(Tisseel/Tissucol)in hernia repair:a systematic review[J].Surg Endosc,2012,26(7):1803-1812.
[10] Misra MC,Kumar S,Bansal VK,et al.Total extraperitoneal(TEP)mesh repair of inguinal hernia in the developing world:comparison of low-cost indigenous balloon dissection versus direct telescopic dissection:a prospective randomized controlled study[J].Surg Endosc,2008,22(9):1947-1958.
[11] Memon MA,Quinn TH,Cahill DR.Transversalis fascia:historical aspects and its place in contemporary inguinal herniorrhaphy[J].J Laparoendosc Adv Surg Tech A,1999,9(3):267-272.

