甲状腺功能检测在社区65岁及以上老年人管理中的意义
廖粤媛 周华 曾小龙 贺双强 苏雪梅
甲状腺功能减退症(简称甲减),是由于甲状腺素合成、分泌或生物效应不足所致的一组疾病[1-2]。随年龄增加,其患病率逐渐上升。老年人因生理机能减退缺乏特异表现,且多为亚临床甲减,仅凭临床表现极易被漏诊。本研究选取社区65岁及以上老年人进行甲状腺功能检测,旨在早期发现老年人甲减患者,早期治疗,改善老年人健康水平和生活质量,探索甲状腺功能检测在社区65岁及以上老年人管理中的价值。
1 资料与方法
1.1 临床资料 选取2012年1月~2012年6月在广东省韶关市浈江区太平社区志愿参与建立健康档案的65岁及以上老年人120例,其中男性72例,女性48例,年龄均≥65岁。全部老年人既往均无甲状腺疾病病史,实验前2~4周内未使用影响甲状腺功能的任何药物,试验开始前均接受一般的健康检查、心电图与血压测量。全部老年人分为实验组(有基础疾病,或血糖、血脂、血压异常老年人)和对照组(正常健康老年人),其中实验组68例,对照组52例,两组患者在年龄、性别等方面比较,差异均无统计学意义(P>0.05),具可比性。
1.2 方法 全部老年人均接受甲状腺功能检测,包括游离3碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、三碘甲状腺原氨酸(TT3)、血清总甲状腺素(TT4)、促甲状腺激素(TSH)、甲状腺球蛋白抗体(TGAb)及甲状腺过氧化物酶抗体(TPOAb)。检测方法:受测者需空腹12h,可以饮少量水,坐位5min后进行抽血,取血前24h不可饮酒、不剧烈运动,血标本保存于密闭试管中,不行抗凝,尽快送至实验室。血标本室温下静置30~35min,离心,尽快将血清吸出,采用ACS180全自动化学发光免疫分析仪测定FT3、FT4、TT3、TT4,血TSH采用高灵敏度免疫分析法进行测量。
1.3 评价标准 甲状腺功能减退症的诊断标准[3]为:TSH升高,其余指标FT3、FT4、TT3、TT4降低。
1.4 统计学方法 采用SPSS15.0统计软件对所有数据进行统计学分析,其中计量资料以(x±s)表示,采用t检验,而计数资料采用χ2检验。P<0.05,说明差异具统计学意义。
2 结果
两组老年人的FT3、FT4、TT3、TT4、TSH测定见表1。结果显示,实验组的血清FT3、FT4、TT3、TT4均明显低于对照组,而TSH明显高于对照组,差异均存在统计学意义(P<0.05)。
实验组检测出TPOAb和TgAb阳性各4例,而对照组无检查出TPOAb和TgAb阳性,故两组的TPOAb和TgAb阳性率均具有统计学意义(P<0.05)。
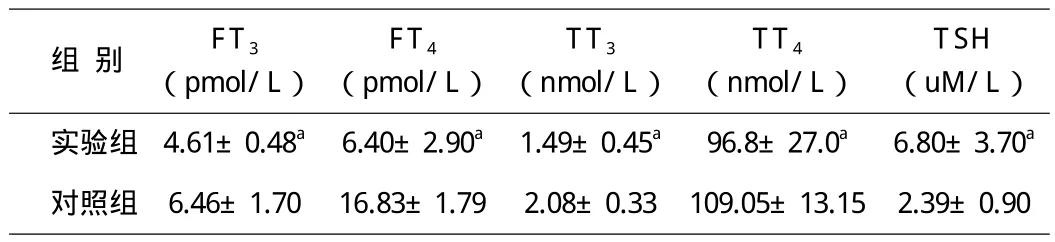
表1 两组老年人的FT3、FT4、TT3、TT4、TSH测定(x±s)
3 讨论
临床甲状腺功能减退症在老年人群中发病率为5%~10%,年龄超过74岁男性为16%,超过60岁女性为20%[4]。功能减退始于老年期或由成人甲减过渡到老年期者均称为老年甲减。老年人由于生理机能减退,自身免疫的改变,易患免疫性疾病等因素,因此老年甲减在临床上并非少见。成年型甲减主要影响代谢及脏器功能,因其起病隐匿,主要表现大多为非特异性症状,仅凭临床表现容易误诊[5-6]。如能及时确诊经甲状腺素替代治疗多预后良好,故应强调早期诊断。
本研究结果显示,实验组的血清FT3、FT4、TT3、TT4均明显低于对照组,而TSH明显高于对照组,差异均存在统计学意义(P<0.05);实验组检测出TPOAb和TgAb阳性各4例,而对照组无检查出TPOAb和TgAb阳性。目前老年人的健康问题日益突出,65岁及以上老年人面临生理、心理等多种疾病的困扰,高血压、糖尿病等慢性病患病率高,所以社区65岁及以上老年人管理中更注重检测血压、血糖、血脂等。但这些慢性疾病的症状易与甲减症状相混淆,往往造成甲减的漏诊或误诊,影响治疗效果,同时也加重老年人的经济和心理负担。针对现状,医务人员及老年人应增加对甲减的重视,旨在及早发现老年甲减,早期治疗,进而改善老年人健康水平和生活质量,故甲状腺功能检测在老年人管理中具有重要的临床意义。
[1]任志玲,李廷尉,叶学和.老年甲状腺功能减退症30例临床分析[J].中国现代药物应用,2009,3(22):53-54.
[2]王艳华,张琳,张悦.成年型甲状腺功能减退症误诊原因分析[J].中华现代内科学杂志,2008,5(4):53.
[3]李益明.老年人甲亢与甲减的诊治[J].老年医学与保健,2010,16(1):4-6.
[4]Canaris GJ, Manowitz NH, MayorGM, et a1. The Colorado thyroid disease prealenee sotudy[J]. Arch Intern Med,2000,160(4):526-534.
[5]叶任高,陆再英.内科学[M].6版.北京:人民卫生出版社,2003:736.
[6]李燕.甲状腺机能减退的临床治疗与分析[J].当代医学,2010,16(22):34-35.

