颈动脉粥样硬化斑块与脑梗死相互关系的临床研究
罗丽敏
(厦门第三医院超声诊断科,福建厦门 361100)
脑梗死是神经内科的常见病和多发病,颈动脉粥样硬化是脑血管病尤其是脑梗死的重要危险因素之一,一直为临床所关注,我院应用彩色多普勒超声对132例脑梗死患者进行颈动脉的超声检查,通过对颈动脉粥样硬化斑块的性质、狭窄程度进行分析,旨在探讨颈动脉粥样斑块与脑梗死的关系。
1 资料与方法
1.1 研究对象 本组132例均为我院自2005年10月~2009年12月的住院患者,男93例,女39例,年龄47~91岁,平均(69.37±8.53)岁,脑梗死诊断均符合全国第四届脑血管病学术会议(1995)制定的诊断标准:①突然发病的中老年人,多有高血压、高血脂、糖尿病等病史。② 部分发病前有TIA史。③在安静休息时发病,症状逐渐加重,发病时神志清醒,出现偏瘫、失语等神经系统局灶性体征。④头颅CT或MRI发现梗死灶或排除出血性脑卒中和炎症性疾病。
1.2 仪器与方法 使用Philips-iu22及Ge-vivid7彩色多普勒超声显像诊断仪,探头频率5.0~17.0MHz。患者取仰卧位,最大限度暴露颈部。以二维超声自颈动脉起始部向头侧、沿胸锁乳突肌外缘颈动脉长轴作纵向或横向扫查,依次显示颈总动脉近心端、主干、分叉处、颈内动脉及颈外动脉。观察内容包括血管内径、内膜是否平滑、颈动脉内-中膜厚度(intima media thickness;IMT)、管壁局部是否有斑块形成、斑块类型、厚度及所累及范围。有无管腔狭窄,及判断狭窄率(采用直径法)。
1.3 颈动脉粥样硬化诊断标准[1]IMT(颈总动脉管腔内膜面的前缘到中—外膜面前缘的垂直距离)≥0.9mm诊断为内—中膜增厚硬化;管腔内膜局部隆起增厚并凸向管腔,IMT>1.2mm诊断为粥样硬化斑块形成。依据斑块的回声特点,将斑块分为:低回声斑、等回声斑、强回声斑,或是均质型、不均质型。
1.4 统计学分析 应用SPSS18.0软件对数据进行统计学分析,计数资料采用χ2检验及t检验,计量资料以±s表示,P<0.05为差异有统计学意义。
2 结果
132例脑梗死病人中,123例(93.2%)有不同程度的颈动脉粥样硬化,伴有斑块者112例(84.5%),其中105例(79.6%)与脑梗死部位存在同侧相关性。斑块以颈动脉分叉处最多见,其次为颈总动脉,再次为颈内动脉起始段。其中软斑、混合斑55例(图1),发生脑梗死42例(76.4%,图2);硬斑57例,发生脑梗死14例(24.6%),两者比较差异有统计学意义(P<0.05)。132例脑梗死病人中,5例血管内膜、管腔内径正常;15例血管内膜不光滑,管径正常;72例血管狭窄<50%;32例血管狭窄50%~70%(图3,4);8例狭窄 >90%。血管狭窄 <50%的占69.7%。
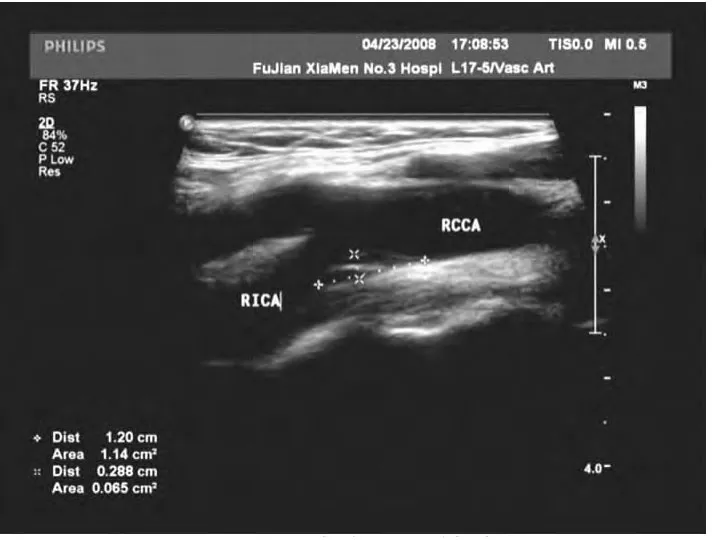
图1 颈动脉分叉处软斑
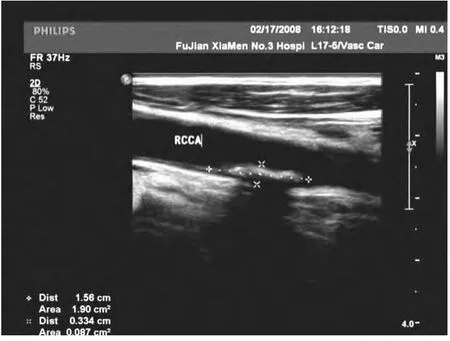
图2 颈总动脉后壁硬斑
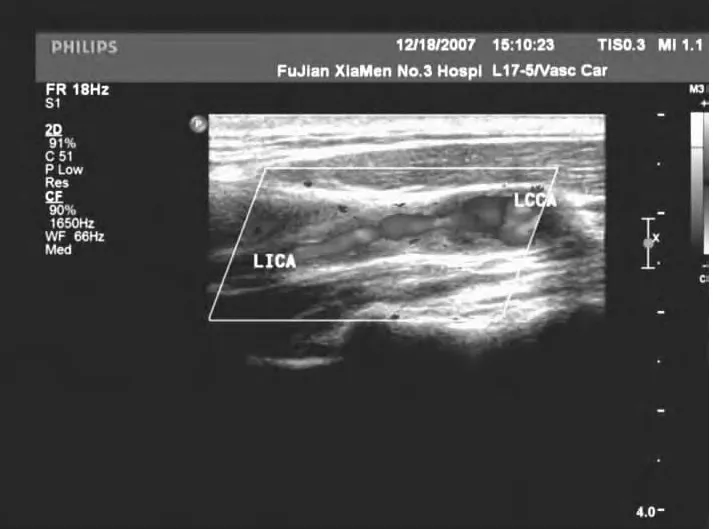
图3 颈内动脉重度狭窄血流细窄

图4 颈内动脉重度狭窄血流频谱
3 讨论
动脉粥样硬化是心脑血管疾病的病理基础,脑梗死患者多伴有颈动脉粥样硬化,本研究脑梗死患者中伴有颈动脉粥样硬化123例,占93.2%,而动脉粥样硬化斑块的检出率112例,占84.5%。伴有软斑、混合斑的患者脑梗死的发生率较硬斑的患者脑梗死的发生率明显增高(P<0.05),颈动脉粥样硬化在斑块形成部位存在不同程度管腔狭窄。血管狭窄率<50%者占69.7%。故脑梗死的发生不仅与颈部血管狭窄程度有关,而且与斑块性质密切相关。
动脉粥样硬化是一种累及全身动脉血管,特别是弹力型动脉的非炎症性、退行性和增生性病变。动脉粥样硬化的形成主要与动脉血管内皮细胞和血管平滑肌细胞受到各种损伤有关。动脉粥样硬化的基本病理变化早期为脂纹改变,逐渐发展为纤维斑块和粥样硬化斑块,若在此基础上出现斑块内出血,斑块破裂脱落,附壁血栓形成及继发血管狭窄,可引起相应的血液流变学变化,导致心脑血管病的发生[2]。颈动脉作为脑动脉的上游血管,其硬化程度与脑血流供应直接相关。有报道[3]证实:颈动脉斑块预测脑血管病变的敏感性为84%,特异性为79%。斑块分布于分叉处最多,可能与分叉处受到的血流冲击力大,易致血管内膜损伤和脂质等成分沉积有关,且血小板在分叉处受到高剪切力的影响,易致血小板活化,促进血小板聚集、释放、黏附,形成血栓。动脉粥样硬化斑块是动脉粥样硬化最主要的病理形态学改变,斑块的大小及颈动脉狭窄程度、斑块表面形态(光滑、粗糙或溃疡)、斑块的组织学性质(脂质性、纤维增生、钙化或斑块内出血)均与缺血性脑血管病密切相关。一般认为,斑块表面粗糙,特别是有溃疡或壁龛的斑块是脑栓子的重要来源。值得重视的是斑块的组织学性质,也是影响脑卒中危险性大小的重要因素。Fourcelot[4]等认为,低回声、易出血、变化快、体积短期内增大的斑块引发卒中的危险性高。
动脉粥样硬化是一种全身慢性疾病,其病变主要累及体循环的大中型动脉,颈动脉粥样硬化是全身动脉粥样硬化的一部分,因此已证实造成全身动脉粥样硬化的病因同样是颈动脉粥样硬化的危险因素,这些危险因素包括年龄、性别、高血压、糖尿病、周围血管病、心脏病、吸烟、红细胞压积增高、纤维蛋白原增高和高脂血症等。本研究结果提示:颈动脉斑块的形成与年龄密切相关,随着年龄增大,斑块的发生率明显增加。有学者[5]对319例健康人群进行颈动脉B超检查,发现劲总动脉(CCA)平均IMT增厚与年龄呈线形关系,IMT与斑块形成与70~80岁年龄段密切相关,因此认为IMT增厚是年龄老化的生理效应。高血压及糖尿病也是颈动脉粥样硬化斑块形成的独立危险因素,这与国内外文献报道一致[6,7]。除上述危险因素外,现已证实血中脂蛋白(a)[LP(a)]、抗氧化型低密度脂蛋白抗体(ox-LDL)、抗热休克蛋白(HSP)抗体等都参与了颈动脉粥样硬化的形成。
颈动脉粥样硬化与脑梗死密切相关,采用彩色多普勒超声检查颈动脉的内中膜厚度、管腔内径、有无斑块、溃疡、血管狭窄及血流动力学改变,可早期评价动脉粥样硬化和判断动脉粥样硬化进展程度。早期诊断、早期治疗,控制危险因素,防止或延缓动脉粥样硬化的发展,对于减少脑血管事件的发生有意义。本研究的局限性在于样本量较少,对斑块性质的研究尚有待于其它技术方法的进一步验证。
[1] 温朝阳.血管超声经典教程[M].第5版.北京:人民军医出版社,2008:94-102.
[2] 杨光华.病理学[M].第5版.北京:人民卫生出版社,2001:126-127.
[3] 王李莉,姜玉新,乌正赉等.高血压及心脑血管疾病与颈动粥样硬化[J].中华心血管病杂志,1996,24:126-129.
[4] Fourcelot L,Tranquart F,Bray JM,et al.Ultrasound characterization and quantification of carotid atherosclerosis lesions[J].Minerva Cardioangiol,1999,47(1):15-24.
[5] Homma S,Hirose N,Ishida H,et al.Carotid plaque and intima media thickness assessed by Bmode ultrasonography in subjects ranging from young adults to centenarians[J].Stroke,2001,32(4):830-835.
[6] 邓爱玲,陈琦玲,马济顺.等.高血压病患者颈动脉粥样硬化病变与脑梗死关系的初步探讨[J].中华老年医学杂志,2001,20(2):96-98.
[7] StenslandBugge E,Bonaa KH,Jonkimsen O.Age and sex differences in the relationship between inherited and lifestyle risk factors and subclinical carotid atherosclerosis:the tromso study[J].Atherosclerosis,2001,154(2):437-448.

