阻塞性睡眠呼吸暂停诊治流程——案例分析
李 韵 雷 飞 唐向东
阻塞性睡眠呼吸暂停是指阻塞性睡眠呼吸暂停低通气综合征(Obstructive sleep apnea syndrome,OSAS),是一种常见的睡眠呼吸障碍,在人群中的流行率约为5%。经整夜多导睡眠监测(polysomonography,PSG)发现呼吸暂停低通气指数(Apnea Hypopnea Index,AHI)大于5次/h 即可确诊[1]。鼾声大、睡眠中被观察到的呼吸暂停、高血压和日间嗜睡是阻塞性睡眠呼吸暂停患者常见的伴随症状。由于睡眠呼吸暂停的临床症状表现多样化,故患者选择就诊的临床科室分布甚广,包括神经内科、精神科、耳鼻喉科和呼吸内科等。但是又由于目前一般国人甚至临床医护人员对该病的认识不够深入,往往造成患者就医诊治过程的波折及医疗资源的浪费。下面,以1例重度阻塞性睡眠呼吸暂停患者的诊治流程为例,说明广大医务人员对OSAS 认识的必要性。
1 病 例
患者,男性,43岁,农民,全家年收入1.5万元人民币。身体质量指数(BMI)35.6 kg/m2,颈围48cm,腰围122cm。主诉:白天过度嗜睡3年。患者近3年来白天嗜睡明显,工作时(采茶)经常控制不住的要睡着,开摩托车时也经常有睡着的现象。睡眠时鼾声很大,自己感觉睡眠质量不好,睡眠中经常需要坐起来或者跪下。无高血压和心脏病病史。
由于患者的日间过度嗜睡已严重影响其生活和工作,因此,患者于2013年4月18 日到国内某知名三甲医院就诊。在该医院分诊护士的建议下,首诊于精神科门诊。精神科教授在了解患者的基本病情后未作出初步诊断,建议行头颅MRI、脑电图检查进一步明确病情。头颅MRI 和脑电图结果提示“无明显异常”,该名精神科教授建议转诊神经内科门诊进一步诊治。2013年4月23日,该名患者就诊于神经内科门诊,门诊教授拟诊断“发作性睡病?”收入院诊治。入院后,患者完成了三大常规、肝肾功能、心电图、心脏彩超、胸部X光片以及整夜睡眠多导图等一系列检查,但未行日间多次睡眠潜伏期测试(MSLT))。住院期间,由于患者的鼾声极大,严重影响同病房其他患者的休息,故病床被移至护士站旁边。在PSG 检查结果没出来之前,神经科教授仍拟诊断“发作性睡病”,要求患者自行到精神科门诊取药“利他林”治疗,但患者未服从。PSG 检查结果提示,AHI92次/h,最低血氧饱和度30%,诊断为“重度阻塞性睡眠呼吸暂停”。明确诊断后,神经科教授建议患者出院,转诊睡眠医学专科门诊就诊。2013年4月29 日患者就诊于睡眠科,结合患者的PSG 结果及病史特征,诊断为“①重度阻塞性睡眠呼吸暂停综合征,②日间过度嗜睡原因待排:发作性睡病?”。由于患者存在严重的夜间间歇性缺氧和睡眠片段化,考虑患者的日间过度嗜睡与其严重的阻塞性睡眠呼吸暂停关系更为密切,故马上安排患者行①PSG+MSLT 检查,②持续气道正压通气(CPAP)滴定+ MSLT 检查。PSG+MSLT 结果:AHI 93/h,最低血氧饱和度31%;MSLT 平均睡眠潜伏期1.75min,2次以快眼球运动期起始的睡眠(SOREMP)。CPAP 压力滴定+MSLT 结果:CPAP压力14cmH2O ,AHI 12.7次/h;MSLT 平均睡眠潜伏期7.5min,一次SOREMP。在接受CPAP 压力滴定后,患者诉使用CPAP 时感到夜间的睡眠很好,睡得很安稳,且白天也不打瞌睡了,脑子清醒了许多。至此,患者诊断明确,诊断为“重度阻塞性睡眠呼吸暂停综合征”。患者自购“便携式呼吸机”,在家进行CPAP 治疗。诊断流程见图1。
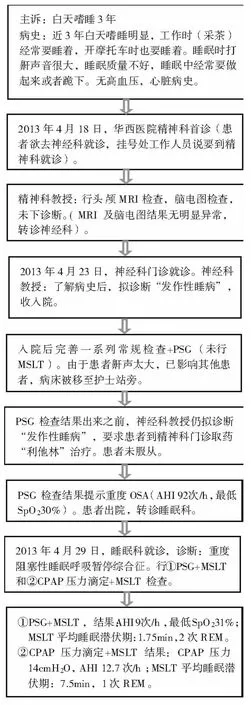
图1 诊断流程
治疗3月后回访,患者诉白天已不打瞌睡,晚上也不打鼾,睡眠质量很好,工作和生活恢复正常,未再出现过白天控制不住打瞌睡的情况。整夜CPAP 压力滴定结果提示:AHI 5.2次/h,睡眠结构基本恢复正常;MSLT 结果提示:平均MSLT潜伏期10.5min,无SOREMP。BMI 31.1kg/m2,较治疗前显著下降。
2 讨 论
该病例是临床上较常见的阻塞性睡眠呼吸暂停伴严重日间嗜睡的例子。即便患者就诊于一所大型三甲医院,但由于精神科医生、神经内科医生对于睡眠呼吸暂停此疾病基本判断和诊治知识的缺乏,导致该患者就医之路的波折和金钱的浪费。
当面对一名以日间嗜睡为主诉来就诊的病人,我们不但应排查中枢源性睡眠过度(如:发作性睡病,特发性嗜睡等),也应排除非中枢源性睡眠过度(如:睡眠呼吸暂停,周期性肢体运动障碍等)。睡眠呼吸暂停是引起日间嗜睡的重要原因之一,所以,我们在门诊接诊时,可以应用一些简单的筛查工具去评估以嗜睡为主诉的患者是否有患睡眠呼吸暂停的高风险。例如STOP 问卷,就是一个简单有效的评估工具:①您是否有巨大的鼾声;②日间有过度的疲劳感;③有人观察到您在睡眠过程中有停止呼吸的现象吗;④高血压。当患者的STOP 问卷评分≥2分时,患有睡眠呼吸暂停的风险较高。此时,我们应该给予患者进行整夜PSG 和MSLT 监测,确定患者的嗜睡是否与夜间的睡眠呼吸暂停相关。
就此病例而言,患者以“日间过度嗜睡”为主诉就诊,经过神经科和精神科门诊大夫的排除式诊断后,神经内科大夫拟诊断为“发作性睡病”收入院。此处,我们首先说明一个问题。发作性睡病的诊断金标准是:①几乎每日反复发生白天小睡或进入睡眠,至少3个月;②情绪诱发的突然双侧姿势性肌张力丧失(cataplexy);③MSLT 平均潜伏期<8min;出现≥2次SOREMP;④HLA分型显示DQBI* 0602 或DR2 阳性;⑤临床症状不能用其它躯体、精神疾病解释;上述5项中符合第1、2、5项或符合1、3、5项,均可诊断[2]。就本病例而言,在患者没有猝倒发作史的前提下,神经内科大夫没应用MSLT 检查作为诊断工具,可反映出对该疾病诊治知识的认识不足。
此外,我们谈谈对于OSAS 伴严重日间嗜睡患者的正规诊治方式。当临床上遇到一例严重日间嗜睡患者,MSLT 检测结果类似“发作性睡病”(MSLT<8min,2次SOREMP),但整夜PSG 结果提示却是一位重度OSAS 患者。由于OSAS的夜间间断性缺氧和睡眠片段化可以引起患者的日间嗜睡,且有研究发现,日间嗜睡程度与OSAS的严重程度呈正相关趋势[3]。因此,对该类型患者的正规治疗流程和思路是:首先考虑该患者的日间嗜睡是继发于OSAS,故有效治疗OSAS 为第一步。当患者治疗后AHI 恢复正常后,若患者仍然存在日间的过度嗜睡(MSLT<8min,2次SOREMP),此时再考虑为OSAS 与发作性睡病的共病诊断,需要同时治疗OSAS 及应用日间兴奋类药物如哌甲酯治疗日间过度的嗜睡[2]。
睡眠呼吸暂停是一个常见却易被忽视的疾病,本文希望能引起同行们对睡眠呼吸暂停一病的关注,让更多因睡眠呼吸暂停而引起其他主诉症状如日间过度嗜睡的患者能够得到高效的诊治。
1 Young T,Peppard PE,Gottlieb DJ.Epidemiology of obstructive sleep apnea:a population health perspective[J].Am J Respir Crit Care Med,2002,165(9):1217~1239.
2 American Academy of Sleep Medicine.The International Classification of Sleep Disorders:Diagnostic and Coding Manual[S].2nd ed.Westchester,IL,2005.
3 Sun Y,Ning Y,Huang L,et al.Polysomnographic characteristics of daytime sleepiness in obstructive sleep apnea syndrome[J].Sleep Breath,2012,16(2):375~381.

