颈椎布鲁杆菌病性脊椎炎的早期诊断与治疗
贺永雄,东家茂,刘 斌,包昌盛,王东升,玉 海,刘 聪,彭云生,张连生,王永东,刘宝江
布鲁杆菌病(Brucellosis,中文也简称布病),是由布鲁菌引起的人畜共患变态反应性传染病,又称马尔他热、波浪热,地中海热及驰张热等。感染布鲁菌的羊、牛、猪等家畜是人类布鲁杆菌病的主要传染源,人因接触病畜的分泌物、排泄物或吸入污染的空气、尘埃而被感染。在我国主要流行于西北、东北、青藏高原及内蒙古,内蒙古平均发生率为6.35%[1]。该菌感染可引起全身网状内皮细胞增生,骨关节损害以负重关节为主,多起病缓慢,病程长,最易受累的是腰椎或骶髂关节,侵犯颈椎的概率较低[2]。布鲁杆菌病性脊椎炎多可通过非手术治疗治愈,如出现椎间盘炎、椎管脓肿、骨质破坏、脊髓压迫、神经功能受损时常需手术治疗。总结本院2000 年1 月~2012 年6 月收治的15 例颈椎布鲁杆菌病性脊椎炎患者,6 例行一期前路病灶清除植骨融合内固定术,现将其疗效报告如下。
1 资料与方法
1.1 一般资料
本组共15 例患者,男11 例,女4 例;年龄为48~78 岁,平均54 岁。患者均居住流行区,所有15例患者均有程度不等的羊、猪、牛接触史或饮用过未经消毒灭菌乳品或吃涮牛、羊肉史。病程6~21 个月,平均10 个月。病变部位在C3~7,侵犯1 个椎体9 例,2 个椎体4 例,3 个椎体2 例。患者均行抗布鲁杆菌药物治疗。其中3 例合并腰椎病变;6 例合并不同程度神经功能损伤,采用一期颈前路病灶清除及植骨融合内固定术。
1.2 抗布鲁杆菌药物治疗
利福平600 mg、强力霉素200 mg,晨起顿服;静滴左氧氟沙星0.4 g,每日2 次,疗程2~4 周;同时予以营养支持、保肝、对症治疗,严格卧床。控制体温和C 反应蛋白,改善中毒症状,改善贫血,血沉是否下降至正常不是严格手术标准。
1.3 手术方法
术前3~5 d 常规气管推移训练。所有行手术治疗的患者均采用经口气管插管全身麻醉。根据病变节段取相应位置的颈前右侧横切口,切开皮肤、横断颈阔肌,用左手食指经胸锁乳突肌内侧缘沿肌间隙钝性推移分离。将气管食管推向内侧,用拉钩牵开,同时向外牵开颈动脉鞘,用电刀将椎前筋膜切开1 mm,用2 把弯钳钝性纵向分离,显露椎体。于预估节段椎体置入套筒螺钉定位,C 形臂X 线机透视确定手术节段。根据病变情况行病变椎体及椎体相邻椎间盘切除、适度处理上下终板,用双氧水、稀释碘伏、生理盐水反复冲洗,测量修剪适合大小钛网,填塞自体髂骨骨粒,置入钛网后局部应用链霉素,选择相应长度的颈椎前路钛板进行固定。固定完毕后放置负压引流,逐层缝合关闭切口;可吸收线缝合颈阔肌及皮下,皮内美容缝合。
1.4 手术患者术后处理
术后处理观察生命体征及引流量,密切关注肢体感觉及运动状况,24 h 拔除引流管。5 d 拆线。术后1~3 d 戴颈托下床活动,并复查X 线片。继续抗布鲁杆菌药物治疗,疗程3 个月。每月复查肝肾功能、血沉各1 次,术后5 d 内均行X 线检查,定期随访时常规行X 线检查。
1.5 手术疗效评定
评价标准采用日本骨科学会(Japanese Orthopaedic Association,JOA)评分[3]评价患者术前、术后神经功能情况。
2 结 果
非手术治疗的9 例患者均康复,无复发。
6 例手术患者的手术时间为(64 ±10)min,出血量为(35 ±15)mL。术中未出现脊髓、血管、神经损伤等并发症,术后病理证实病灶为布鲁杆菌感染。术后5 d 内复查X 线片,所有患者见植骨及内固定位置良好,所有患者均获得有效随访,随访时间为6~24 个月,平均12.4 个月。末次随访未发现内置物断裂、脱落,X 线片显示植骨愈合良好。行手术治疗患者典型病例影像学资料见图1。本组未见复发病例,所有患者效果满意。术前JOA 评分为7~13分,平均10.2 分;术后为12~17 分,平均14.6 分,术后与术前相比差异有统计学意义(P<0.05)。
3 讨 论
由于布鲁杆菌病性脊椎炎不典型病例明显增多,其临床表现也日益多样性,常需与其他疾病如风湿、类风湿、颈椎病、化脓性脊柱炎、强制性脊柱炎、脊柱结核及肿瘤等鉴别。
3.1 临床特点
布病的典型表现为反复波浪式热型,逐渐转为慢性。临床表现为发热、多汗、肝脾及淋巴结肿大、头痛、关节痛、肌肉痛、坐骨神经痛、腰肢神经痛、双下肢麻木、乳腺肿痛以及泌尿生殖系统症状。由于抗生素和解热镇痛药的应用,目前典型的波状热已不多见,而是表现为不规则发热或长期低热;无典型的关节、肌肉痛,多表现为与类风湿关节炎相似的游走性关节痛;肝脾、淋巴结增大和骨关节变形强直表现明显减少,而代之为低热、乏力、关节痛、骨质破坏、多神经痛及多神经炎等[4];布鲁杆菌脊柱炎最多表现为脊柱疼痛和发热[5]。German 等[6]报道颈椎布鲁杆菌脊柱炎进展快而且更易压迫脊髓和神经,需要早期诊断。颈椎表现为颈部疼痛、发热和神经压迫症状,病程短,症状轻缺乏特异性给诊断增加了难度。因此,详细询问病史、职业和接触史特别是在流行地区对布鲁杆菌病的诊断尤为重要。接诊初期症状和体征不典型时,流行病史对排除诊断有重要作用,本组所有15 例患者均有程度不等的羊、猪、牛接触史或饮用过未经消毒、灭菌乳品和涮牛羊肉史。
3.2 实验室检查
对原因不明的发热、多汗、乏力,兼有流行病学史,且常规抗感染治疗不理想者,应考虑布鲁杆菌病的可能,尽早行虎红平板凝集试验(rose bengal plate test,RBPT)筛查和血、骨髓培养,布鲁杆菌血清试管凝集试验(serum agglutionation test,SAT)在1∶100(+ +)或以上有临床症状并有接触史者可确诊为布病。对布病的特异性检测还有酶联免疫吸附试验(enzyme-linked immunosorbent assay,ELISA)检测特异性抗体IgM(+)、IgG(+),还可利用实时定量聚合酶链式反应(polymerase chain reaction,PCR)更快速的诊断其他检测阴性的患者[7]。本组患者RBPT全部阳性,SAT 均在1∶100(+ + )以上,IgM、IgG均>20 U/mL。
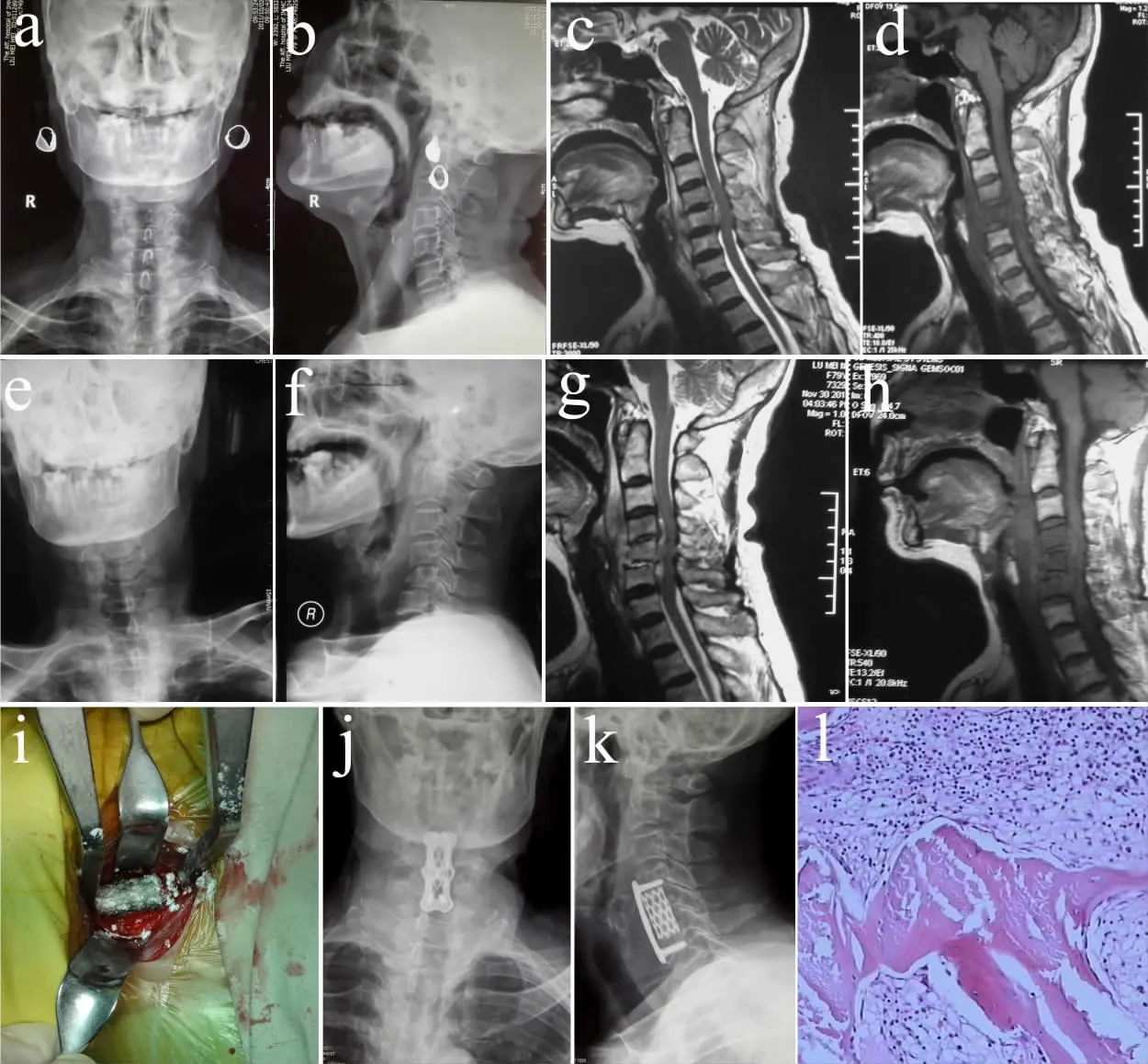
图1 典型病例影像学资料Fig.1 Radiologic data of a typical patient
3.3 影像学特点
布鲁杆菌病性脊椎炎影像学特殊改变是与其他疾病鉴别的重要指标,杨新明等[8]详细报告了其X线、CT 及MRI 特征性改变。患者早期X 线可无明显改变,后期常见边缘型骨质破坏,椎间隙变窄,无椎体压缩征象。CT 骨破坏灶多为直径≤5 mm 的多发、类圆形低密度灶,无死骨及椎弓根破坏是与结核和肿瘤鉴别的重要特点。MRI 早期即有脊柱炎症表现,是首选的影像学检查,可早期确诊。急性期T1WI 上呈低或略低信号,T2WI 上呈高信号[9],亚急性期和慢性期T1WI 和T2WI 上均为高信号[10]。终板结构模糊,紧邻椎体内横行条带状或斑片状异常信号与椎体正常信号区域之间界限模糊。晚期病变椎间隙变窄,椎间盘呈T1WI 等或低信号,T2WI呈高信号,中央见不规则小液化坏死灶,分界不清,椎间盘变窄。椎体形态正常或只有轻度楔变,骨质破坏逐渐被致密而不规则的新骨代替,骨质修复增生大于骨质破坏。椎体边缘产生大量的骨赘。增强扫描病灶为均匀强化,或中心均匀强化伴周边强化。在脊椎结核则表现为以椎体破坏为主,受累椎体常失去正常形态,形成角状后凸。增强扫描病结核灶为周边环形强化。很多学者认为结核常累及多个椎体并有寒性脓肿形成是与布鲁杆菌脊柱炎鉴别的重要表现[11-12],Bozgeyik 等[13]也报道22 例布鲁杆菌脊柱炎21 例侵犯单个椎间隙及相应椎体,只有1 例患者累及多个椎间隙。不过Zormpala 等[14]却报道有颈、腰椎同时侵犯的患者,Charalambides 等[15]报道1 例同时侵犯颈、胸、腰椎,German 等[6]报道1 例同时侵犯C5,6椎体。本组病例侵犯1 个椎体9 例,2个椎体4 例,3 个椎体2 例,3 例同时合并腰椎病变。冷脓肿也不是与结核鉴别的绝对指标,Oztekin等[11]报道25 例布鲁杆菌脊柱炎,硬膜外脓肿形成11 例,椎旁脓肿形成9 例。布鲁杆菌病性脊椎炎侵犯颈椎的报道较少仅为8.3%[5],但于云祥等[16]报道1 例颈椎布鲁杆菌病性脊椎炎伴有伴椎旁冷脓肿形成,German 等[6]报道1 例也合并椎旁脓肿,Pina等[17]报道4 例合并硬膜外脓肿,可见布鲁杆菌病性脊椎炎在颈椎表现较为特殊。本组15 例患者1 例有椎旁脓肿,1 例有硬膜外脓肿形成,但MRI 表现没有明显的局部组织反应。强直性脊柱炎可有椎体前角骨质侵蚀,椎体边缘硬化,椎体边缘韧带骨化,小关节模糊或关节间隙消失。椎体内异常信号往往不明显,椎间盘不受累,椎旁无脓肿形成。退行性病变的椎间盘与椎体终板的界限在T1WI 清晰,T2WI 上呈低信号。转移瘤表现为椎体及附件的T1WI 低信号,T2WI 混杂高信号,病变一般不累及椎间盘,比较容易鉴别,不过Emir 等[18]报道1 例颈椎布鲁菌脊柱炎MRI 表现为椎旁肿块。因此,考虑颈椎布鲁杆菌脊柱炎发生率低、表现特殊,诊断必须严密观察临床表现、详细询问病史、职业和接触史,全面的血清学检测结合影像学尤其是MRI 的变化才能早期做出准确诊断。
3.4 治疗
一旦确诊为布病,急性期应卧床休息,多饮水,进易消化饮食,保证热量。必要时给与解热镇痛剂及镇静剂。由于布鲁杆菌寄宿于多种细胞中,单一用药很难完全杀死细菌,推荐至少2 种以上药物联合、长期、足量、多途径给药[9,19],治疗周期≥12 周。关于治疗布病的药物应用邹洋等[20]进行了详细的综述,将抗菌药物按作用机制主要分为2 大类,杀菌类(喹诺酮类、利福霉素类等)和抑菌类(四环素类、氨基糖甙类和磺胺类),喹诺酮类中左氧氟沙星对肝、肾功能几乎无影响,无交叉耐药,不良反应少,安全性大。利福喷汀是一种半合成利福霉素类抗生素,作用较利福平强,对病菌在宿主细胞内外均有明显的杀菌作用,具有高效、长效和低毒的特点。强力霉素(多西环素)是半合成的四环素类广谱抗生素,对羊、牛、猪3 种布鲁杆菌均有较强的抑菌作用,强度明显优于链霉素,但对慢性期布鲁杆菌易产生耐药。链霉素为氨基糖甙类药物,由于其副作用在临床使用上受到很大的限制。1986 年世界粮农组织和世界卫生组织布病专家委员会推荐使用的多烯环素联合利福平的治疗方案得到了广泛的应用。German 等[6]应用强力霉素,利福平,链霉素三联用药治疗1 例颈椎布鲁杆菌脊柱炎3 个月治愈。很多作者报道的治疗方案并不统一,但都能达到疗效[5,9,18-21]。本组患者采用强力霉素联合利福平口服,同时静脉滴注左氧氟沙星治疗3~9 个月,手术患者同时局部应用庆大霉素冲洗,放置链霉素粉剂,获得良好的远期效果,随访无复发患者。
规范药物治疗可有效控制炎症[6,9,21],如一个疗程症状仍不见好转,出现椎间盘及椎体破坏导致颈椎不稳定,椎管内脓肿,脊髓或神经根受压时常需手术治疗[5,10,22]。本组15 例患者9 例经药物治疗后痊愈,6 例出现不同程度神经损害行手术治疗,手术采用经前路病灶清除术,切除破坏的椎体、椎间盘及软骨终板,解除脊髓或神经根受压因素、稳定脊柱结构,术中病灶清除尽量彻底。有报道对单纯椎间盘破坏或伴有椎旁脓肿者也采用介入方法经皮穿刺椎间盘病灶清除术,并椎间隙插管冲洗、引流[10,21]。杨新明等[22]在做腰椎前路病灶清除时主张刮除椎间隙感染的椎间盘组织及破坏的软骨面、死骨,切除明显硬化椎体骨,直至骨面有渗血。在颈椎病灶清除时也要尽量清除病灶[16],但适度处理软骨椎板,以免远期钛网沉降,影响植骨融合效果。因为手术治疗的目的不是单纯依靠病灶清除促进感染痊愈而是减除椎管内神经压迫,恢复脊柱稳定性[22]。病灶清除后用双氧水、稀释碘伏、生理盐水反复冲洗,局部放置链霉素,术后继续药物治疗3~9 个月,颈围领佩戴制动3 个月,本组15 例患者早期诊断后积极规范药物治疗,其中6 例同时行手术治疗,术前积极抗布鲁杆菌和支持治疗,术中尽量彻底清除病灶,术后继续抗布鲁杆菌药物治疗。定期复查肝肾功能、血沉各及X 线片并行JOA 评分评价患者术前、术后神经功能情况。所有手术患者植骨及内固定位置良好,JOA 评分获得明显改善,全部痊愈无复发。
[1]米景川,塔娜,范蒙光,等.内蒙古人间布鲁杆菌病感染现状及病区划分[J].中国地方病防治杂志,2012,27(6):450-452.
[2]Nas K,Bükte Y,Ustün C,et al.A case of brucellar spondylodiscitis involving the cervical spine[J].J Back Musculoskelet Rehabil,2009,22(2):121-123.
[3]Fukui M,Chiba K,Kawakami M,et al.Japanese Orthopaedic Association Cervical Myelopathy Evaluation Questionnaire(JOACMEQ):Part 2.Endorsement of the alternative item[J].J Orthop Sci,2007,12(3):241-248.
[4]Andriopoulos P,Tsironi M,Deftereos S,et al.Acute brucellosis:presentation,diagnosis,and treatment of 144 cases[J].Int J Infect Dis,2007,11(1):52-57.
[5]Colmenero JD,Ruiz-Mesa JD,Plata A,et al.Clinical findings,therapeutic approach,and outcome of brucellar vertebral osteomyelitis[J].Clin Infect Dis,2008,46(3):426-433.
[6]German V,Papadopoulos N,Diakalis C,et al.Paravertebral abscess and neurological deficits in cervical brucellar spondylitis[J].East Mediterr Health J,2010,16(4):448-450.
[7]Navarro-Martínez A,Navarro E,Castaño MJ,et al.Rapid diagnosis of human brucellosis by quantitative real-time PCR:a case report of brucellar spondylitis[J].J Clin Microbiol,2008,46(1):385-387.
[8]杨新明,石蔚,杜雅坤,等.布氏杆菌性脊柱炎临床影像学及病理学表现[J].实用放射学杂志,2008,24(4):522-525.
[9]张宇,祁全,沈洪涛,等.布鲁杆菌病脊柱炎的外科治疗[J].临床骨科杂志,2012,15(2):121-124.
[10]杨新明,石蔚,杜雅坤,等.布氏杆菌性脊柱炎临床影像学表现及外科治疗[J].中国矫形外科杂志,2007,15(19):1463-1466.
[11]Oztekin O,Calli C,Adibelli Z,et al.Brucellar spondylodiscitis:magnetic resonance imaging features with conventional sequences and diffusion-weighted imaging[J].Radiol Med,2010,115(5):794-803.
[12]何强,孙义忠.布鲁氏菌脊柱炎的诊断与治疗进展[J].中国脊柱脊髓杂志,2009,19(12):935-937.
[13]Bozgeyik Z,Ozdemir H,Demirdag K,et al.Clinical and MRI findings of brucellar spondylodiscitis[J].Eur J Radiol,2008,67(1):153-158.
[14]Zormpala A,Skopelitis E,Thanos L,et al.An unusual case of brucellar spondylitis involving both the cervical and lumbar spine[J].Clin Imaging,2000,24(5):273-275.
[15]Charalambides C,Papademetriou K,Sgouros S,et al.Brucellosis of the spine affecting multiple non-contiguous levels[J].Br J Neurosurg,2010,24(5):589-591.
[16]于云祥,贾长青,付勤,等.颈椎布氏杆菌病一例[J].中华临床医师杂志(电子版),2011,5(8):2494-2495.
[17]Pina MA,Modrego PJ,Uroz JJ,et al.Brucellar spinal epidural abscess of cervical location:report of four cases[J].Eur Neurol,2001,45(4):249-253.
[18]Emir S,Uysal G,Livaolu B,et al.Cervical brucellar spondylitis presenting with prevertebral mass simulating malignancy[J].Pediatr Blood Cancer,2007,49(6):874-875.
[19]Giannitsioti E,Papadopoulos A,Nikou P,et al.Long-term triple-antibiotic treatment against brucellar vertebral osteomyelitis[J].Int J Antimicrob Agents,2012,40(1):91-93.
[20]邹洋,冯曼玲,王非,等.布氏杆菌病药物治疗现状分析[J].中国全科医学,2012,15B(20):2332-2335.
[21]赵广民,李放,孙天胜,等.布鲁氏菌性脊柱炎的诊断和治疗[J].中国脊柱脊髓杂志,2007,17(6):437-439.
[22]杨新明,张磊,张瑛,等.一期病灶清除联合后路椎弓根内固定治疗胸腰椎布鲁杆菌病性脊椎炎[J].中国修复重建外科杂志,2012,26(3):266-271.

