PLIF联合单侧椎弓根钉内固定治疗腰椎退行性疾病的近期疗效
李经堂,汤晓正,严 亮,熊 龙,曾建华
(江西省人民医院骨科,南昌 330006)
腰椎退行性疾病是严重影响患者生活质量的常见病患,其中以腰椎间盘突出、椎管狭窄和节段性不稳最为常见。80%的患者采用保守治疗即可获得较好的临床效果,对于保守治疗效果不佳的患者多需要手术治疗,后路腰椎椎间融合(PLIF)联合椎弓根内固定是治疗腰椎退行性疾病的重要手段,它既可以有效地恢复椎间隙高度及腰椎的前凸弧度,又可以使脊柱前柱获得有效的支撑,使椎管及神经根获得减压。但传统经典椎间融合及双侧椎弓根固定术会进一步加重邻近节段的退变,使医源性融合疾病的发病率增加,同时存在融合内置物失败及假关节形成等一系列并发症[1]。江西省人民医院骨科2010年1月至2011年6月采用后路椎体间融合联合单、双侧椎弓根螺钉内固定治疗47例腰椎退行性疾病,对资料完整的43例进行研究,探讨PLIF联合单侧椎弓根内固定在腰椎退行性疾患中应用的可行性,并与PLIF联合双侧椎弓根螺钉固定进行比较。
1 资料与方法
1.1 病例资料
将43例腰椎退行性疾病患者根据手术方式不同,分为2组:A组16例采用PLIF联合单侧椎弓根螺钉内固定治疗,其中男9例,女7例,年龄38~70岁,平均52岁,腰椎间盘突出症5例,腰椎间盘突出伴椎管狭窄7例,腰椎间盘突出伴腰椎失稳3例,盘源性腰痛1例,病变累及L3-43例,L4-57例,L5-S16例;B组27例采用PLIF联合双侧椎弓根内固定治疗,其中男15例,女12例,年龄40~72岁,平均56.8岁,腰椎间盘突出症9例,腰椎间盘突出伴椎管狭窄11例,腰椎间盘突出伴失稳7例,病变累及L3-45例,L4-513例,L5-S19例。入选标准:1)下腰椎(腰3、4及以下)单节段病变;2)有典型的反复腰痛和一侧的坐骨神经放射痛或典型的神经原性跛行等临床症状,经正规保守治疗6个月以上无效;3)影像学表现以退变为主,伴或不伴失稳,病变椎间隙高度下降,椎间盘向四周膨出,腰椎间盘突出伴椎管狭窄,影像学检查与临床症状吻合;4)无明显骨质疏松;5)腰椎无明显畸形,椎板发育良好;6)患者对治疗方式知情同意。排除标准:急性感染、重度骨质疏松、重度椎管狭窄、凝血功能障碍、恶性肿瘤、结核,以及重度肥胖、脊柱畸形、从事重体力劳动者。2组患者在年龄、性别、病情等方面比较,差异无统计学意义(P>0.05),具可比性。
患者术前均行腰椎CT及MRI检查,明确椎间盘突出及椎管狭窄的部位及程度以及硬膜囊或神经根受压的程度,摄腰椎过屈过伸位X线片判断腰椎的稳定性(过伸过屈侧位片上椎间角变化≥10°或椎体位移≥4 mm,即可诊断为腰椎不稳),椎间高度及增生退变情况。
1.2 手术方法
选择全身麻醉或连续硬膜外麻醉,患者取俯卧位,腹部悬空,适度屈髋屈膝,术前定位标记,后正中入路。A组单侧显露症状侧椎板及关节突外侧缘,C臂机定位后,采用人字嵴法单侧置入椎弓根螺钉,切除部分椎板及上位椎的下关节突和下位椎上关节突的内部,切除黄韧带,并彻底显露该侧的硬膜,解除神经根的压迫及粘连,套上预弯好单棒,撑开椎间隙保护神经根后,尖刀切开纤维环,摘除椎间盘组织,绞刀、刮刀处理上下软骨板,保留骨性终板完整,将椎间融合器试模逐级伸入椎间隙并恢复椎间隙合适高度,将减压的自体骨修剪成小颗粒取部分直接植入椎间隙,其余用于填满椎间融合器,再将填满碎骨颗粒的椎间融合器斜形植入椎间隙中,轻轻打击后使融合器植入合适深度,透视确定位置合适后,连接杆加压固定,放置引流管1根。B组剥离双侧竖脊肌,C型臂机透视定位下行双侧椎弓根钻孔螺钉置入,症状侧减压融合与A组一致,再安装两侧连接棒之间的横连接,手术操作均由同组医师完成,所用固定材料为国产钛合金椎弓根螺钉固定器及PEEK融合器系统。
1.3 术后处理
24~48 h后拔除引流管,常规使用抗生素1~3 d,小剂量激素、脱水、保护胃黏膜并卧床休息等处理。术后第2-3天即可在腰围保护下在床上轴向翻身,建议2组卧床时间3周,3周后在支具保护下下地活动,指导腰背肌功能锻炼;3个月内避免过度弯腰及负重,术后每月常规X线摄片检查(包括腰椎正侧位片及动态侧位片),部分患者行CT检查,进一步明确椎间融合器位置和融合情况,证实融合后摘除腰部支具。
1.4 疗效评价
1)临床评估:临床功能评定按JOA评分系统和疼痛视觉模拟量表(visual analog scale,VAS)评分[2]。JOA疗效判定标准:治后评分改善率=[(治疗后评分-治疗前评分)/(正常评分-治疗前评分)]×100%,改善率为100%为治愈,>60%为显效,25%~60%为有效,<25%为无效。VAS是对患者腰背部疼痛和下肢疼痛进行的评价,0~10分,0分为无痛,10分为剧烈难忍的疼痛。观察2组患者手术时间、术中出血量、住院时间及术后疗效,比较2组患者上述参数间的差异。
2)放射影像学评估:根据Suk等[3]植骨愈合标准。植入物与宿主骨之间有连续骨小梁被认为获得骨融合;牢固骨融合是有连续骨小梁和过伸过屈位活动角度<4°;可能的骨融合是当骨小梁连接可疑时,过伸过屈位活动角度<4°;不融合是指双侧存在可见的缝隙,植入骨塌陷,过伸过屈位活动角度>4°。
1.5 统计学方法
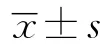
2 结果
2组患者均获得随访,A组平均随访时间为18.6个月,B组为20.1个月。2组病例术后1周、末次随访JOA、VAS评分与术前比较差异有统计学意义(P<0.05);2组比较,术前、末次随访时JOA、VAS评分差异无统计学意义(P>0.05),术后1周JOA、VAS评分比较差异有统计学意义(P<0.05)(表1)。2组手术时间、出血量比较差异有统计学意义(P<0.05),融合率、手术优良率、住院时间比较差异无统计学意义(P>0.05)(表2)。
3 讨论
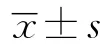
表1 2组患者术前术后JOA和VAS评分比较 ,分

表2 2组患者手术时间、术中出血量、住院时间和融合率、优良率比较
大多数腰椎退变性疾病可以保守治疗,对于伴有慢性下腰痛和神经压迫症状且保守治疗无效的腰椎退变性疾病的患者,椎管减压和脊柱融合是解除疼痛和治疗脊柱不稳的有效方法。PLIF由Cloward在20世纪50年代早期开始使用并推广,其优点在于其可以在直视下操作神经根及硬膜囊,可以较为完全地切除椎间盘组织,其放入的骨块或融合器支撑恢复椎间隙高度后间接达到增加椎间孔容积,解除了神经根压迫,增强前柱的承重作用[4-5]。行PLIF手术时常通过双侧进路植入2个Cage,须广泛切除双侧椎板及关节突,但这种广泛暴露会对腰椎后柱及后外侧的肌肉韧带复合结构造成不必要的损伤,容易造成医源性脊柱不稳[6]。若PLIF与椎弓根钉合用则能达到术后即刻稳定性,可获得更高的融合率[7]。但有研究[8]报道,如果内固定坚强过度,在植骨区易引起应力遮挡,这些将导致固定椎体的骨质疏松和植骨的吸收。也有学者[9]认为,脊柱融合术后,邻近椎体生物力学发生变化,使关节面载荷和椎间盘内压增加及邻近节段活动度增加,可导致融合内固定术后邻近节段退变(adjacent segment degeneration,ASD)。Cunningham等[10]通过生物力学试验观察尸体腰椎椎间盘内压力变化,发现后路内固定融合术后邻近间盘内压可增高达45%以上,考虑由于相邻节段椎间盘压力长时间的增高,造成椎间盘变性,影响相邻节段的稳定。Rahm等[11]通过研究发现,邻近节段的退变可发生在融合平面的上、下节段,但上方邻近节段常比下方邻近节段更易发生退变,影像学发现融合节段上方的节段35%发生退变。
鉴于双侧固定融合出现的问题,有学者尝试采用单侧固定的方式。Fernandez Fairen等[12]通过体外生物力学的研究证实,单侧椎弓根钉固定的强度较双侧椎弓根钉稍差,但是明显强于没有内固定者。1991年Goel等[13]从尸体标本研究指出相比双侧坚强固定,单侧椎弓根钉内固定强度有所减弱,可以减少融合区的应力遮挡效应,利于植骨融合。Suk等[14]于2000年对单侧固定和双侧固定的疗效做了前瞻性的比较研究,结果表明单侧固定组具有手术、住院时间短,治疗费用低的优势,并且植骨融合率和并发症并无增加。Zhao等[15]及Kim等[16]发现植入单Cage的PLIF技术较双Cage更易操作,特别是单侧坐骨神经痛的患者只植入单个Cage可避免无症状侧的神经根反应和硬膜损伤,加用椎弓根钉后可提供术后即刻稳定性。
笔者对单双侧椎弓根螺钉固定联合PLIF治疗腰椎退变性疾病的近期疗效进行比较,结果表明2种术式都能明显缓解患者症状,但单侧固定的近期效果更好,单侧椎弓根螺钉内固定,无须将另一侧椎旁肌肉从椎板剥离,无须破坏棘上、棘间韧带,极大限度避免过多破坏椎旁组织和对侧小关节,维护了脊柱的稳定性,大大减少了手术时间及出血量;且单侧椎弓根螺钉有足够的生物力学强度来保持椎体间融合。2种方式治疗腰椎退性疾病均可取得满意临床疗效,但前提是手术指征必须严格把握,最佳适应征为轻度腰椎单节段退行性不稳合并有单侧神经根症状者。需要强调的一点是,2组病例手术过程中,在Cage放入之前,都需要在椎间隙预植骨,Chiang等[17]对 单Cage和双Cage的PLIF术 的生物力学性能进行比较,发现植入单Cage后椎体与内植物的接触面积相对较小,会导致接触面压应力的升高,从而增加Cage下沉移动和破裂的风险,也会使相邻椎间盘的压应力升高,Kim等[16]发现行单Cage单侧PLIF术时行椎间预植骨可以大大减小以上情况发生的机率。
本研究是通过回顾性分析评价得出的结论,在手术适应证选择正确的情况下是一种可供临床选择的较好术式,但最终效果观察还需要更长时间随访和更多样本的研究。
[1]Zencica P,Chaloupka R,HladíkováJ,et al.Adjacent segment degeneration after lumbosacral fusion in spondylolisthesis:a retrospective radiological and clinical analysis[J].Acta Chir Orthop Traumatol Cech,2010,77(2):124-130.
[2]Chow J H,Chan C C.Validation of the chinese version of the oswestry disability index[J].Work,2005,25(4):307-314.
[3]Suk S I,Lee C K,Kim W J,et al.Adding posterior lumbar inter-body fusion to pedicle screw fixation and posterolateral fusion after decompression in spondylolytic spondylolisthesis[J].Spine,1997,22:210-219.
[4]Diedrich O,Luring C,Pennekamp P H,et al.Effect of posterior lumbar interbody fusion on the lumbar sagittal spinal profile[J].Z Orthop Ihre Grenzgeb,2003,141(4):425-432.
[5]Cloward R B.The treatment of ruptured lumbar intervertebral discs by vertebral body fusion:I indications,operative technique,after care[J].J Neurosurg,1953,10(2):154-168.
[6]Carmouche J J,Molinari R W.Epidural abscess and discitis complicating instrumented posterior lumbar interbody fusion:a case report[J].Spine,2004,29:E542-E546.
[7]Chen L,Yang H,Tang T.Cage migration in spondylolisthesis treated with posterior lumbar interbody fusion using BAK cages[J].Spine,2005,30:2171-2175.
[8]Fujiwara M,Masuda T,Inaba T,et al.Development of 6-axis material testing machine for spinal mechanical property measurement[J].J Robotics Mechatronics 2006,18:160-166.
[9]Hilibrand A S,Robbins M.Adjacent segment degeneration and adjacent segment disease:the consequences of spinal fusion[J].Spine,2004,4(S6):190-194.
[10]Cunningham B W,Kotani Y,Mc Nuhy P S,et al.The effect of spinal destabilization and instrumentation on lumbar intradiscal pressure:an in vitro biomechanical analysis[J].Spine,1997,22:2655-2663.
[11]Rahm M D,Hall B B.Adjacent-segment degeneration after lumbar fusion with instrumentation:a retrospective study[J].J Spinal Disord,1996,9(5):392-400.
[12]Fernandez Fairen M,Sala P,Ramrez H,et al.A prospective ran domized study of unilateral versus bilateral instrumented posterolateral lumbar fusionin degenerative spondy lolisthesis[J].Spine,2007,32:395-401.
[13]Goel V K,Lim T H,Gwon J,et al.Effects of rigidity of aninternal fixation device A comprehensive biomechanical investigation[J].Spine,1991,3:155-161.
[14]Suk K S,Lee H M,Kin N H,et al.Unil ateral versus bilateral pediclescrew fixation in lumbar spinal fusion[J].Spine,2000,14:1843-1847.
[15]Zhao J,Hai Y,Ordway N R,et al.Posterior lumbar interbody fusion using posterolateral placement of a single cylindrical threaded cage[J].Spine,2000,25:425-430.
[16]Kim D H,Jeong S T,Lee S S.Posterior lumbar interbody fusion using a unilateral single cage and a local morselized bone graft in the degenerative lumbar spine[J].Clin Orthop Surg,2009,1(4):214-221.
[17]Chiang M F,Zhong Z C,Chen C S,et al.Biomechanical comparison of instrumented posterior lumbar interbody fusion with one or two Cages by finite element analysis[J].Spine,2006,31:E682-E689.

