尿激酶联合选择性埋管引流治疗包裹性胸腔积液最佳给药时机
吴建辉,刘小梅,杨京帆,张国伟
(电白县人民医院内三科,广东 电白 525400)
包裹性胸腔积液在我国非常多见,病因较多,占住院内科患者的4.2%,是目前造成胸膜增厚、肺功能减退、支气管扩张和肺心病的直接原因[1]。近几年,尿激酶联合埋管引流治疗包裹性胸膜炎在国内已经广泛应用并取得了良好的治疗效果,但目前临床上的具体应用环节仍然存在一定的不确定性。笔者对电白县人民医院收治的包裹性胸腔积液患者通过采用埋管引流并给予不同时间尿激酶胸腔内注入治疗并进行追踪随访,探讨尿激酶联合选择性埋管引流治疗包裹性胸腔积液最佳给药时机。
1 资料与方法
1.1 一般资料
选择2011年6月至2012年1月在本院诊断为包裹性胸腔积液住院患者80例,全部病例均经临床及胸部B超、X线胸片、胸部CT及诊断性穿刺确诊;排除治疗前出凝血时间及血小板计数异常、UK过敏史及伴有严重肝肾功能异常者。将80例患者按随机数字表法分为2组:A组40例,男26例,女14例,年龄48~71岁,平均(54.20±2.20)岁,病程0.5~5年,平均(2.20±0.20)年,其中合并高血压4例,冠心病3例,糖尿病5例,肺部感染4例;B组40例,男27例,女13例,年龄45~70岁,平均(54.53±2.32)岁,病程1~4年,平均(2.33±1.22)年,其中合并高血压3例,冠心病4例,糖尿病5例,肺部感染5例。2组患者在年龄、性别、病情等方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
所有患者入院后均接受基础病的标准治疗,并选择低位置靠近胸壁较大的包裹积液为穿刺点,按常规穿刺,成功后置入中心静脉导管作引流管。A组采取先引流,首次不大于600 mL,每次500~1000 mL,每次引流后即从引流管注入尿激酶20万U(用生理盐水20 mL配制),并嘱患者适当转动身体以确保药物充分接触包膜,同时封管24 h再开放引流,如此反复操作直至无胸液流出。B组患者在埋管引流后至无胸液流出,再按上方法配置的尿激酶20万U在胸腔内注入封管,同样嘱患者适当转动身体,24 h再开放引流,如此反复操作,直至无胸液流出。2组每天均记录胸腔积液引流量、每周检查胸腔B超2次。
1.3 观察指标
1)观察并记录胸腔积液总量、颜色、胸膜厚度,包裹消失吸收时间和住院时间。2)治疗期间观察实验室血液凝血功能变化及全身不良反应。3)所有患者随访2周后进行疗效评定。
1.4 疗效评定标准
显效:无咳嗽、无气促、无胸痛,胸腔积液完全消失,无胸膜肥厚粘连,1周内包裹消失,无肋间隙变窄和胸廓变形,FEV1(L)升高>0.5;有效:间断咳嗽、上楼梯或急走时有气促、深吸气时有胸痛,胸腔积液基本消失,胸膜肥厚粘连,包裹缩小并在2周消失,肋间隙变窄<2个肋间,FEV1(L)升高<0.4;无效:咳嗽减少不明显,休息时气促,胸痛缓解不明显,胸腔积液引流不畅,排放2周未能消失并形成纤维包裹,肋间隙变窄>2个肋间或有胸廓变形,FEV1(L)升高<0.3。总有效=显效+有效。
1.5 统计学方法
2 结果
A组患者引流量、包裹消失时间、住院时间均较B组明显减少,2组比较差异具有统计学意义(P<0.05),A组胸膜增厚患者明显少于B组,2组比较差异具有统计学意义(P<0.05),见表1。A组显效15例,有效24例,无效1例,总有效率为97.5%,B组显效11例,有效21例,无效8例,总有效率为80.0%,2组比较差异具有统计学意义(P<0.05)。2组治疗过程中均未见凝血功能变化及出血等不良反应。
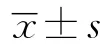
表1 2组各观察指标比较
3 讨论
包裹性胸腔积液在临床并不罕见,传统的治疗方法如穿刺抽液、闭式引流冲洗治疗对已经形成的纤维包裹、条索、多房分隔效果差。自1989年Moulton等首次报道胸腔注射尿激酶以降解纤维蛋白、裂解纤维分裂、减少胸膜粘连的治疗方法以来,该方法在临床上获得较为广泛的应用。而且由于埋管引流法有减少胸膜腔穿刺次数、减少创伤、减少胸膜粘连、方便注药等优点,因此近几年国内应用尿激酶联合埋管引流治疗包裹性胸膜炎已得到广泛认可。但目前临床上具体应用该疗法的各个环节仍然存在一定的随意性和主观性,如选择穿刺埋管的位置,注药剂量、注药时机和疗程长短均缺乏前瞻性、随机性的对照临床研究,尤其是不同的尿激酶胸腔内注入时间对于合理选择给药时机、增强尿激酶干预效果意义重大[1]。笔者采用不同的尿激酶胸腔内注入联合埋管引流治疗包裹性胸腔积液并进行前瞻性随机对照研究,结果显示A组患者引流量、包裹消失时间、住院时间均较B组明显减少(P<0.05);A组胸膜增厚患者明显少于B组(P<0.05);A组总有效率明显高于B组(P<0.05),收到了更好的治疗效果。
埋管分次引流联合尿激酶胸腔内注入治疗包裹性胸腔积液具有如下优势:1)尿激酶属第一代溶栓剂,能非特异性地将纤溶酶原激活成纤溶酶,激活的纤溶酶可降解纤维蛋白,促进纤维蛋白溶解,纤维素分隔溶解作用较强,且治疗过程中对出凝血时间、凝血酶原时间无影响,出血风险小[2]。2)中心静脉导管引流为一次性,无需临床反复穿刺操作;J型导丝引导中心静脉导管至胸腔底部,在负压吸引下引流更完全,更有利于排尽积液并促进肺复张[3]。3)分次引流、首次不大于600 mL且每次限制在500~1000 mL,有利于压缩肺的逐渐恢复,避免了肺水肿的发生;更为重要的是分次引流后注入尿激酶,能使尿激酶可以借助剩余的胸腔积液均匀的分布在包膜上,同时伴随着身体的适当活动,更有利于尿激酶在包裹性积液里充分扩散,最大限度、最大范围地将纤溶酶原激活,进而最彻底溶解纤维形成的包裹性分隔,消除了包裹性积液的治疗死角。综上所述,包裹性胸腔积液病程迁延,治疗困难,传统的治疗措施往往难以有效控制病情消除包裹,而采用埋管分次引流后同时注入尿激酶治疗包裹性胸腔积液该方法效果明确,值得应用。
[1]周立.胸腔内尿激酶注射治疗结核性包裹性胸腔积液的临床疗效分析[J].中国医药指南,2012,10(7):115-116.
[2]巨安丽,孙伟光,王稳才.尿激酶治疗包裹性胸腔积液100例临床分析[J].临床肺科杂志,2012,17(10):1909-1910.
[3]谢君英,文进军.中心静脉导管负压引流并尿激酶胸腔注射治疗结核性包裹性胸膜炎的临床研究[J].中国当代医学,2008,7(2):43-44.

