耻骨联合部骨软骨炎的影像学表现
张晓雍 胡贵峰 冯少仁 毛志敏 罗少林 刘小斌
骨软骨炎又称骨质无菌性或缺血性坏死,其临床上常见的好发部位为股骨头、腕月骨、舟骨,胫骨结节、跖骨头等处,多以外伤后多见[1],文献报道较多。耻骨联合部解剖位置有一定的特殊性,主要为纤维软骨连结。耻骨联合部骨软骨炎的临床表现时好时坏,容易形成慢性过程,临床发病不少见,但目前有关文献报道不多,影像学报道少见[2],有完整X线、CT、MRI表现资料的更为少见报道。作者搜集整理新余市中医院、新余市人民医院二家医院2011年3月-2013年5月经临床证实的6 例耻骨联合骨软骨炎的X线、CT、MRI的患者影像资料,分析其表现并结合文献资料总结其影像学表现特征,旨在进一步提高对该病的认识、诊断和鉴别诊断水平。
1 资料与方法
1.1 一般资料 共有6 例病例,其中5 例为女性,1 例男性;年龄22~71 岁,平均年龄(47±4)岁,其中3 例年龄大于55岁的中老年人(其中男1 例、女2 例),发病时间20 d~20年,职业以劳动者为主。其中5 例拍DR平片,4 例做CT平扫,3 例做MRI平扫。主要临床表现为耻骨部局部疼痛或隐痛不适,有时下肢活动有障碍如轻度跛行,无掻痒,但时常发作,时好时坏,检查局部无红肿,压痛明显或不明显,血常规和红细胞沉降率未见异常。
1.2 检查方法 采用DR拍骨盆正位平片,机型为Kodak DR 3500;CT耻骨联合部扫描,机型为GE hispeed nx/i双排螺旋CT机和Lightspeed VCT GE 64 排螺旋CT机,5 mm层厚,5 mm间隔,耻骨联合部横断扫描;MRI采用GE Signa Excite 0.35 T GE磁共振仪成像,T2WI:TR 3600 ms、TE 101~103 ms,5~6 mm层厚,1 mm层间隔,T1WI:TR 460 ms,TE 10 ms,5~6 mm层厚、1 mm层间隔,STIR:TR 24 OOms,TE 45 ms,5~6 mm层厚、1 mm层间隔,分别行横断面、矢状面、冠状面扫描。
1.3 图像分析 由两位具5年以上经验的放射科医师分析读片。
2 结果
6 例病例中5 例行X线平片、4 例行CT扫描、3 例行MRI检查,均能清楚显示病变。X线平片,具非常明显的解剖直观优势,空间分辩率高,如图a,f所示。主要表现为:(1)6 例有耻骨联合部骨质不同程度密度增高影;(2)耻骨联合部骨质缘不同程度虫蚀状、鼠咬状骨质破坏改变;(3)关系面边缘毛糙,凹凸不平,其中3 例夹有小囊状、筛孔状低密度影;(4)耻骨联合关节间隙宽窄不一。CT因具更高密度分辩率,除更清晰显示上述征象外,还可显示:(1)3 例见小块死骨;(2)间隙内游离多发碎裂小骨块4 例;(3)小的骨质增生硬化和小的骨质囊变;(4)耻骨边缘有的可见骨刺形成。如图b、g、h、m、n、p、q所示;MRI因具多方位、多参数、多序列、高软组织分辩率等优势,主要表现为:(1)耻骨联合间隙宽窄不一、以增宽为多;(2)联骨联合关节面不规整、毛糙,骨质虫蚀状缺损改变,部分病例见关节鼠样小骨块游离,耻骨骨质信号不均匀,有完整骨髓的为正常骨髓信号,1 例慢性纤维病灶和增生钙化病灶显示T2WI低信号,T1WI低信号,STIR等低信号,新生的囊变病灶和水肿呈长T1WI长T2WI信号;(3)3 例软组织均未见异常改变;(4)耻骨边缘2 例可见骨刺形成,T1WI、T2WI均为低信号。如图c、d、e、i、j、k所示。

例1 耻骨联合部骨软骨炎,女,63 岁,会阴部疼痛1 个多月。a图为X线DR平片,清楚显示耻骨联合部骨质硬化增生,骨质密度增高,内见小的虫蚀状骨质破坏和囊变状改变;b图为CT平扫,更清楚显示耻骨联合部骨质边缘毛糙、锯齿状骨质破坏状改变,硬化组织密度增高,中间见小的囊变;c/d/e图为MRI平扫,可从横断状、矢状位、冠状位显示病灶情况,耻骨联合相对关节面骨质边缘不整,凹凸不平,关节间隙增宽,信号欠均匀,T1WI等低信号、T2WI稍高等信号、STIR等信号,周围软组织未见异常信号。

例2 耻骨联合部慢性骨软骨炎,女,71 岁,会阴部疼痛20 多年,时好时坏。f图为X线DR平片显示耻骨联合部骨质硬化增生,骨质密度增高,间隙增宽,g/h图为CT平扫,更清楚显示耻骨联合部骨质边缘毛糙、鼠咬状骨质破坏、缺损状改变,硬化组织密度增高,可见小的囊变,间隙内见碎裂小骨片,i/j/k图为MRI平扫,横断状上清楚显示耻骨联合呈对称性骨质缺损状,T2WI等低信号、T1WI等信号,矢状位STIR见中间低信号、周边等信号,周围软组织未见异常。本例和例1 比较骨质破坏更严重
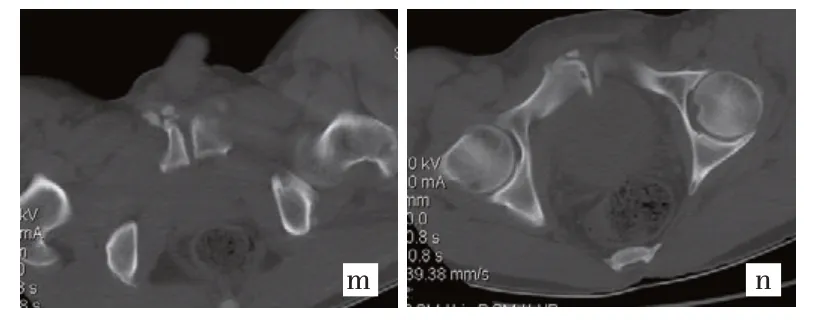
例3 耻骨联合部骨软骨炎,男,55 岁。耻骨联合部疼痛不适6 个月,m/n图示CT骨窗,清楚显示耻骨联合部骨质多发碎裂块,骨质缘硬化增生,密度增高,并有囊变,后部右侧骨赘形成
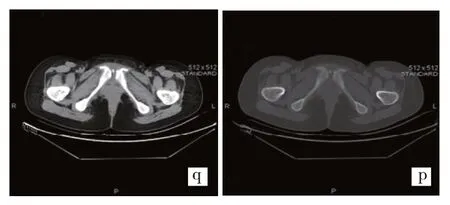
例4 耻骨联合部骨软骨炎,女,23 岁第二胎产后4 个月会阴部疼痛不适并影响睡眠。p示CT软组织窗、q示CT骨窗:表现为耻骨联合部前部骨质增生硬化向两侧形成对称性的骨刺样改变,耻骨联合裂隙内见小碎裂片
3 讨论
骨与软骨属于结缔组织,是由细胞和基质、纤维组成。关节软骨深层有很多的毛细血管,穿破骨板包埋在钙化带内,关节软骨的营养来自于关节液在软骨基质渗透,关节软骨深层血管亦可供应软骨以营养,关节软骨坏死,深层的毛细血管增生,形成肉芽组织,对坏死软骨进行吸收、钙化、骨化、纤维化形成相应关节面硬化和关节粘连[1]。耻骨联合属于微动、非负重软骨关节,由纤维软骨构成,中间有一纵行裂隙,无滑膜亦无滑液,血液循环相对缺乏。软骨基质中含大量胶原纤维,发生于耻骨联合处的骨软骨炎,是一种原因不明的局限性非化脓性病变。本病的病理基础不是炎性过程,骨软骨炎的病因尚不清楚,目前常被认为是多种因素作用的结果,如长期劳损、外伤、妇女正常妊娠和分娩过程中的合并症、血管梗死、血管壁的病变、代谢障碍等,也有认为可由纤维软骨的退行性改变等因素引起,但凡能造成局部血循环障碍、中断或不畅均可导致骨软骨炎(无菌或缺血坏死)的发生可能[2]。血运中断后引起细胞变性、坏死等病理生理变化,因而可形成分散的小片骨坏死,部分骨坏死,也可全部骨坏死,因此耻骨联合部骨质可出现边缘不规则、侵蚀破坏和反应性骨硬化等影像学改变。
耻骨联合骨软骨炎临床上常表现有排尿不适感、会阴和肛门处坠胀感,会阴部胀、疼痛,患者思想负担加重,表现出乏力、头晕、失眠等,男性症状与慢性前列腺炎相似,但肛诊及前列腺液检查正常;产后耻骨联合骨软骨炎耻骨联合处疼痛,有时走路困难甚至跛行。体检耻骨联合处有压痛或不痛,骨盆分离试验可为阳性[3-4]。
耻骨联合骨软骨炎文献报道多为年轻产后女性、年轻芭蕾舞演员和年轻战士[3-6]。本研究搜集整理的6 例病例平均年龄较大,与文献报道的平均年龄偏年轻有所不同[3-4,8],X线平片、CT检查、MRI影像表现比较典型。可能本组病例以劳动者多见,农村女性多见,患者受心理因素、家庭经济条件、社会因素等原因未及时到医院就诊有关。
本病的X线平片、CT扫描、MRI成像均能清楚显示病变。X线平片因具较大的空间分辨率,具非常明显的解剖直观优势;由于CT的密度分辨率明显高于X线平片,因此CT除更清晰X线征象外,还可显示细小的增生硬化和小的骨质囊变灶、小的坏死骨和钙化灶,以及周软组织的表现情况;MRI由于更具高的软组织分辨率和可从横断位、矢状位,冠状位各方位观察优势。耻骨联合骨软骨炎的影像表现有一定特征性,X线平片一般就可成立诊断,CT、MRI检查是很有力、很有必要的重要补充,有利于对该病的诊断和鉴别诊断。
耻骨联合骨软骨炎的影像表现和结核有相似之处,因此首先要和耻骨联合部的结核鉴别。耻骨联合结核是由肺或其他部位的结核血行播散而来,95%以上继发于肺结核,发病缓慢,症状轻微,盗汗,有低热,食欲缺乏,耻骨联合处肿痛,活动受限[7]。结核病的基本病理包括渗出、变质和增殖。三者往往经常混合存在。有干酪样坏死,结核肉芽组织,结核性死骨,冷脓肿,纤维瘢痕组织和钙化[1]。破坏灶彼此相对,破坏区内可见砂粒样死骨,周围骨质疏松,关系边缘骨侵蚀,关节间隙逐渐狭窄但出现较晚,周围软组织可有寒性脓疡甚至窦道形成。X线平片、CT、MRI形成的图像都能显示出骨质破坏,X线、CT表现低密度,MRI表现为长T1长T2信号。纤维化和钙化X线和CT最敏感,MRI为长T1短T2信号。对于显示砂粒样死骨的价值CT优于X线平片,较X线片更早清楚地显示骨质的破坏的范围,可显示受累破坏的细节,破坏区内的细小钙化,以及周围脓肿,CT增强脓肿可均匀性强化;MRI是早期显示结核的最好方法,可显示病变范围、周围受累情况、脓腔大小、骨质破坏。T1WI为低信号,T2WI为高信号,因骨髓水肿存在,异常信号区较实际骨质破坏区大,增强扫描呈散在斑片状强化,脓肿为环状强化,软骨和软骨下骨破坏,晚期纤维性强直和骨化为T1WI、T2WI均为低信号。脓肿T1WI低信号T2WI高信号。而耻骨骨软骨炎3 个基本病理改变为死骨块、吸收带和新生骨带,也是X线CT、MRI诊断的基础,即死骨发生后,很快出现肉组织吸收和新生骨增生,影像检查出现的相应征象为死骨周围有骨质疏松带和新生骨硬化带。CT表现为囊状破坏区内有死骨块,周围硬化环绕,MRI表现骨坏死周围T1、T2呈低信号强度带或低信号强度圈。如死骨内骨髓变为细胞碎渣,则T1WI、T2WI均呈低信号强度。肉芽组织在T2上呈中等信号强度,新生骨T1WI、T2WI均为低信号强度。
耻骨联合部骨软骨炎还应与耻骨联合部化脓性骨髓炎鉴别。化脓性骨髓炎急性症状包括高热、谵妄、昏迷等,常单侧发病,一般较少波及对侧,局部红肿热痛,可伴有高热、白细胞计数高等改变,骨质破坏的同时出现骨质增生硬化,骨增生与破坏较广泛并紊乱、亦可产生窦道;病愈期骨结构紊乱,鉴别不难。而低毒力感染的表现临床不典型,鉴别时注意追问病史。耻骨联合骨软骨炎的局部骨质改变早于临床症状出现,而临床症状的消失迟于骨质的恢复[8]。化脓性骨髓炎一般有骨髓水肿、骨质破坏等病理改变,MR上有长T1WI长T2WI表现,脓肿更可见T1WI低信号、T2WI高亮信号,而耻骨联合部骨软骨炎一般均为等低信号,两者一般也不难区别。
[1]王云钊.中华影像医学 骨肌系统卷[M].北京:人民卫生出版社,2002:3-7,187-189,298-300,317-333.
[2]曹来宾.实用骨关节影像诊断学[M].济南:山东科学技术出版社,1998:99,262.
[3]高树明,兰燕,霍志毅,等.芭蕾舞学员耻骨联合骨软骨炎的CT诊断[J].中国医学影像技术杂志,2008,24(6):808-810.
[4]杜琪峰,刘禄明.耻骨联合骨软骨炎1 例[J].中国医学影像技术杂志,2005,21(10):1542.
[5]熊世才.耻骨联合骨软骨病的X线改变20 例分析[J].中华现代临床医学杂志,2004,2(7 B).
[6]王云华.外伤性耻骨联合骨软骨病1 例报告[J].实用放射学杂志,1995,11(2):751.
[7]何家雄,许宗永,虞志康,等.耻骨联合结核的影像学表现(附6例报告)[J].中国临床医学影像学杂志,2002,13(4):300-301.
[8]刘强.耻骨联合骨软骨炎2 例报告[J].中国社区医师:医学专业,2011,11(23):246.

