单纯子宫腺肌病病灶切除术后联合促性腺激素释放激素激动剂治疗子宫腺肌病
丁月红
子宫腺肌病发病率呈逐年增高趋势,其临床治疗方法也相应多样化[1-2],子宫腺肌病病灶切除术是公认的有效治疗方法,但是随着人们对生殖器官的完整性以及生育功能的需求增高,更多女性希望保留子宫[3]。近年来,子宫腺肌病病灶切除术联合术后药物治疗子宫腺肌病治疗被逐渐应用于临床,也得到认可[4]。2010年6月~2012年6月期间,我院对 38 例实施的子宫腺肌病病灶切除术,术后联合促性腺激素释放激素激动剂治疗,取得了较好的临床效果,现将结果报道如下。
1 资料与方法
1.1 一般资料 将我院 2010年6月~2012年6月期间收治的 76 例子宫腺肌病患者随机将其分为对照组(单纯子宫腺肌病病灶切除术)和观察组(子宫腺肌病病灶切除术后联合促性腺激素释放激素激动剂),每组 38 例。对照组年龄 25.0~48.5 岁,剖宫产史 29 例、异位妊娠手术史 1 例,子宫肌瘤剔除术史 2 例;观察组年龄 25.5~48.0 岁,剖宫产史 27 例、异位妊娠手术史 2 例,子宫肌瘤剔除术史 1 例。两组患者在年龄和原发病等方面,差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法 对照组只进行子宫腺肌病病灶切除术,观察组在病灶切除术后第 1 次月经来潮的第 1~3 d,于腹前壁,皮下注射 3.75 mg亮丙瑞林注射液(GnRH-α),每 28 d重复注射 1 次作为 1 个疗程,治疗 3 个疗程。
1.3 观察指标 根据视觉模拟评分法(VAS)[5],对治疗后两组痛经程度进行评分。0 分为痛经消失,与治疗前相比疼痛减低为痛经缓解,与治疗前相比没有变化为无效。
1.4 统计学方法 所有数据采用SPSS17.0 统计学软件进行分析,计量资料以(±s)表示,组间比较采用t检验,率的比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组痛经VAS评分比较 观察组治疗前VAS评分为(5.3±3.6)分,治疗后为(0.9±1.2)分;对照组治疗前VAS评分为(5.3±3.5)分,治疗后为(1.9±2.0)分。2 组患者治疗后VAS评分较治疗前有明显改善(均P<0.05);治疗后,与对照组相比,观察组痛经VAS评分明显降低,差异有统计学意义(P<0.05)。
2.2 两组痛经、月经量、复发情况比较 与对照组相比,观察组痛经得到明显改善,月经量和复发率明显降低,差异有统计学意义(P<0.05)。见表1。
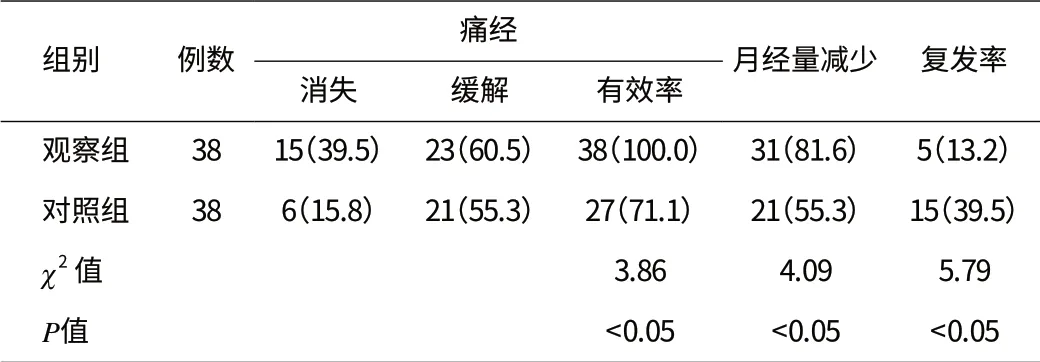
表1 两组子宫腺肌病患者痛经、月经量、复发情况比较[n(%)]
3 讨论
子宫切除术是子宫腺肌病的主要治疗手段。但由于子宫腺肌瘤没有包膜,与周围组织界限不清楚,手术切除是否切除完整,残留病灶是否会复发等,都是临床面临的难题,而子宫腺肌病病灶切除术后,给予促性腺激素释放激素激动剂,进行术后辅助药物治疗,能够消除、抑制残留病灶,达到预防复发的功效[6]。本研究中,与单纯病灶切除术相比,子宫腺肌病病灶切除术联合促性腺激素释放激素激动剂能够明显改善痛经、减少月经量,降低术后复发率,差异有统计学意义(P<0.05)。需要根据患者的具体情况,合理选择治疗方法,做到有效控制症状和复发[7]。
综上所述,子宫腺肌病病灶切除术后联合促性腺激素释放激素激动剂能明显提高子宫腺肌病的临床疗效,改善患者的预后质量,值得临床推广。
[1]石志娟.左炔诺孕酮宫内缓释系统治疗子宫腺肌病疗效分析[J].中国医药科学,2011,1(22):95,105.
[2]张桂萍,梁桂玲,梁宁安,等.子宫动脉栓塞术治疗子宫腺肌病的疗效评价[J].当代医学,2011,17(8):4-7.
[3]魏丽娜,祁秀娟,赵之翠,等.左炔诺孕酮宫内缓释系统治疗子宫腺肌病疗效观察[J].中国实用妇科与产科杂志,2007,23(3):192-194.
[4]李鼎恒,徐铵烨,寿坚,等.腹腔镜下腺肌瘤病灶切除联合曼月乐治疗子宫腺肌病疼痛 53 例观察[J].中华危重症医学杂志,2010,5(3):331-334.
[5]元万芹.子宫腺肌病 188 例诊断和治疗分析[J].中国妇幼保健,2012,27(12):1793-1795.
[6]赵彩霞,刘鑫,刘淑杰,等.病灶局部切除术配合皮下埋植炔诺酮治疗子宫腺肌症的临床分析[J].中国妇幼保健,2011,26(36):5826-5827.
[7]李金芯,洛若愚,廖仕翀,等.病灶切除术联合药物治疗子宫腺肌病 89 例临床分析[J].实用妇产科杂志,2011,27(3):207-211.

