淋巴瘤样肉芽肿病1例
宋美君 吴宏成 潘登 林志辉
淋巴瘤样肉芽肿病1例
宋美君 吴宏成 潘登 林志辉
患者男,66岁,农民。因“咳嗽、咳痰2月余,加重1周”于2010年4月8日入院。患者咳嗽呈阵发性,不剧,痰色白,量少,无发热、咯血、盗汗、消瘦、气促、紫绀等症状;未及浅表淋巴结肿大,双肺呼吸音低,未闻及干湿啰音,肝脾未扪及明显肿大。门诊胸部CT检查提示“双肺多发团块及片状高密度影,肿瘤性可疑,纵隔淋巴结增大”(图1),拟“双肺多发结节”收住入院。患者有“高血压”疾病史,30年前因“附睾结核”行附睾剥离术,术后正规抗结核治疗后治愈,有吸烟史40支×40年。实验室检查:血常规:WBC 2.8×109/L,N 81.9%,L 11.2%,HGB 119G/L,PLT 142×109/L;病毒抗体测定提示EBV-IgM阳性;血气分析:pH 7.43,PaO270mmHg,PaCO240mmHg;血沉39mm/h,CRP 1.03mg/dl。风湿免疫、ANCA、肿瘤标志物、PPD、痰培养、血培养、痰找抗酸杆菌、支气管镜毛刷涂片找抗酸杆菌、脱落细胞等检查均为阴性。支气管镜检查提示“气管支气管炎症改变”;肺功能检查提示“轻度混合性通气功能障碍,小气道功能障碍,弥散功能轻度降低,气道阻力正常”。胸部增强CT检查(距离门诊胸部CT检查仅5d)提示“双肺多发团块及片状高密度影,病灶有所进展,考虑恶性肿瘤,淋巴瘤可能,肺癌待排,建议穿刺活检,纵隔淋巴结肿大,脾脏增大”。
完善相关检查后对该患者先后进行2次肺穿刺活检,第1次肺穿刺部位针对左下肺结节,病理穿刺结果提示“慢性肉芽肿性炎,抗酸染色(-),PAS(-),六胺银(-)”。与家属沟通后进行第2次肺穿刺,针对右上肺实变区域。穿刺过程中出现致命大咯血,经抢救后生命体征平稳。穿刺病理结果提示“肺实变,大量T淋巴细胞散在B细胞,并见浸润血管壁,考虑淋巴细胞增生性病变”。免疫组化:CD20(+),CD3(+),CD4(-),CD43(+),CD56(+),CD68(+),CD79a(+),Granzyme B(-),Ki-67(+)40%,Perforin(-),TdT(-),TIA-1(+)。特殊染色:抗酸染色(-),PAS(-),六胺银(-)。结合病理结果,诊断为淋巴瘤样肉芽肿,病理分型为I型(图2)。
根据病理分型,予强的松60mg/d口服治疗,1个月后病灶吸收理想(图3),第2个月减量至45mg/d,复查发现病灶大部分吸收,第3个月再减量至30mg/d,此剂量共维持2个月。病灶基本吸收,未复发(图4)。病程中出现发热1次,体温最高39℃,胸部CT复查未出现新病灶,考虑因免疫功能减低致上呼吸道感染,经抗感染等对症治疗后好转,复查血常规WBC 4.2×109/L,之后根据复查情况逐渐减少糖皮质激素用量,目前已随访10个月,维持剂量10、15mg隔日1次,胸部CT检查提示病灶继续吸收中,未出现新的病灶,患者精神状态佳,轻度库欣面容,继续随访中。
讨论淋巴瘤样肉芽肿(LYG)从病理角度阐述是一种由EBV感染引起的非典型B细胞混合大量反应性T细胞和组织细胞所组成的结外血管中心性和血管破坏性淋巴组织增生性疾病。Liebow等在1972年首先报道了本病。本病好发于男性,病变进展快,可侵犯全身多种脏器,主要累及肺、皮肤、中枢神经系统等。影像学主要表现为双肺多发结节、肿块,多数位于下肺,边缘模糊呈绒毛状,直径0.5~8cm,常合并坏死、空洞,可见支气管征,肺门、纵隔淋巴结肿大少见,可见胸腔积液。本例患者以咳嗽、咳痰为主要临床症状,胸部CT检查表现为两肺多发团块状、片状、结节融合、渗出,且病情进展迅速。

图1 治疗前胸部CT检查所见(A:隆突平面可见双肺多发团块及片状高密度影,病变形态出现多样性;B:近心底层面双肺基地节隔间多发团块状病变,并呈融合趋势)

图2 肺穿刺活检结果(A:病变主要由混合性小淋巴细胞和少量不典型性大单核淋巴样细胞构成,大细胞类似免疫母细胞,有明显核仁,并见浸润血管壁,HE染色,高倍;B:不典型性大单核淋巴细胞示CD20阳性,En Vision法,高倍;C:不典型性大单核淋巴细胞示CD79a阳性,En Vision法,高倍)
该病诊断困难,临床症状和影像学表现与Wegener肉芽肿相似,肺部出现结节状病灶时,临床上易与结核、肉芽肿病、肺癌及炎性假瘤等疾病相混淆,病理上应与结核、非特异性肉芽肿病、肺外的外周T细胞淋巴瘤等鉴别,形态学、免疫表型结合临床特征可明确诊断。本病预后差,10%~60%患者会进展为大B细胞淋巴瘤,据报道中位生存期为24个月[1]。
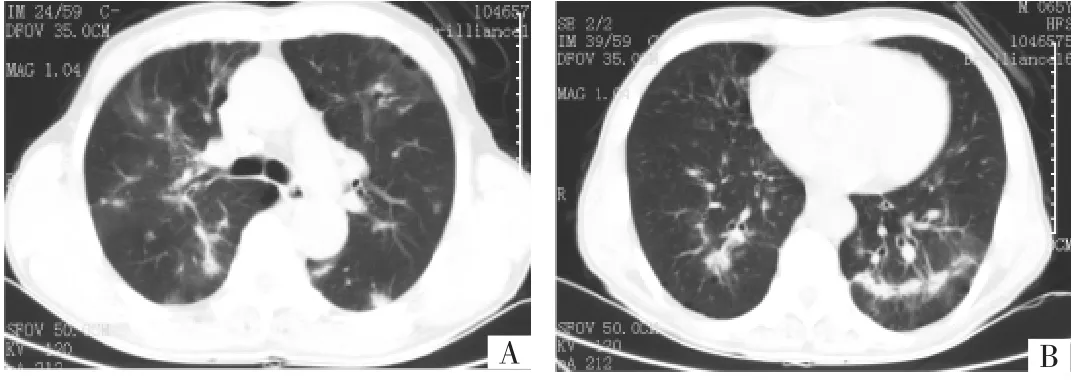
图3 治疗1个月后胸部CT检查所见(A:隆突平面可见双肺多发团块及片状高密度影吸收理想;B:近心底层面双肺基底节隔间多发团块病变明显缩小)

图4 治疗3个月后胸部CT检查所见(A:隆突平面可见双肺多发团块及片状高密度影基本吸收;B:近心底层面双肺基底节隔间多发团块病变基本消失)
治疗上,因本病罕见,尚未建立标准的治疗方案,对于肺部病变较为局限的患者,多主张积极手术治疗,术后可行全身系统治疗,药物治疗主要根据组织学分级来选择[2]。本例患者在诊断明确、征得患者及家属同意签字情况下,采用长疗程、足剂量糖皮质激素治疗,目前已随访10个月,糖皮质激素治疗效果理想,病灶明显吸收,且未见复发。Sebire等[3]于2003年首次报道了单用利妥昔单抗治疗LYG有效的报道。据目前应用利妥昔单抗治疗并报道的12例患者中成功9例,失败3例[4]。可见利妥昔单抗治疗不失为一个好的选择及方向。目前,本例患者仍在随访中,糖皮质激素治疗效果理想,但不能排除今后复发可能,必要时可以考虑利妥昔单抗治疗,但费用昂贵,需征得患者及家属同意。
[1]CulhaciN,LeviE,Sen S,et al.Pulmonary lymphomatoid granulomatosis evolving to large cell lymphoma in the skin[J]. Pathology and Oncology Research, 2002,8(4):280-282.
[2]Ishiura H,Morikawa M,Hamada M,et al. Lymphomatoid granulomatosis involving centralnervous system successfully treated with rituximab alone[J].Arch Neurol,2008,65(5):662-665.
[3]Sebire N J,Haselden S,Malone M,et al. Isolated EBVlymphoproliferative disease in a child with Wiskott-Aldrich syndrome manifesting as cutaneous lymphomatoid granulomatosis and responsive to anti-CD20 immunotherapy[J].J Clin Pathol, 2003,56(7):555-557.
[4]Castrale C,El Haggan W,Chapon F,et al.Lymphomatoid granulomatosis treated successfully with rituximab in a renal transplant patient[J].J Transplant,2011, 2011:865-957.
(本文编辑:严玮雯)
《浙江医学》“病例讨论”栏目征稿
根据广大读者的建议,本刊自2010年第7期起开辟“病例讨论”栏目,论文结构分为“病例摘要”和“讨论”两部分,以期通过对疑难、复杂或罕见病例的介绍和讨论,交流临床工作经验,帮助广大临床医师掌握科学的临床思维方式,提高各专科和多学科的综合分析判断能力,进而提高医疗水平。现特向广大临床医师征集相关病例,具体要求如下。
1病例选择(1)疑难病例,特别是涉及多学科、多领域的疑难病例;(2)诊断明确,但病情危重和(或)治疗棘手的病例;(3)临床较罕见的病例。以上病例均需最终获得明确诊断或成功治疗,且临床资料齐全,并能提供实验室、影像学和(或)病理确诊依据。
2写作格式和要求(1)病历摘要:分段叙述患者的简要病史(包括主诉、现病史、既往史等)、入院后体检情况、辅助检查结果、入院后治疗方案及病情变化等内容;(2)讨论:分段记录各级或各科或各院医师对该病例的特点、诊断、鉴别诊断、进一步辅助检查和治疗方案等方面的分析,若为罕见病,则需介绍目前国内外关于该病诊治方面的最新进展;(3)列出相关的国内外主要参考文献;(4)全文字数在3000字左右。
3投稿注意事项 投稿时请务必在稿件末页留下第一作者手机号码和电子邮箱地址,同时附上单位证明(证明该病例所有资料属实,无一稿两投,无涉及保密等情况)。
本刊编辑部
2012-04-23)
315040 宁波大学附属李惠利医院呼吸内科(宋美君、吴宏成、林志辉),病理科(潘登)
宋美君,E-mail:smj800722@ yahoo.com.cn

