预注不同剂量舒芬太尼对丙泊酚注射痛的影响
李肇端,周 汾,王 曼,余剑波
天津市南开医院麻醉科(天津 300100)
丙泊酚因起效快、蓄积作用小,已广泛用于临床麻醉,但静注丙泊酚可发生严重血管性疼痛[1]。目前预防或减少丙泊酚注射痛的方法是注射丙泊酚前先注射小剂量阿片类药物[2-3]。2011年1月—2011年9月,我们观察了预注不同剂量的舒芬太尼对丙泊酚注射痛的的作用。
1 资料与方法
1.1 一般资料 全组共76 例,年龄31~58 岁,ASAⅠ~Ⅱ级。随机分为A、B、C 和D 组,每组19 例。经伦理委员会批准,并与患者签订知情同意书。排除标准:⑴对丙泊酚过敏;⑵癫痫发作史;⑶心血管疾病史;⑷呼吸系统疾病史;⑸肝肾功能不全者;⑹气管插管分级Mallampati≥3级。
1.2 麻醉方法 术前30 min肌肉注射异丙嗪25 mg和东莨莨碱0.3 mg。连接多功能心电监护仪监测心电图(ECG)、心率(HR)、脉搏氧饱和度(SpO2)。常规开放外周静脉,输注乳酸钠林格液10 mL/(kg·h)。4组患者分别于注射丙泊酚前5 min[3]静脉预注生理盐水、舒芬太尼0.1 μg/kg、0.2 μg/kg 和0.4 μg/kg 均以0.9%NaCl稀释至5 mL,注射时间为10 s。注射前均被告知可能出现注射痛。如果输注舒芬太尼后无体动反应,则给予面罩吸氧或机械辅助通气。
注射生理盐水或舒芬太尼后5 min,静脉注射10%丙泊酚注射液(北京费森尤斯卡比公司)速度1 mL/s[4]。待意识丧失,给予阿曲库胺0.8 mg/kg 行气管插管,连接麻醉机。麻醉维持:七氟烷+丙泊酚。维持EtCO235~45 mmHg(1 mmHg=0.133 kPa)。于入室时(T1)、注射生理盐水(T1)或舒芬太尼时(T2)、注射丙泊酚时(T3)、插管时(T4)以及插管后5 min(T5)监测患者SBP、DBP和心率。术前向患者解释VAS评分操作方法,若患者睫毛反射之前诉疼痛,则通过提问形式进行VAS 评分;若此时患者未诉疼痛,则间隔5 s询问一次,同时麻醉医生评估疼痛程度[5]并观察患者的不良反应。
1.3 监测指标 VAS 评价注射痛[5](0 mm 不痛,100 mm 疼痛不能忍受)。分四级:0 度 轻度(10≥且<30)、中度(30≥且<70)、重度(≥70)。观察患者是否出现肌僵直、低氧血症。记录出现心动过缓(<45次/min)、低氧血症(SpO2<90%)、咳嗽以及胸壁紧压感或嗜睡患者的例数,并于恢复室时询问注射痛发生情况。
1.4 统计学处理 采用SPSS 13.0统计学软件,计数资料以(±s)表示,组间组内比较采用单因素方差分析检验,计数资料采用卡方检验,不同时点比较采用重复测量方差分析,P <0.05表明差异有统计学意义。
2 结果
2.1 一般资料的比较 4组病人年龄、体重、性别无统计学差异(P>0.05,表1)。
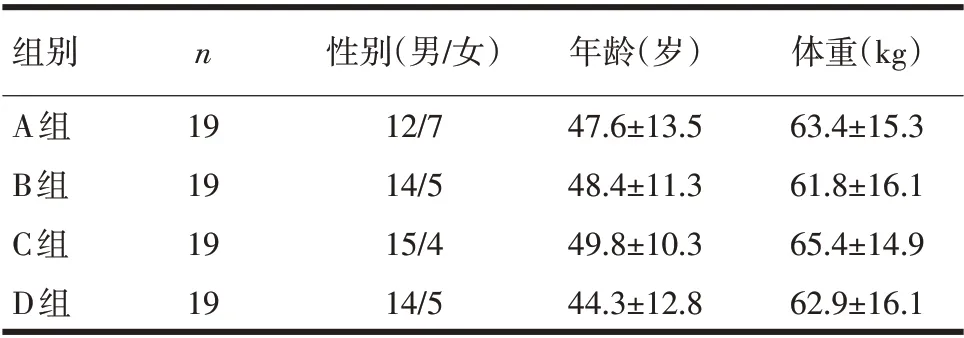
表1 4组病人一般资料比较
2.2 注射痛 VAS评分:A组(71.5±12.4)mm,B组(48.3±14.8)mm,C 组(41.2±21.2)mm,D 组(21.2±19.2)mm。与A 组相比,B、C 和D 组VAS 评分明显下降(P <0.05)。与A 组相比,C 组和D 组注射痛发生率明显下降(P <0.05)。重度疼痛B 组、C组、D组,与A组相比明显下降(见表2)。
表2 4组患者疼痛发生率以及疼痛程度比较(±s)
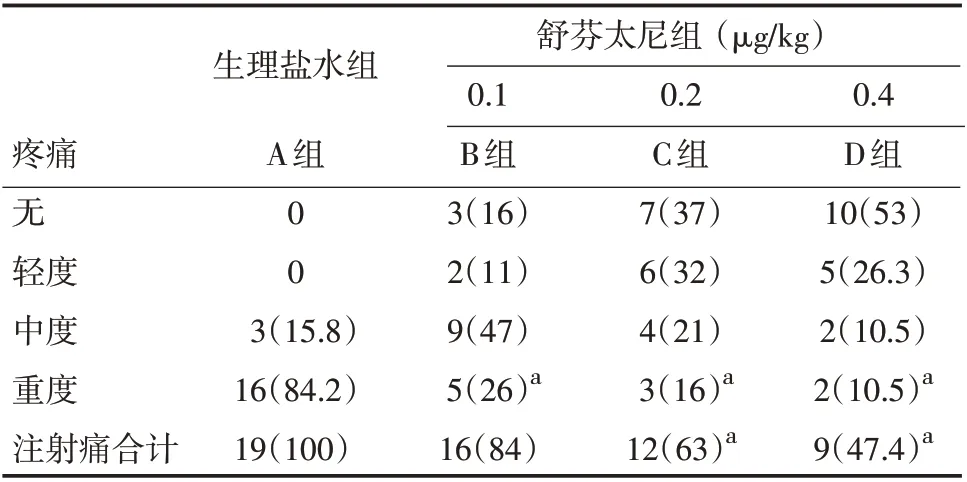
表2 4组患者疼痛发生率以及疼痛程度比较(±s)
注:与A组相比,aP<0.05
疼痛无轻度中度重度注射痛合计生理盐水组A组0 0 3(15.8)16(84.2)19(100)舒芬太尼组(μg/kg)0.1 B组3(16)2(11)9(47)5(26)a 16(84)0.2 C组7(37)6(32)4(21)3(16)a 12(63)a 0.4 D组10(53)5(26.3)2(10.5)2(10.5)a 9(47.4)a
2.3 血压和心率变化 插管后(T4),A组、B组和C组收缩压和舒张压明显上升,5 min 后明显下降(P <0.05)。D 组插管时以及插管后5 min 血压明显下降,与基础值T1 相比,差异均有统计学意义。与A、B和C组相比,D组收缩压和舒张压明显下降(图1和图2)。与B和C组相比较,A组插管时以及5 min后心率明显上升。与对照组A 组相比,B、C 和D 组插管时以及插管后心率明显下降,差异有统计学意义(图3)。

图1 4组患者不同时期舒张压的比较
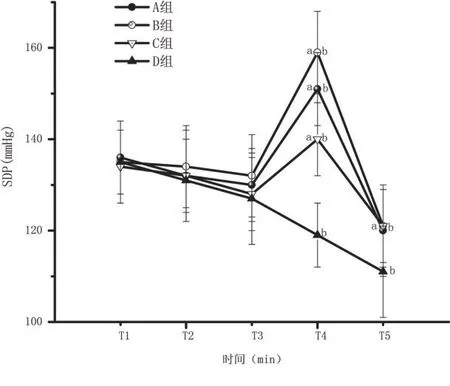
图2 4组患者不同时期收缩压的比较
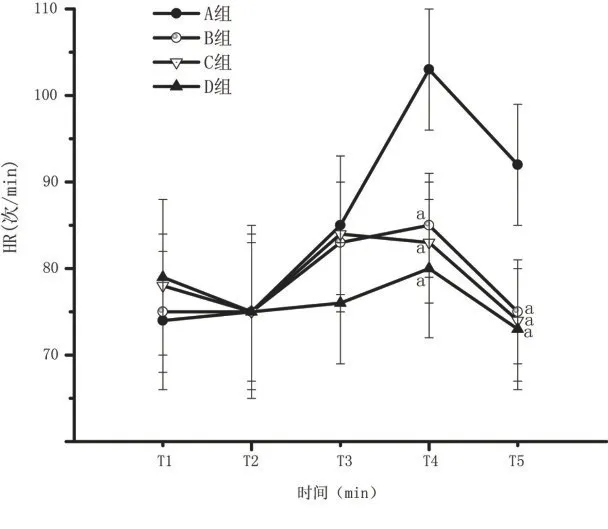
图3 4组患者不同时期心率的变化
B 组和D 组各有1 例出现中度咳嗽,C 组1 例嗜睡。D 组1 例肥胖患者SpO2 短暂下降至90%,但深呼吸后100%。无1例出现静脉炎及其他不良反应。
3 讨论
目前临床上减少丙泊酚注射痛的方法包括5%的葡萄糖或10%甘油稀释,或预注阿片类药物[2-3]、利多卡因[4]、冷盐水与利多卡因一起注射[5-6],甚至改用大静脉输液等。
本文通过预注不同剂量舒芬太尼,观察其对丙泊酚注射痛的作用。结果显示,与A组相比,C组和D 组注射痛发生率明显下降,且舒芬太尼组中疼痛程度明显下降。说明预注舒芬太尼能降低丙泊酚注射痛,且呈剂量关系。根据Honarrmond[3]研究,0.01 μg/kg 舒芬太尼并不能减少注射痛发生率以疼痛程度,可能是因为舒芬太尼剂量不够或者预注时间间隔太短(1 min)造成的。本文中,B组注射痛发生率并不改变,原因可能是舒芬太尼剂量不足。
我们的研究显示,插管后A 组收缩压和舒张压明显上升,5 min 后明显下降,B 和C 组插管后明显下降,D 组插管后血压明显下降。与A 组相比,B、C和D 组插管时以及插管后心率明显下降,差异有统计学意义。说明对照组容易造成插管时以及插管后血压和心率的波动,而舒芬太尼组在一定程度抑制插管时血流动力学的波动,提供较平稳的插管条件。
舒芬太尼是人工合成阿片类药,其主要是通过中枢神经系统产生镇痛作用,但也可通过外周感觉神经阿片受体途径产生镇痛作用[7]。舒芬太尼起效快,达到最达效应时只需要5~7 min[8],且药物不在体内蓄积。因此,如果给予等同剂量的舒芬太尼或芬太尼,则前者较后者更容易恢复[9]。然而,高剂量(>2.6 μg/kg)可发生呼吸抑制,增加气道阻力或肌肉僵直等,不良反应明显高于芬太尼[10]。本研究的观察剂量为0.1~0.4 μg/kg,有1 例出现嗜睡现象,无其他不良反应,如意识模糊、恶心呕吐以及便秘等。D 组1 例肥胖患者出现短暂SpO2下降,推测与肥胖患者氧储备功能差有关。Bohrer 等[9]通过中心静脉给予7 μg/kg舒芬太尼,45.9%出现咳嗽,这可能与刺激气管化学感受器有关。本研究中,0.1 μg/kg和0.4 μg/kg 各有1 例诉中度咳嗽,提示小剂量的舒芬太尼也可能刺激气管化学感受器。
静脉预先给予0.4 μg/kg舒芬太尼,可有效减少丙泊酚注射痛,而不增加插管后的血压和心率。
[1]刘双庆,毛燕飞,杨涛,等.阿芬太尼和瑞芬太尼减轻丙泊酚注射痛的效应观察[J]. 上海交通大学学报(医学版),2009,29(2):213-215.
[2]Fujii Y, Itakura M. A comparison of pretreatment with fentanyl and lidocaine preceded by venous occlusion for reducing pain on injection of propofol: a prospective, randomized, double-blind, pla⁃cebo-controlled study in adult Japanese surgical patients [J]. Clin Ther,2009,31(10): 2107-2112.
[3]Honarmand A, Safavi M. Prevention of propofol-induced injection pain by sufentanil: a placebo-controlled comparison with remifent⁃anil [J]. Clin Drug Investig,2008,28(1): 27-35.
[4]Picard P, Tramèr MR. Prevention of pain on injection with propo⁃fol: a quantitative systematic review [J]. Anesth Analg,2000,90(4):963-969.
[5]Sim JY, Lee SH, Park DY, et al. Pain on injection with microemul⁃sion propofol [J]. Br J Clin Pharmacol,2009,67(3): 316-325.
[6]Fudickar A, Bein B.Propofol infusion syndrome: update of clinical manifestation and pathophysiology [J]. Minerva Anesthesiol,2009,75(5):339-344.
[7]Stein C. The control of pain in peripheral tissue by opioids [J]. N Engl J Med,1995,332(25):1685-1690.
[8]Soulard A, Babre F, Bordes M, et al. Optimal dose of sufentanil in children for intubation after sevoflurane induction without neuro⁃muscular block [J]. Br J Anaesth ,2009,102(5): 680-685.
[9]Böhrer H, Fleischer F, Werning P. Tussive effect of a fentanyl bo⁃lus administered through a central venous catheter [J]. Anaesthesia,1990,45(1): 18-21.
[10]Miller R, Fleisher LA, Eriksson LI. Miller's anesthesia [M]. 7thed.Philadelphia, Churchil-Livingstone Elsevier,2010:769-814.

