155例输卵管阻塞性不孕的治疗比较
张 毅 于新艳 宋方菲
(1.泰山医学院,山东 泰安 271016; 2.泰山医学院附属泰山医院,山东 泰安 271000)
不孕症是指婚后1年正常同居,性生活正常,未避孕而未孕。继发性不孕是指发生在一次人工流产术、宫外孕或自然流产后的不孕症[1]。世界卫生组织统计目前全球约8%~12%的夫妻受到不孕症困扰[2],流行病学调查显示不孕因素中和女性有关的因素约占60%,其中输卵管性不孕约占女性不孕因素的40%~60%[1],并有逐年增加趋势。
目前治疗输卵管阻塞性不孕的方法很多,为探讨安全、有效、更为理想的输卵管阻塞性不孕治疗方法,我们对在泰安市中心医院2010年1月至2011年1月采用三种不同手术方式治疗的155例输卵管阻塞性不孕患者进行了为期2年的跟踪随访,通过比较术后输卵管再通率、术后宫内妊娠率及术后1年后没有妊娠患者子宫输卵管造影(HSG)梗阻率,以及术后未孕自愿行辅助生殖技术治疗的54例输卵管阻塞性患者的妊娠情况做回顾性分析,以便了解辅助生殖技术在输卵管阻塞性不孕中的应用价值,期望为临床处理输卵管阻塞不孕提供有价值的资料。
1 资料与方法
1.1 研究对象及分组
筛选2010年1月至2011年1月来我院就诊的不孕症患者, 对符合条件并在术前已作输卵管通液或子宫输卵管造影( HSG)确诊的155例患者,年龄22~38 岁,中位年龄31.5岁,其中原发性不孕54例(34.8%),继发性不孕101例(65.2%)。根据患者意愿和经济条件分为三组,组I(宫腔镜治疗)60例,共120条输卵管,梗阻104条;组II(腹腔镜治疗)39例,共78条输卵管,梗阻69条;组III(宫腹腔镜联合)56例,共110条输卵管(2例因宫外孕切除患侧输卵管),梗阻92条。三组输卵管梗阻部位相比无统计学意义(P>0.05),见表1。三组年龄、不孕时间的范围分别为: 23~40岁(30.11±4.56)岁、2~12年(4.11±2.72);23~35岁(29.83±3.20)岁、2~12年(4.72±2.66); 24~39岁(30.06±3.96)岁、2~14年(3.96±2.79)年;三组相比无统计学意义(P>0.05)。
临床排除其它器质性病变,无近期全身及阴道感染,无生殖道畸形、既往腹部手术病史、合并其他重大盆腔器官疾病或其它内、外科慢性疾病的患者。男方精液正常。

表1 三组输卵管梗阻部位构成比[n(%)]
注:χ2=3.572,P=0.467。
1.2 仪器与试剂
①仪器:LBD-2000B宫腔镜、腹腔镜(德国STORZ公司腹腔镜系统)。 液晶监视器(日本SONY公司)。GL350冷光源,DG-1膨宫机(沈阳沈大内窥镜有限公司)。输卵管加压管5.0Fr,医用塑料输卵管导管(体部外径1.6 mm,尖端外径1.0 mm,尖端长度10 mm)(美国COOK公司)。宫腔镜显示系统为RT-610,数字图像处理系统为RT-600(杭州荣泰医疗科技有限公司)。②输卵管疏通液:0.5%甲硝唑20 ml+糜蛋白酶4000单位+阿托品0.5 mg+地塞米松6 mg+20 ml生理盐水制成混合液;③膨宫剂:5%葡萄糖液。
1.3 术前准备
所有患者经妇科检查、心电图检查、白带常规检查、血生化指标检查等,以排除急性妇科炎症、血液凝固异常等禁忌证。于月经干净后3~7天进行,术前常规清洁灌肠、阴道冲洗、预防应用抗生素1次。
1.4 操作步骤和方法
1.4.1组Ⅰ 60例患者选择月经干净后3~7天,取膀胱截石位,常规消毒铺巾,检查子宫位置,以探针探明宫腔深度和方向,观察宫腔是否存在病变。检查过程中直视下将医学导管依次插入左右输卵管内口4~5 mm,注入亚甲蓝混合液作为指示剂,每侧通液10~20 ml进行通液, 对通而不畅或阻塞者予以加压注液。通过宫腔镜观察通液情况。术后禁房事2周,抗生素预防感染。
1.4.2组Ⅱ 39例患者选择月经干净3~7天,阴道灌洗2天,气管插管全麻。根据不同情况放入手术器械探查子宫、输卵管、卵巢以及与盆腔粘连的情况。在子宫向输卵管注入美篮液复通液镜下通液。判断输卵管的通畅情况、梗阻部位及与周围组织器官的关系。在镜下松解盆腔及输卵管周围的粘连,使输卵管恢复自然弯曲。再次经宫颈行输卵管通液术, 术后常规应用抗生素2天预防感染。
1.4.3组Ⅲ 56例患者选择月经干净3 ~ 7 天,阴道灌洗2天,气管插管全麻。根据不同情况放入手术器械。先由腹腔镜探查子宫、输卵管、卵巢以及与盆腔粘连的情况。了解输卵管通畅程度及阻塞的部位,如有远端粘连积水须先在腹腔镜下处理之后再行电视宫腔镜检查,寻找双侧输卵管开口,分别插入输卵管导管进行通液,用亚甲蓝混合液作为指示剂。在腹腔镜监视下推至阻塞部位,观察液体在输卵管内的通过情况,如确诊为近端阻塞,则用3F导管插入配套导丝疏通。如确诊为远端闭锁,则须在腹腔镜下行输卵管伞端分离或造口术。术中同时处理盆腔粘连、卵巢病变,术后常规应用抗生素2天预防感染。
1.5 术后处理
术后预防性应用抗生素2天,对输卵管通而不畅的患者,下次月经干净3到7天在宫腔镜下行输卵管插管疏通术,术后随访妊娠情况。
1.6 统计学处理
利用SPSS18.0统计软件进行处理,组间差异的比较采用χ2检验,P≤0.05为差异有统计学意义。
2 结 果
2.1 术后输卵管再通情况
对155例患者的265条梗阻的输卵管进行手术处理,发现术后有166条输卵管再通,再通率为62.64%,组Ⅰ~Ⅲ的再通率分别为57.69%,56.52%,71.74%,组III明显高于组I和组II(P<0.05),组Ⅰ和组Ⅱ比较差异无统计学意义(P>0.05),见表2。
组I输卵管近端(间质部、峡部)的再通率高于输卵管远端,比较有统计学意义(P<0.05),组II输卵管近端(间质部、峡部)的再通率则低于输卵管远端,比较有统计学意义(P<0.05)。对组I、组II两组术后输卵管近端及远端再通率进行比较,组Ⅰ近端再通率为81.67%(49/60),明显高于组Ⅱ的23.33%(7/30)(X2=28.952,P<0.05);组Ⅰ远端再通率为25.00%(11/60),明显低于组Ⅱ的82.05%(32/39)(X2=26.952,P<0.05)。见表2。
155例患者中有127例患者双侧输卵管分别为近端和远端混合梗阻,占81.94%,其中组I 60例中47例为近远端混合梗阻,占78.33%;组II 39例中30例为近远端混合梗阻,占76.92%;组III 56例中48例为双侧输卵管近远端混合梗阻,占85.71%。

表2 三组输卵管再通率[n(%)]
注:组III与组I比较,χ2=4.195,P=0.041;组III与组II比较,χ2=4.025,P=0.045;组I与组II比较,χ2=0.023 ,P=0.879。
2.2 术后妊娠时间比较
三组患者分别于术后6、12、18、24月份统计患者例数、妊娠数及妊娠率,详见表3,图1。可见术后妊娠率随着时间的增加呈下降趋势,术后1年下降明显

表3 术后妊娠时间比较
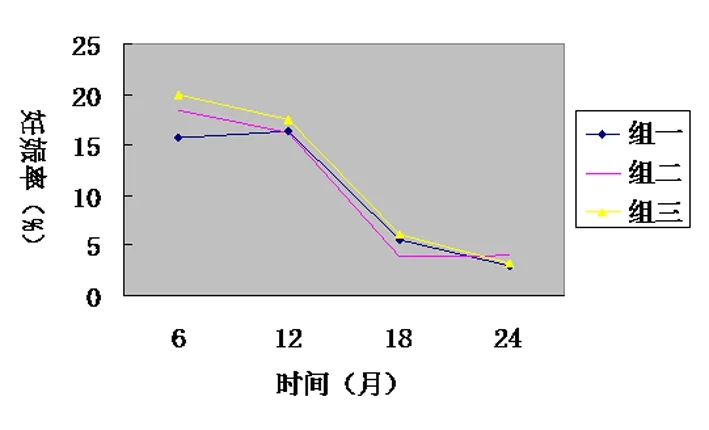
图1 三组术后妊娠率时间变化情况线图
2.3 术后自然妊娠率与体外受精-胚胎移植(IVF-ET)妊娠率的比较
139例患者中,在术后24月后自然妊娠52例,其中宫内妊娠46例,异位妊娠6例,总妊娠率为37.38%;术后半年未自然受孕的患者中有54例自愿接受体外受精-胚胎移植,妊娠33例,其中宫内妊娠29例,异位妊娠4例,总妊娠率为61.11%。患者IVF-ET术后的妊娠率显著高于患者手术后的自然妊娠率,两组相比差异有统计学意义。
注:两组数据比较,χ2=8.865 ,P=0.003。
3 讨 论
输卵管是细长而弯曲的管道,长度大约为8~14 cm,是精子和卵子相遇的场所,也是宫腔运送精卵的通道。输卵管病变差异很大,输卵管阻塞性不孕因素有多种,最常见原因是感染,如淋球菌感染、结核菌感染、衣原体感染、支原体感染或其它细菌感染。各种病原体可破坏输卵管内膜上皮组织,导使输卵管管腔闭塞,使输卵管粘膜破坏,引起管腔狭窄或阻塞,炎症亦可使输卵管产生斑痕挛缩、管壁僵硬、周围粘连或粘膜萎缩性改变而致输卵管蠕动受限,直接阻碍精子与卵子结合而引起不孕;外科手术因素,如流产术、结扎、阑尾炎及其他盆腔手术等。
宫腔镜下输卵管插管加压通液术是在放大20倍的宫腔镜电视屏幕直视下行输卵管插管,由于插管治疗压力高于常规通液压力几倍甚至十几倍,输卵管开口部位及间质部膜性粘连易被冲开,起到机械分离作用。该手术操作更准确,输卵管复通率显著增加,内膜损伤达到低限,极大减轻患者反复宫腔操作的痛苦。有学者[3]研究显示,输卵管阻塞的患者,宫腔镜下输卵管插管通液术后原发不孕组和继发不孕组输卵管通畅率分别为47.6%和50.0%。腹腔镜技术是一种微创手术,可将实物放大1~6倍,且由于气腹形成,盆腔内视野清晰,可直接观察盆腔和输卵管,避免不必要的剖腹探查,是评估女性不孕症的重要检查手段,也是输卵管检查的金标准[4]。腹腔镜可进行盆腔粘连的分离、输卵管成形术、取活组织检查、子宫内膜异位症电灼术等,能最大限度地减少患者因其他手术造成的各种损伤,同时,可剔除子宫内膜异位症病灶、剥除卵巢子宫内膜异位囊肿等,使女性不孕症患者受孕的机率增加。有学者[5-6]研究发现腹腔镜盆腔粘连分离松解术后3个月即可妊娠,术后的宫内妊娠率为51%~62%,2 年内总妊娠率为37.2%,其中术后6个月内自然妊娠占总妊娠率的60.4%。宫腔镜和腹腔镜也有自己的不足,宫腔镜对输卵管中段的梗阻复通率低,对盆腹腔内病变、输卵管外部粘连、远端梗阻无法了解和处理;腹腔镜对子宫腔内情况观察不够直观和准确,不能发现输卵管近端粘连并疏通。
宫腹腔镜联合治疗可更直观、准确地观察子宫腔内情况,直接发现输卵管近端粘连并疏通,排除或确诊宫腔不孕因素,又可以对输卵管中段的梗阻复通率高,对盆腹腔内病变、输卵管外部粘连、远端梗阻的了解和处理,使得两者相互弥补不足,达到比较理想的治疗效果。来我院就诊的患者中,宫腹腔镜联合治疗输卵管复通率为71.74%。术后电话随访术后宫内、异位妊娠率分别为38.00%、2.00%。输卵管复通率和术后妊娠率均比较理想。
体外受精-胚胎移植(IVF-ET)是输卵管梗阻不孕症患者经上述治疗失败的最后选择治疗手段。IVF-ET直接绕过输卵管这个环节助孕,有较快的受孕速度和较低异位妊娠率。多种因素如患者本身的不孕原因、年龄、卵巢储备功能等均可影响IVF成败,有学者[4]将传统治疗与IVF作为一线治疗手段,比较其疗效证实前者需要的成本相对低和妊娠率较高。IVF费用较高,对于卵巢储备功能较好、年轻患者,首选手术治疗及药物治疗,特别是宫腔镜、腹腔镜联合诊断和治疗是必要的。如果行上述治疗1年后未妊娠可考虑IVF-ET。对于输卵管疾病较重、年龄较大的患者,可直接考虑IVF治疗。对于伴有输卵管积水和反复异位妊娠的患者,可在IVF治疗之前行预防性输卵管切除术,术中应注意卵巢血供的保护,以增加宫内妊娠率和分娩率。
总之,我们的结果显示,宫腔镜手术治疗输卵管阻塞性不孕可更直观、准确的观察子宫腔内情况,达到疏通输卵管近端梗阻的目的,而腹腔镜手术治疗输卵管阻塞性不孕可对盆腹腔内病变了解准确,对恢复盆腔粘连、输卵管远端梗阻的正常解剖形态和功能处理较理想,宫腹腔镜联合治疗输卵管阻塞性不孕可达到宫腔镜治疗和腹腔镜治疗互补的治疗效果。宫腔镜联合腹腔镜治疗输卵管阻塞性不孕提高了术后输卵管的再通率。手术治疗术后半年妊娠率最高,后随着时间的延长呈下降趋势,1年后下降明显,手术后指导患者受孕意义重大。术后半年未孕或输卵管病变严重者建议尽早行助孕治疗。输卵管阻塞性不孕可根据不同的情况选择诊疗方案,这需要医务工作者的不断努力,综合选用适当方法,最大限度解决不孕症给患者带来的痛苦。
[1] Inborn MC. Global infertility and the globalization of new reproductive technologies: illustrations from Egypt [J]. Soc Sci Med,2003,56 ( 9) : 1837.
[2] 曹泽毅. 中华妇产科学[M].北京: 人民卫生出版社,1999:2312-2313.
[3] Torok P, Major T. Accuracy of assessment of tubal patency with selective pertubation at office hysteroscopy compared with laparoscopy in infertile women[J]. Journal of Minimally Invasive Gynecology, 2012, 19 ( 5 ): 627-630.
[4] Mol BWJ, Collins JA, Burrows EA, et al. Comparison ofhystersal-pingography and laparoscopy in predicting fertility outcome[J].Hum Reprod, 1999, 14∶1237-1242.
[5] Kudaiberdieva A,Kangeldieva A. Prediction of laparoscopic surgeryoutcomes in tubal infertility[J]. Aust N Z J Obstet Gynaccol,2005,45( 5) : 460 - 463
[6] Gomel V,McComb PF. Microsurgery for tubal infertility[J]. Reproduc Medi, 2006, 51( 3) : 177-184.

