不同药物联合治疗药物过度使用性头痛的疗效及安全性
赵红如 张群英 蔡秀英 董万利
偏头痛是一种临床常见的慢性神经血管性疾患,好发于中青年女性。超过1/2的患者因头痛影响工作、学习,近1/3的患者因头痛而不能工作或做家务。因不规范治疗或药物滥用导致患者出现长期严重的慢性头痛,工作效率和生活质量大大降低,且四处求医给家庭造成沉重负担。我国患者中大多数对偏头痛存在认识误区,把偏头痛当作一种症状而非疾病进行治疗,导致头痛发作期过多使用止痛药物而引发药物滥用现象的发生。药物滥用不但不能改善症状,还会加重病情,产生药物依赖,演变成MOH。近年来有关MOH的国外文献较多,但国内尚缺乏相关的研究报道,研究重点探讨苏州地区MOH患者的临床特征及不同药物联合治疗MOH的疗效及安全性。
1 资料与方法
1.1 一般资料 2010年3月到2011年3月在我院头痛专科门诊序贯就诊的头痛患者1775例,其中原发性头痛905例,所有患者均根据病史及体格检查,并经头颅CT或 MRI及EEG、脑脊液等检查排除继发性头痛。按照第二版头痛疾患的国际分类(ICHD⁃Ⅱ)[1],其中偏头痛 480 例,紧张型头痛402例,丛集性头痛16例,其他原发性头痛7例(新发每日持续头痛2例,性交后头痛2例,持续偏侧头痛3例)。480例偏头痛患者,年龄(10~92)岁。男 117 例,平均年龄(41.9 ± 11.4)岁,女363例,平均(40.7± 14.9)岁。
1.2 方法 对所有偏头痛患者详细询问其病史,了解病程,有无家族史,头痛发作频率、缓解方式及对工作、家务等的影响,既往治疗情况,止痛剂的具体使用。其中每个月头痛时间长达15 d以上,每月混合使用各种止痛剂10 d以上或单纯镇痛药15 d以上,规律使用大于3个月者,在过度用药期间头痛进展或明显加重,排除其他继发性头痛,诊断为很可能的MOH[2]。理论上为了达到确诊MOH的标准,须让患者停用止痛药2个月,观察其是否能恢复为周期性发作的偏头痛,但为防止MOH患者可能出现撤药反应或不能耐受的头痛而重新服用止痛药的情况,故对所有很可能的MOH患者,撤药后立即给予了预防治疗方案。临床诊断的MOH患者主要由偏头痛或紧张型头痛过度用药转化而来,但考虑到两种类型的头痛存在不同的发病诱因和机制,资料的可比性不强。故本研究重点关注那些最初表现为周期性偏头痛后来因止痛药物过度应用转化为MOH者的临床特征,并比较不同药物组合治疗MOH的疗效及安全性。目的是提醒临床医师对偏头痛患者的规范治疗和预防,谨防向MOH转化。
入组标准:①年龄18岁~75岁;②根据发病初期的症状,符合偏头痛诊断[1]者;③入组前至少每个月连续使用各种止痛药10 d以上,规律使用大于3个月者;④服用止痛药无效,每个月头痛时间长达15 d天以上。排除标准:①合并紧张型头痛患者;②既往有抑郁症或焦虑症者,入组时Hamilton抑郁量表(17项)评分 >17分或焦虑量表(14项)评分>14分者;③其他各种原因导致的继发性头痛;④患有窦性心动过缓、哮喘、青光眼及肾结石等疾病者。
研究着重比较符合上述诊断和入组标准的很可能的MOH患者及性别、年龄匹配的周期性偏头痛患者,在起病年龄、头痛家族史及近半年内使用复方止痛剂比例等方面的差异,并行MIDAS调查,根据问卷评分将残疾程度分为4级:1级,0~5分,轻微残疾;2级,6~ 10分,轻度残疾;3级,11~20分,中度残疾;4级,21分以上,重度残疾。明确周期性偏头痛向MOH转化可能的相关因素。对很可能MOH患者,即日起停用各种止痛剂,并反复强调其必要性。同时按随机数字表分组,分别给予偏头痛预防药物盐酸氟桂利嗪(5 mg qn)+普萘洛尔(10 mg tid)(Ⅰ组)或托吡酯(25 mg bid*7 d 后增加为 50 mg bid)+ 阿米替林(25 mg qn)(Ⅱ组),连续使用三个月,比较两组MOH患者在止痛剂的使用比例、每月头痛天数、MIDAS总分及不良反应发生率方面的差异。本研究经医院伦理委员会批准,所有观察对象对研究知情并签署同意书。
1.3 统计学方法 统计分析使用SPSS 17.0软件,对年龄、性别进行描述性分析,近似正态分布的计量资料以表示,计数资料以率表示,行χ2检验。两样本均数的比较采用独立样本t检验。检验水准α=0.05。
2 结果
2.1 MOH组临床资料 46例患者符合很可能的MOH诊断标准。其中女35例,平均年龄 (39.8±8.9)岁,男 11 例,平均年龄(41.9 ± 8.6)岁。 男∶女=1∶3.2,病程2~50年。46例患者中无患者使用过曲坦类或麦角类的止痛药。42例使用过两种以上的复方止痛药,4例仅服用单方止痛药。3例患者每次头痛需联合使用止痛剂和安定。与MOH组年龄、性别匹配的周期性偏头痛患者有384例。
2.2 MOH组与周期性偏头痛组患者临床特征比较 两组在起病年龄上无明显差异 (P>0.05)。MOH组头痛家族史比例(67.4%)稍高于周期性偏头痛组(54.9%)(P>0.05),使用复方止痛剂的比例及中重度残疾比例均显著高于周期性偏头痛组(P<0.001)(见表1)。因入组患者病程长短不一,多数不能清晰回忆发病初期的头痛频率,故未对基线期的发作频率进行统计学比较。
2.3 治疗与转归 分组治疗3个月后,两组MOH患者止痛剂的使用比例(10.5%与10.0%)、每个月头痛天数 (3.21±0.85 d与 3.05±0.83 d) 及MI⁃DAS评分(19.70±7.00与18.30±6.77)均无统计学差异(P > 0.05)(见表 2)。
观察期结束时第Ⅰ组失访4例,第Ⅱ组失访3例,两组均无患者痊愈。不良反应的发生率分别为 10.5%及 10.0%,无统计学差异(χ2=0.003,P>0.05)(见表2)。Ⅰ组主要表现为体重增加,Ⅱ组主要表现为面部及或肢体麻木及口干等,但均能忍受。

表1 MOH组与周期性偏头痛组临床特征
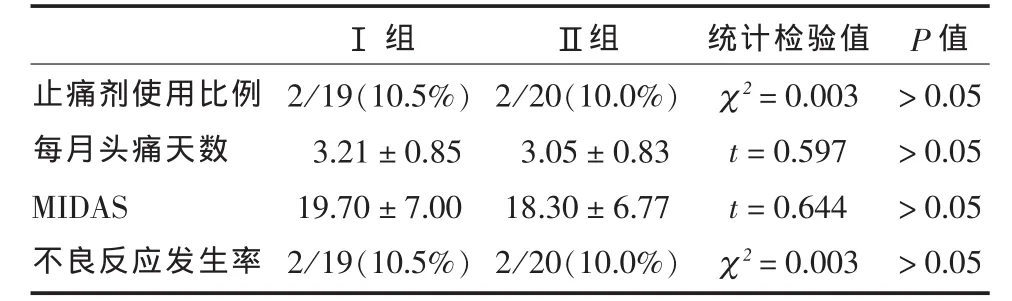
表2 两种治疗方案的转归和不良反应发生率
3 讨论
MOH是一种由于过度使用头痛急性期治疗药物如止痛剂、曲坦类、阿片类或其他复合物等导致的慢性疾病,MOH可以严重影响患者的生活质量,并带来沉重的社会负担[3-4]。MOH中大多数由原发性偏头痛转化而来,少部分因紧张性头痛滥用止痛剂导致[2]。以往研究报道MOH患者与周期性偏头痛相比,初次发作偏头痛的年龄更早[5],且MOH患者中女性占绝对优势(占95%)[6]。低教育水平、不良的职业状况及低收入水平(后者仅限于男性)会增加MOH的发生风险[7]。
本组资料表明,MOH患者与周期性偏头痛患者相比发病年龄无显著差异。该结果与国外报道[5]不同,考虑与患者来源于不同的人种及社会文化背景不同有关。以往研究证明遗传因素在偏头痛的发生中起重要作用[8]。本研究表明,发作性偏头痛组患者家族史比例为54.9%,与以往报道(50%~80%)相符。MOH组头痛家族史比例(67.4%)稍高于发作性偏头痛组,提示遗传因素在MOH的发生中可能更重要。本组资料表明MOH组使用复方止痛药的比例为 89.1%,与国内邱恩超等[9](91.2%)及日本 Imai等[10]的报告(85.1%)接近,但远高于国外 Limmroth等[11]的报告(48%)。 考虑与社会文化背景差异有关,国内各种复方止痛剂如去痛片、散利痛、头痛粉、索密痛等作为非处方药物可以自行购买,很多地区缺乏曲坦类和麦角类止痛药。而国外除单方止痛药或复方止痛药外,使用多种曲坦类药物治疗偏头痛。滥用复方止痛剂是导致我国偏头痛患者发生MOH的主要原因,需引起临床医生的高度重视。
MIDAS主要计算最近3个月内因头痛而病休、工作/学习效率降低一半以上、不能做家务、家务劳动效率下降一半以上及因头痛而无法参加社会活动的天数的总和,该问卷最大程度反映了头痛对工作能力和生活质量的影响。本组资料显示MOH组中重度残疾的比例(76.1%)显著高于周期性偏头痛组(19.5%)。国外研究也表明MOH患者MIDAS总分比发作性偏头痛大约高3倍[12]。提示MOH一旦发生,严重影响工作和生活,造成残疾。本研究发现MOH患者因头痛而病休的天数占总分比例不高,而工作/学习效率下降一半以上或因头痛不能做家务及无法参加社会活动的天数在总分中占据很高分值。说明大部分头痛患者即便头痛明显,也不愿误工和旷课,但显然不愿做家务或参与社会活动如参加聚会等。由于不想耽误工作和学习,也造成不能及时接受规范有效的治疗和预防,导致自行滥用药物,引发更严重的头痛。
目前关于MOH撤药后的治疗因缺乏大规模研究证据没有统一的推荐方案,多数专家建议撤除止痛药的同时给予预防性药物。为防止戒断症状,阿片类或巴比妥类药物撤药需缓慢。本组MOH患者服用的主要是复方或单方止痛药,可快速撤药。专家建议MOH撤药后的预防治疗药物选择主要根据以往头痛的类型、药物可能出现的不良反应、患者的意愿及医生的用药经验。既往经验研究表明预防偏头痛联合用药疗效比单药更好,故本研究采用了联合预防方案。西比灵、心得安及妥泰均为偏头痛预防的一线推荐药物,作者以往的经验也发现上述药物的两两联合预防偏头痛疗效确切,安全性好,且多数患者见效快,故采取了不同药物联合治疗,目的是为今后临床治疗提供更多选择。考虑到偏头痛患者多为中青年女性,尽管丙戊酸疗效确切,但副作用大,未选为治疗用药。
MOH患者在停用止痛剂后立即启动盐酸氟桂利嗪+普萘洛尔或托吡酯+阿米替林两种药物的联合预防,结果表明两组在3个月后止痛药的使用比例、每个月头痛天数及MIDAS总分三方面无统计学差异。多数患者仅偶尔劳累、天气变化或嘈杂环境中出现头痛,但程度较以往明显减轻,不影响工作生活,且休息后均能缓解。由此可见,尽管给予了规范的预防治疗,但仍需避免各种以往相关诱发因素,从而将头痛发作控制到最理想状态。
两组均无患者痊愈,一方面考虑随访期尚短,还需要长期治疗后进行疗效再评估。另一方面也提示我们在临床工作中需要跟患者充分沟通,以便建立正确的治疗预期。
两组不良反应发生率相当,Ⅰ组主要表现为体重增加,我们分析原因如下:①药物本身的副作用;②患者既往因慢性头痛导致生活质量严重下降,进食睡眠等日常活动显著受影响,一旦头痛明显缓解,饮食睡眠会有显著改善,由此也会带来体重增加。Ⅱ组主要不良反应为面部及肢体麻木,考虑主要为妥泰导致。但患者认为与头痛导致的失能相比,该不良反应可以忍受。此外,考虑到西比灵和心得安两种药物都有导致抑郁的可能,我们没有纳入中重度抑郁焦虑症患者(占MOH总数的20%)。既往的治疗经验表明,二者联用较单药治疗在预防偏头痛复发方面的优势更明显。我们的研究观察表明患者头痛发作减少,程度减轻,避免了抑郁焦虑的发生。仅个别患者感觉内在动力不足,坚持服药后症状无加重。
对成年患者我们选用妥泰,一方面缓慢加量,对认知功能影响小,另一方面,妥泰预防慢性偏头痛证据充分[13-14]。本组资料也表明妥泰治疗 MOH疗效确切。
7例未能完成研究观察。其中4例患者初次就诊1个月后因头痛明显缓解,工作繁忙等原因未复诊,自行在药房购药,并间断服用。2例患者治疗一月后症状缓解即自行停药,1例在首诊2个月后发生脑梗死。
本研究观察显示,对于很可能的MOH患者,立即停用止痛药,同时启动联合预防的治疗方案,大多数患者疗效佳,耐受性好。当然,本组资料病例数有限,有待今后更大规模的随机对照研究,进一步探索MOH患者撤药后更合理的预防治疗方案。
[1]Headache Classification Subcommittee ofthe International Headache Society.The International Classification of Headache
[2]Disorders 2nd Edition[J].Cephalagia,2004,24(S1):1-160.Gepetti P,Cesaris FD,Nicoletti P,et al.Chronic headaches and medication overuse[J].Intern Emerg Med,2010,5 (suppl 1):S7-S11.
[3]Bigal ME,Lipton RB. Excessive acute migraine medication use and migraine progression [J].Neurology,2008,71(22):1821-1828.
[4]Evers S,Marziniak M.Clinical features,pathophysiology,and treatment of medication-overuse headache[J].Lancet Neurol,2010,9(4):391-401.
[5]Ferrari A,Leone S,Vergoni AV,et al.Similarities and differences between chronic migraine and episodic migraine [J].Headache,2007,47(1):65-72.
[6]Dodick DW,Silberstein SD.How clinicians can detect,prevent and treat medication overuse headache [J].Cephalalgia,2008,28(11):1207-1217.
[7]Hagen K,Vatten L,Stovner LJ,et al.Low socio-economic status is associated with increased risk of frequent headache:a prospective study of 22718 adults in Norway [J].Cephalalgia,
[8]尹延英,徐严明.偏头痛遗传学研究进展[J].中国神经精神疾病杂志,2010,36(11):697-699.
[9]邱恩超,于生元,姜磊,等.慢性每日头痛回顾性分析[J].中国疼痛医学杂志,2009,15(2):68-71.
[10]Imai N,Kitamura E,Konishi T,et al.Clinical features of probable medication-overuse headache:a retrospective study in Japan[J].Cephalalgia.2007,27(9):1020-1023.
[11]Limmroth V,Katsarava Z,Fritsche G,et al.Features of medication overuse headache following overuse of different acute headache drugs[J].Neurology,2002,59(7):1011-1014.
[12]Bigal ME,Lipton RB.Excessive acute migraine medications use and migraine progression [J].Neurology,2008,71(22):1821-1828.
[13]Diener HC,Bussone G,Van Oene JC,et al.Topiramate reduces headache days in chronic migraine: a randomized,double-blind,placebo-controlledstudy[J].Cephalalgia,2007,27(7):814-823.
[14]Silberstein SD,Lipton RB,Dodick DW,et al.Efficacy and safety of topiramate for the treatment of chronic migraine:arandomized,double-blind,placebo-controlled trial[J].Headache,2007,47(2):170-180.

