无创机械通气治疗成人急性呼吸窘迫综合征的疗效观察
许承荣
成人呼吸窘迫综合征 (adult respiratoy distress syndrome,ARDS)为临床常见病,发病率和死亡率均较高[1]。随着无创机械通气的应用,其在治疗ARDS中的应用临床报道较多,但尚未见茂名地区有关该项目的研究报道。我院采用无创呼吸机治疗ARDS患者取得了良好的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2009年6月—2011年3月在我院诊治的ARDS患者42例,诊断均符合1994年欧美ARDS会议制定的诊断标准[1],患者均在原发病的救治过程中出现胸闷、气促、呼吸频率加快、呼吸困难、紫绀、双肺湿啰音,胸片在短期内出现肺纹理增加,模糊,斑片状或大泡状渗出影,经鼻导管或面罩吸氧5~10L/min情况下,动脉血氧饱和度 (SaO2)<90%,动脉血氧分压 (PaO2)<60mmHg或氧合指数≤200mmHg。将患者随机分为观察组和对照组,观察组21例中男14例,女7例,年龄42~70岁,平均 (49.20±2.40)岁,复合伤8例,各型休克6例,各型中毒4例,急性坏死性胰腺炎2例,溺水1例;对照组21例中男13例,女8例,年龄40~68岁,平均 (49.15±2.35)岁,复合伤9例,各型休克7例,各型中毒3例,急性坏死性胰腺炎1例,溺水1例。两组患者的年龄、性别、病情等方面具有均衡性。
1.2 方法 所有患者入院后立即采用多功能监护仪监测生命体征,在对原发病积极救治的同时给予液体控制,应用糖皮质激素、抗炎、营养支持等综合治疗。观察组患者同时给予无创正压通气治疗,采用BiPap呼吸机面罩连接进行通气治疗,氧流量5~10L/min,潮气量6~8ml/kg。吸气压 CPAP由10~15cmH2O开始调整,呼气压力EPAP 3~5cmH2O起始,在10~30min内逐渐调整并使患者自觉舒适,且SaO2逐渐上升为标准,个别患者给予适量的镇静剂。根据血气分析结果和患者耐受情况调整呼吸参数,直至各项指标均稳定后脱机。对照组患者给予有创通气,患者达到ARDS控制窗,继续经气管内插管机械通气,调节呼吸机呼吸频率至5次/min,压力支持通气(PSV)为5~7cmH2O,稳定后检查血气,无明显变化后拔管脱机。
2 结果
2.1 治疗后两组患者呼吸、心率及血气分析情况 治疗后观察组患者呼吸频率、心率、PaO2、SaO2及二氧化碳分压(PaCO2)与对照组比较,差异均无统计学意义 (P>0.05,见表1)。
2.2 两组撤机后情况比较 观察组撤机成功率、院内死亡率与对照组比较,差异均无统计学意义 (P>0.05);观察组呼吸机相关性肺炎 (VAP)发生率明显低于对照组,差异有统计学意义 (P<0.05,见表2)。
表1 治疗后两组患者呼吸频率、心率及血气分析比较 (±s)Table 1 Comparison of RR、HR and blood gas analysis between two groups

表1 治疗后两组患者呼吸频率、心率及血气分析比较 (±s)Table 1 Comparison of RR、HR and blood gas analysis between two groups
注:PaO2=动脉血氧分压;SaO2=动脉血氧饱和度;PaCO2=二氧化碳分压
组别 例数 呼吸频率(次/min)心率(次/min)PaO2(mmHg)SaO2(%)PaCO2(mmHg)观察组 21 19.53±2.20 84.44±2.3088.04±2.0290.94±2.4039.92±2.00对照组 21 19.25±2.14 84.67±2.3287.92±2.0591.55±2.4640.30±2.03
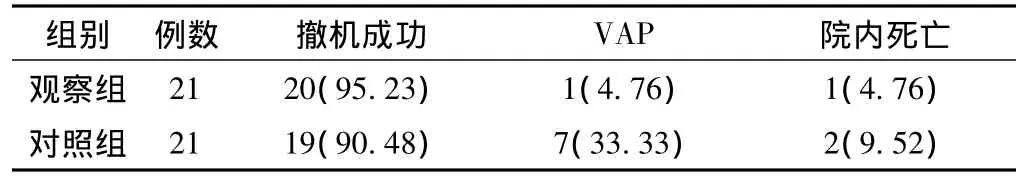
表2 两组撤机后情况比较〔n(%)〕Table 2 Comparison of the situation after machines removed between two groups
3 讨论
ARDS为临床呼吸系统常见病,是由多种病因诱发的肺泡和毛细血管膜结构损伤、氧合功能严重障碍[2-3],表现为呼吸窘迫和弥漫性肺浸润为主的临床综合征,具有极高的发病率和死亡率。据1994年AECC关于ARDS诊断新定义颁布前后各国呼吸与危重医学界对ARDS进行的流行病学调查,其发病率为1.5~75.0×10-5例/年,病死率为10% ~90%;2005年新英格兰医学杂志发表的美国华盛顿州的ARDS流行病学研究显示,ARDS发病率为64.0/10万人年,病死率为41.1%。机械通气是ARDS治疗的主要措施,然而机械通气本身具有一些严重的不良反应,尤其是呼吸机所致肺损伤,甚至成为造成患者死亡的主要因素。近年来,随着无创呼吸机的问世,其在治疗ARDS中取得了令人鼓舞的效果,在临床的应用也日趋普遍。
本研究采用无创正压机械通气治疗ARDS患者并与有创机械通气进行对照研究,结果显示观察组患者呼吸频率、心率、PaO2、SaO2及PaCO2与对照组比较无显著性差异,观察组撤机成功率、院内死亡率与对照组比较无显著性差异;但观察组VAP发生率明显低于对照组,差异有显著性;提示无创正压机械通气在改善患者缺氧方面等同于有创机械通气,但能明显的降低患者VAP的发生率。
无创机械通气指人机连接界面相对无创,主要包括经面(鼻)罩机械通气和负压通气,其中前者取得了重大进展,已成为治疗呼吸衰竭的重要手段。与有创机械通气 (有创通气)相似,无创机械通气同样能通过改善通气及气体交换、降低呼吸功的消耗,对呼吸衰竭患者提供有效的呼吸支持。在应用无创机械通气治疗ARDS中需要注意以下几点:(1)早期应用。使用无创机械通气治疗ARDS应越早越好,患者出现呼吸急促、频率增快,吸氧浓度加大后仍不好转,即可使用无创机械通气治疗,避免较长时间机体缺氧引起使病情进一步恶化[4]。(2)做好解释工作。对清醒患者要认真做好解释工作,消除其恐惧心理,使其配合呼吸机;对烦躁不安、不易配合者给予适量的镇静剂。(3)合理调整呼吸参数。调节吸气压和呼气压应从低开始逐渐增加,潮气量以6~8ml/kg为宜,并逐渐增加,应用较低的潮气量和压力,避免压力支持过高超过食管括约肌张力和过高氧浓度造成呼吸机急性肺损伤,使病情反而恶化。(4)处理各种报警。治疗过程中应及时处理各种报警,复查血气分析,对不同的患者选择呼吸机模式要个体化,对呼吸机要求同步性要好,触发灵敏度要高,呼吸机的固定反应时间要短,要具有漏气补偿功能[5]。(5)积极治疗原发病,加强对内环境支持治疗。
总之,无创机械通气在治疗ARDS中能明显的改善患者的呼吸衰竭,并发症较有创机械通气少,值得推广应用。
1 孙耕耘,毛宝龄.急性呼吸窘迫综合征的研究进展[J].中华结核病呼吸杂志,1996,19(3):196-198.
2 赵小龙,李茂琴,许铁.急性呼吸窘迫综合征机械通气肺复张的研究进展 [J].中国全科医学,2010,13(5):1715.
3 赵晋荣.急性呼吸窘迫综合征的预后指标分析 [J].实用心脑肺血管病杂志,2010,18(3):314.
4 郭新瑛,范丽红,钱吉琴,等.无创机械通气治疗急性呼吸窘迫综合征61例临床体会 [J].实用心脑肺血管病杂志,2006,14(9):730-731.
5 姜亦升.急性呼吸窘迫综合征机械通气进展[J].实用心脑肺血管病杂志,2006,14(6):507-508.

