解热药物相关的暴发性肝衰竭3例
苏瑾文 孟丽娜 陈 玲 张玉想
解放军309医院结核ICU,北京 100091
解热药物相关的暴发性肝衰竭3例
苏瑾文 孟丽娜 陈 玲 张玉想▲
解放军309医院结核ICU,北京 100091
目的 提高对药物相关的暴发性肝衰竭(FLF)的认识,对发热的处理要谨慎用药。 方法 总结3例患者服用解热药物后发生FLF的发病过程、临床表现、实验室指标、治疗及预后。 结果3例患者均为女性,年龄21~45岁,病程中出现发热后,病例1服用尼美舒利、快克胶囊和扑热息痛,病例2服芬必得,病例3服清开灵泡腾片和感冒退烧片,均在1周内出现肝衰竭,1例治疗后好转,1例死亡,1例病危抢救后放弃治疗。 结论 非甾体类抗炎药(NSAIDs)和中药退热制剂有诱发肝衰竭的危险,不宜盲目用来退热。
急性肝衰竭;暴发性肝衰竭;发热;非甾体类抗炎药;中药
急性肝衰竭(acute liver failure,ALF)是指原无肝病的患者出现肝功能的突然丧失。严重急性肝损伤最可靠的征象是凝血功能障碍[国际标准化比值(INR)≥1.5]以及任何等级的肝性脑病,病程≤24周。许多患者在1周或更短的时间内进展至昏迷。ALF更适合称为暴发性肝衰竭 (fulminant liver failure,FLF)或急性肝坏死[1]。在美国和西欧,急性肝衰竭的主要原因是药物性肝损害[2],在国内主要是病毒性肝炎,但随着用药品种的增加,国内药物性肝衰竭时有发生。我院结核ICU于2011年7~8月收治了3例分别因服用非甾体类抗炎药(non-steroid anti-inflammatory drugs,NSAIDs)和中药制剂退热导致的FLF,现报道如下:
1 病例资料
病例1,女,21岁,主因“间断腹痛、腹泻2个月余,眼黄、尿黄1周”于2011年7月21日入院,因意识不清1 d、凝血功能差于7月22日转入结核ICU。2011年5月初患者无明显诱因出现腹痛腹泻,同时发现肺结核,先服止泻药物,腹泻缓解后应用HRZE(异烟肼、利福平、吡嗪酰胺、乙胺丁醇)方案抗结核治疗。7月9日复查肝功能正常。7月13日出现发热,体温 38~39℃,服尼美舒利分散片 2片,2次/d,共 3 d(尼美舒利胶囊用法:1~2粒,2次/d)。7月15日出现头面部、躯干部皮疹,停尼美舒利分散片,查血常规正常,仍发热,服快克胶囊1粒,共2次,扑热息痛1~2片/次,共2 d,输注左氧氟沙星4 d,之后体温正常、皮疹消退。7月18日出现恶心、呕吐、全身皮肤巩膜黄染,外院查丙氨酸氨基转移酶(ALT)917 IU/L,天门冬氨酸氨基转移酶 (AST)857 IU/L,总胆红素(TBIL)220.7 μmol/L,直接胆红素(DBIL)138.3 μmol/L。 7 月21日入我院,7月22日出现意识模糊,凝血功能异常转入结核ICU,后转为昏迷。既往体健,对“庆大霉素”过敏。查体:入院当天生命体征平稳,全身皮肤、巩膜黄染,烦躁、亢奋,右肺呼吸运动减弱,右下肺叩诊呈浊音。肝脾未触及,移动性浊音阳性,肠鸣音弱,双下肢轻度水肿。辅助检查:胸部CT示双肺上中下均可见斑片状密度不均阴影,右侧胸腔可见水样密度影。腹腔CT可见肝脏缩小。实验室指标见表1。入院诊断:急性肝衰竭;肝性脑病;继发型肺结核;结核性胸膜炎;低蛋白血症。治疗:血浆置换,激素,药物联合保肝退黄、促肝细胞生长素促进肝细胞再生,输注白蛋白、血浆、凝血酶原复合物,降低血氨,脑细胞脱水,营养支持和脏器功能支持等。预后:治疗8 d因多脏器功能衰竭死亡。
病例2,女,45岁,主因“发热伴呕吐2个月,黄疸半个月,憋气5 d”于2011年7月27日入院。入院2个月前发热,最高39度,无规律热,伴干呕,当地医院超声示肝脾肿大,诊断胆囊炎,住院1个月抗炎治疗无效(美罗培南,舒普深)。20多天前出院后仍发热,服芬必得(最多3次/d,1片/次)退热约1周。7月8日外院检查发现黄疸、肝功能异常,ALT 87 IU/L,AST 81 IU/L,TBIL 65.9 IU/L,DBIL 47 IU/L。 5 d 前胸闷憋气外院给予保肝、抗感染治疗(腺苷蛋氨酸,多烯磷脂酰胆碱,门冬氨酸钾镁,头孢他啶)。7月24日查凝血酶原时间(PT)19.4 s,凝血酶原活动度(PA)44.9%,活化部分凝血活酶时间(APTT)52.2 s,INR 1.79。 7 月 25 日查肝功能 ALT 37 IU/L,TBIL 190 IU/L,DBIL 149 IU/L。7月27日外院诊断血行播散型肺结核后转入我院。入院时血氨110μmol/L,既往体健,查体:T 38.4℃,P 155 次/min,R 45 次/min,BP 108/74 mm Hg(1 mm Hg=0.133 kPa),神志清楚,全身皮肤及巩膜黄染,双肺呼吸急促,呼吸音粗,可闻及湿性啰音及少许哮鸣音,双下肢水肿。辅助检查:CT(6月14日)示肺纹理增重,紊乱,右肺下叶见两个小结节。肝脏边缘光滑,肝左、右叶大小比例如常,胆囊窝见少量渗出。CT(7月25日):双肺弥漫性小斑片、条索状影,右侧少量胸腔积液;肝脏增大,肝脏密度均匀性减低肝左叶不规则低密度影,边缘不清;脾脏斑片状低密度影。实验室检查:7 月 27 日白细胞计数(WBC)14.66×106/L,中性粒细胞比率 (N%)95.5%。血气:PO254mm Hg,PCO221mm Hg。肝肾功能和凝血功能见表1。入院诊断:肝功能衰竭;Ⅰ型呼吸衰竭;肺部感染;血行播散型肺结核;低蛋白血症。治疗:药物联合保肝,激素,补充白蛋白,扩容,高流量吸氧。预后:入院次日血压突然下降,意识丧失,抢救成功,但家属放弃治疗自动出院。
病例3,女,21岁,主因“间断咳嗽、咳痰伴发热2月余,皮疹1周”于2011年7月14日入院。2011年5月15日患者因低热、咳嗽、咳痰于外院诊断为继发性肺结核,HRZE抗结核、护肝片保肝治疗1个月。6月25日复查血常规、肝肾功能正常。6月29日无诱因发热,体温39℃,外院按感冒治疗,服清开灵泡腾片3片,2次、感冒退烧片10片,3次。7月1日出现纳差、恶心、呕吐。7月8日输注左氧氟沙星注射液1 d。7月9日出现腹部、双下肢皮疹,停抗结核药,予保肝治疗、比阿培南抗感染5 d。7月12日出现腹胀、双下肢肿,皮疹增至全身。7月14日外院查AST 220.4 IU/L,ALT 148.9 IU/L,TBIL 193.5 μmol/L,DBIL 114.6 μmol/L,白蛋白(ALB)21.9 g/L,APTT 64.3 s,PT 33%,INR 2.34,转入我院结核 ICU,当时神志清,血氨137μmol/L。7月17日出现神志不清,谵妄烦躁,血氨217μmol/L,既往体健,查体:入院时生命体征平稳,神志清楚,全身皮肤和巩膜黄染,全身见大小不等片状皮疹,双下肺呼吸音低,腹部膨隆,肝肋下两横指,移动性浊音阳性,肠鸣音弱,双下肢水肿。辅助检查:肝脏超声示肝实质回声稍粗,大量胸腹腔积液。实验室指标见表1。入院诊断:急性肝衰竭;肝性脑病;继发性肺结核;低蛋白血症;多浆膜腔积液。治疗:药物联合保肝退黄,激素,补充血浆、白蛋白、凝血酶原复合物,降低血氨,脑细胞脱水,营养支持和脏器功能支持,引流胸腹腔积液。预后:治疗50 d肝功能指标正常,病情好转出院。
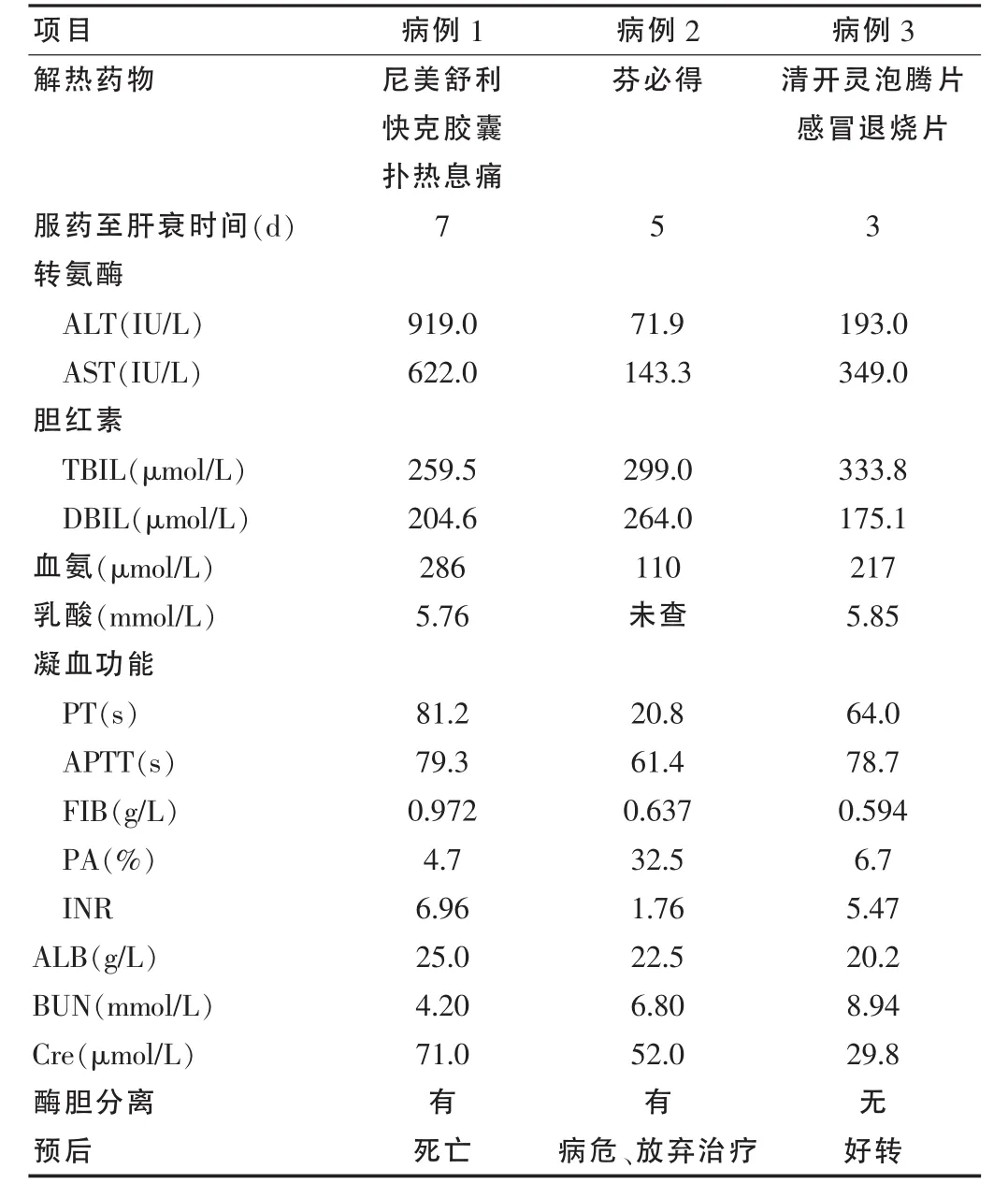
表1 3例患者服药情况和实验室峰值指标
2 讨论
药物引起的肝衰竭占ALF的10%~52%,西方国家发生药物性肝衰竭的主要原因是NSAIDs[3]。国内引起重型药物性肝损害的药物分别为中药或中成药、抗结核药联用、抗生素等[4]。药物性ALF发生机制包括直接的肝脏毒性和异质性反应[5]。FLF发生于用药的1 d至1周之内,临床表现为脑病和严重凝血功能障碍,可导致脑水肿、败血症,甚至死亡[6],病死率高达90%以上[7]。
本文3例发生肝衰竭都在1周之内,分别出现黄疸、肝性脑病和凝血功能障碍及MODS等,均属于FLF。病例1和病例3抗结核期间肝功能正常,病例2在确诊结核病前一直抗感染治疗,期间未发现肝功能异常,3例均因发热服退热药物之后出现肝功能异常,并且进展极快,应主要考虑为退热药物所诱发。其中病例1服用多种NSAIDs,包括尼美舒利、快克胶囊(含对乙酰氨基酚)、扑热息痛(对乙酰氨基酚片),肝衰竭进展迅猛,短期内肝脏大面积萎缩,可能存在多种药物叠加的肝损伤过程。Merlani等[8]报道,肝毒性是尼美舒利使用的主要危险。其相关的肝毒性多见于女性,黄疸是主要表现,并且尼美舒利导致的黄疸比其他药物严重,恢复更慢[9]。尼美舒利在服药的最初几天即可导致FLF发生[10]。对乙酰氨基酚在国外则是ALF发生的第一位原因。大约每年1 600例新发ALF中有41%是对乙酰氨基酚导致的,对乙酰氨基酚导致的死亡率在32%~50%[2]。可见病例1起病急、病情进展迅猛、预后不良与其先后服用几种较强的肝损伤药物有直接关系。
病例2服芬必得(成分为布洛芬,用法,1粒,2次/d),患者有超剂量服用(最多每天3次)情况,虽然转氨酶升高不如其他两例,但胆红素指标很高,可能入院前肝细胞已大面积坏死,出现酶胆分离,失去治疗时机。国外有治疗剂量或低剂量服用布洛芬即出现肝损伤或ALF的报道,可见消化道毒性仍然是这类药物的主要副作用[11-12]。病例3服清开灵泡腾片和感冒退烧片均是中药复合制剂,肝损伤程度和临床表现比病例1轻,停用药物后肝细胞尚有再生能力,得以痊愈。因为中药对肝脏的损伤程度比较广泛,从转氨酶轻度升高、急慢性肝炎、脂肪肝、胆汁淤积、肝纤维化和肝硬化到ALF都可发生,其对肝脏的毒性在于诱导细胞色素P450酶使个体敏感性增加[13]。另外ALF的预后尚取决于是否有足够的肝脏再生[14]。
ALF的预后很差。发生ALF如不做肝移植,自然生存率为43%,病死率为28%,29%需做肝移植。人工肝治疗尚未见明显效果,及时停用可疑药物和系统支持治疗是主要治疗措施[15]。因此对于发热的处理,笔者认为物理降温仍然是理想的措施,采用药物退热有诱发肝损伤甚至肝衰竭的危险。本文3例的发热可能都与结核病有关,原发病尚未得到有效控制,病程中可以出现持续或反复的发热,病例1、2误为合并细菌感染,病例3误为上感,使用退热药物的同时先后均使用过抗生素,但发热情况未得到明显改善,并且病例1和病例3已抗结核治疗1个月,治疗过程中用药种类和数量过多,所用药物对肝脏都有不良影响,虽然退热药物使用后表现出肝衰竭,但很可能抗结核药、抗生素已对肝脏产生潜在的损伤,在已有肝细胞损害的基础上,服用解热药物诱发了FLF。因此对于病因不明的发热,还应以诊断和治疗原发病为主,慎用NSAIDs或中药退热。
[1]LeeWM,Squires RH,Nyberg SL,et al.Acute liver failure:summary of a workshop[J].Hepatology,2008,47(4):1401-1415.
[2]BernalW,Auzinger G,Dhawan A,etal.Acute liver failure[J].Lancet,2010,376(9736):190-201.
[3]Larrey D,Pageaux GP.Drug-induced acute liver failure[J].Eur JGastroenterol Hepatol,2005,17(2):141-143.
[4]何卫平,许彪,陈婧,等.22例重型药物性肝炎相关临床预后分析[J].透析与人工器官,2008,19(1):5-7.
[5]Murray KF,Hadzic N,Wirth S,et al.Drug-related hepatotoxicity and acute liver failure[J].JPediatr Gastroenterol Nutr,2008,47(4):395-405.
[6]Jacqz AE,Anderson BJ.Pain control:non-steroidal anti-inflammatory agents[J].Semin Fetal Neonatal Med,2006,11(4):251-259.
[7]BleibelW,Kim S,D'Silva K,et al.Drug-induced liver injury:review article[J].Dig Dis Sci,2007,52:2463-2471.
[8]MerlaniG,Fox M,Oehen HP,etal.Fatal hepatoxicity secondary to nimesulide[J].Eur JClin Pharmacol,2001,57(4):321-326.
[9]Licata A,Calvaruso V,Cappello M,et al.Clinical course and outcomes of drug-induced liver injury:nimesulide as the first implicated medication[J].Dig Liver Dis,2010,42(2):143-148.
[10]Ozgür O,Hacihasanoglu A,Karti SS,et al.Nimesulide-induced fulminant hepatitis[J].Turk JGastroenterol,2003,14(3):208-210.
[11]Pérez-Gutthann S,García-Rodríguez LA,Duque-Oliart A,et al.Lowdose diclofenac,naproxen,and ibuprofen cohort study[J].Pharmacotherapy,1999,19(7):854-859.
[12]Javier RGF,Montero JL,Puente J,et al.Orthotopic liver transplantation after subacute liver failure induced bytherapeutic doses of ibuprofen[J].Am JGastroenterol,2002,97(9):2476-2477.
[13]Stedman C.Herbal hepatotoxicity [J].Semin Liver Dis,2002,22(2):195-206.
[14]PathikondaM,MunozSJ.Acute liver failure[J].Ann Hepatol,2010,9(1):7-14.
[15]LeeWM.Acute liver failure in the United States[J].Semin Liver Dis,2003,23(3):217-226.
R575.2
A
1673-7210(2012)12(a)-0097-03
苏瑾文(1971.11-),女,硕士研究生,主治医师;研究方向:危重患者的营养支持治疗。
▲通讯作者
2012-07-12 本文编辑:张瑜杰)

