早产低体质量儿早期微量喂养的临床应用与护理
王燕云,王雅兰,何芙蓉,陈善昌
(甘肃省张掖市人民医院儿科,张掖 734000)
近年来,随着NICU的建立及围生医学技术的迅速发展,早产低体质量儿的存活率逐渐提高。但早产儿生长发育快,对能量需求高,而消化系统发育不完善,胃肠道功能不成熟,吸吮力差,易出现喂养困难或喂养不耐受,从而影响其生长发育[1]。因此,合理的喂养在早产低体质量儿的存活和正常的生长发育中起着重要的作用。我科从2010年10月至2011年10月对48例早产低体质量儿采取早期微量喂养配合静脉营养及非营养性吸吮,收到了较好的效果,现报道如下。
1 资料和方法
1.1 一般资料 选择胎龄小于37周、体质量小于2 500 g、Apgar评分在7分以上的早产低体质量儿为研究对象。治疗组为2010年10月至2011年10月收治的48例早产低体质量儿,其中男28例,女20例,胎龄在29﹢3~35+4周,出生体质量﹤1 500g者16例,1 500~2 000g之间者22例,2 000 g以上者10例,实施早期微量喂养;将2009年6月至2010年6月收治的43例早产低体质量儿作为对照组,其中男23例,女20例,胎龄29+1~36+1周,出生体质量﹤1 500 g者11例,1 500~2 000 g者20例,2 000 g以上者12例,未实施早期微量喂养。两组患儿均排除消化道畸形、先天性胃扭转、先天性心脏病、败血症、新生儿肺炎、胆红素脑病等器质性病变,两组患儿在胎龄,体质量方面差异无统计学意义,具有可比性。
1.2 喂养方法 所有患儿入院后均给予辐射台或暖箱保暖,CPAP辅助呼吸,沐舒坦促进肺表面活性物质生成、氨茶碱兴奋呼吸,营养液肠外营养。治疗组患儿生后4~6 h给予早期微量喂养;对照组生后3~7 h内禁食,后根据按照患儿的成熟情况采取合适的喂哺方法:吸吮吞咽功能良好的患儿可直接用奶瓶喂养,吸吮吞咽功能差的患儿采用微量喂养。两组患儿生后2周测量体质量、身长、头围生长发育情况,并观察患儿并发呼吸暂停、腹胀、呕吐、高胆红素血症、低血糖情况。
1.3 统计学方法 采用SPSS 13.0统计软件进行统计分析,计量资料采用表示,计数资料采用χ2表示,组间比较采用t检验,P<0.05为差异有统计学意义。
2 结果
治疗组实施早期微量喂养,2周后测体质量、身长和头围,其体质量较对照组明显增加差异有统计学意义(P<0.05)。身长和头围增加不明显,差异无统计学意义(P>0.05),见表1;而从两组相关并发症出现的情况来看,治疗组并未见增多,反而新生儿高胆红素血症及低血糖的发生率明显下降,见表2。
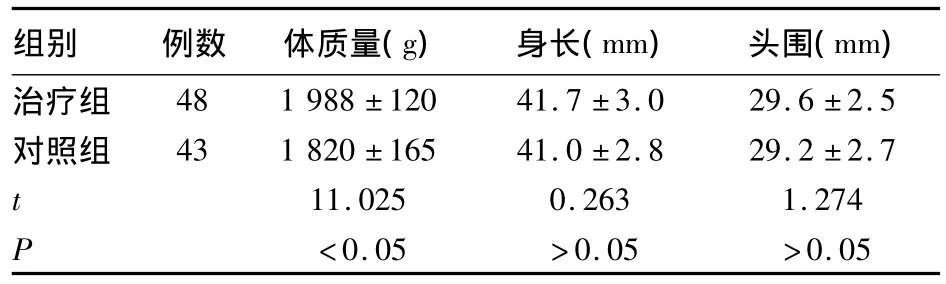
表1 两组患儿2周时生长发育指标

表2 两组患儿相关并发症发生情况[n(%)]
3 护理
3.1 早期微量喂养 患儿出生后无明显呼吸暂停,一般情况良好,于生后4~6 h开始喂奶,首选母乳喂养,在没有足够的母乳或存在不适合母乳喂养的情况下,可给予早产儿配方奶粉。按照患儿的成熟情况采取合适的喂哺方法:吸吮吞咽功能良好的患儿可直接用奶瓶喂养,奶嘴应选择柔软、弹性较好的仿真奶嘴,奶嘴上的孔大小要合适,应以奶瓶自然倒置时奶汁成点滴状滴出为宜;吸吮吞咽功能差的患儿,根据情况给予滴管喂养或胃管间断鼻饲喂养。喂奶前可先给予5%的葡萄糖1~2 ml试喂3次,若无呕吐,则改为母乳或早产儿配方奶粉,奶量从0.5~1.0 ml/kg开始,每隔3~4 h喂1次,根据患儿的耐受情况,逐渐缩短喂奶间隔时间,增加奶量每次1~~2 ml,持续数日至2周过渡到足量喂养。
3.2 非营养性吸吮 在实施早期微量喂养的同时,喂奶前给予自制的无孔橡皮奶嘴非营养性吸吮,每次5~10 min。有研究表明,奶前非营养性吸吮能刺激口腔感觉神经纤维,兴奋迷走神经,改善胃运动协调性,减少胃电-机械分离现象[2],有助于早产儿从静脉营养过渡到胃肠营养,从而缩短胃管喂养到经口喂养的时间。
3.3 合理静脉营养 早期微量喂养其热量不能满足早产儿生长发育的需要,应配合静脉营养,直至过度到全量喂养,以满足患儿生长发育的需要。静脉营养液的成分包括脂肪乳、小儿氨基酸、电解质、10%的葡萄糖、水溶性维生素等,根据患儿的体质量和胎龄计算好每种营养成分的量,将其混匀,用微量泵24 h均匀滴入。
3.4 保持大便通畅 注意观察患儿的排便情况,保持大便通畅。喂早产配方奶的患儿,奶粉的冲配要严格按照喂养说明,不可过浓或过淡,奶粉过浓加重消化道负担,可引起便秘;过淡不能满足患儿营养的需要。对于排便不畅的患儿,可给予腹部按摩,时间宜选择在喂奶后1 h左右,方法:洗净双手,患儿腹部垫一层棉制薄单,操作者用手掌心以脐为中心由内向外依次按顺时针方向按摩,动作轻柔,力度适宜,每次5~10 min,3~4次/日,有利于促进胃肠蠕动,保持大便通畅。有研究表明,腹部按摩可使胃泌素和胰岛素水平明显提高,在不增加热量的情况下,使早产儿增加了对营养物质的消化吸收及利用,使体重增长明显[3]。另外,暖箱温度调节合适,置辐射台的患儿要注意喂水,3 d未排大便者,可给予开塞露稀释后保留灌肠。
3.5 并发病的观察与处理 患儿喂奶后取右侧卧位,抬高头肩部15~30度,尽量减少翻动,防止呕吐窒息。注意观察患儿的面色,呼吸的频率、节律,有无呼吸暂停,每日测体质量、血糖及经皮黄疸指数,根据血糖水平调节营养液的滴速。观察患儿有无腹胀、呕吐,发现异常及时报告医生处理,如腹胀明显,排出血性大便,肠鸣音消失,应警惕NEC的发生。
4 讨论
早期营养支持是提高早产儿成活率的一个重要环节[4],通过对48例早产低体质量儿实施早期微量喂养,发现该组患儿2周后的体质量明显较对照组增加,而新生儿高胆红素血症及低血糖等并发症的发生率较对照组减少,表明对早产儿低体质量儿合理实施早期微量喂养有利于生长发育。很多临床研究肯定了早期微量喂养有助于提高早产儿喂养耐受性,促进肠蠕动和胆红素在粪便中的排泄,减少黄疸光疗机会,降低低血糖发生率,并减少生理性体质量下降,且不增加坏死性小肠、结肠炎(NEC)的发病率。
另外,非营养性吸和早期微量喂养还满足了患儿的心理需要,使患儿感到温暖和安全,减少激惹行为,起到镇静作用,降低能量的消耗[5]。但因早产儿消化系统生理特点,单纯微量胃肠道喂养仍不能满足早产儿生长发育需求,联合24 h微泵静脉营养,给早产儿提供了足够的糖类、脂类及蛋白质,补充微量元素、维生素及电解质等,满足早产儿所需的全部热量,较早的增加其体质量、免疫力,避免各种并发症的发生,提高了早产儿的生存率和生存质量,是一种值得推荐的喂养方法。
[1]张玉侠.极低出生体重儿喂养技术[J].中华护理杂志,1999,34(8):508.
[2]赵桂荣,林风玲,郭淑春.非营养性吸吮在早产儿喂养中的应用观察[J].中国实用护理杂志,2005,21(5):13-15.
[3]赵月霞.早产儿经胃肠道喂养的策略[J].海南医学,2010.22(4):123-124.
[4]朱璐兰,邓爱辉,尹心红,等.不同喂养方式对极低出生体重新生儿胃肠道发育的影响[J].护理学报,2006,10(10):1-3.
[5]沈汉玲.早产儿早期微量喂养81例[J].实用儿科临床杂志,2009,22(21):236-237.

