妊娠中晚期细菌性阴道病与妊娠结局的关系
曹 馨,张群昌,王 芳
(1.西电集团医院妇产科,陕西 西安 710077;2. 陕西中医学院2009级硕士研究生,陕西 咸阳 710246)
细菌性阴道病(BV)为阴道内正常菌群失调所致的一种混合感染,但临床及病理特征无炎症改变[1]。妊娠合并BV的发生率远高于其他阴道感染性疾病,有资料表明妊娠妇女合并BV 的发病率为 6.8%~30%[2]。妊娠合并BV可导致绒毛膜羊膜炎、胎膜早破、早产、产褥感染及新生儿感染等不良妊娠结局的发生。因此,对妊娠期妇女进行BV筛查及治疗尤为重要。本文对2010年1月至2010年10月在我院进行常规产检的孕妇进行BV筛查及治疗,现报道如下。
1 临床资料
1.1 一般资料
病例来源于2010年1月至2010年10月在西电集团医院产科门诊进行常规产检的孕妇520例,年龄20~35岁,平均(24±3.6)岁,孕周21~34周,平均孕(26±4.1)周。按BV诊断标准对其进行BV筛查,筛查出BV患者108例。具有下列情况之一者除外:有子宫或宫颈异常者;合并有念珠菌、滴虫或球菌感染者;合并有妊娠期其他疾病者。
1.2 诊断标准[1]
下列标准中有三项阳性即可诊断为BV:匀质、稀薄、白色阴道分泌物,常黏附于阴道壁;线索细胞阳性;阴道分泌物pH值>4.5;胺臭味试验阳性。
胎膜早破、早产、产褥感染及新生儿感染诊断均以乐杰主编第7版《妇产科学》为标准。
1.3 分组方法
将筛查出BV患者108例按有临床症状及无临床症状分为A组62例和B组46例,再从筛查BV阴性孕妇中随机抽取54例孕妇作为C组。3组孕妇在年龄、孕期等方面差异无统计学意义。
1.4 观察方法
对A组62例进行干预治疗,给予阴道放置延华乳酸菌阴道胶囊(西安正浩生物制药有限公司生产,0.25 g/粒:600万活乳酸菌;国药准字H10980293)0.5g,每晚1次,连续放药14 d。在治疗期间禁止使用抗生素及阴道放置其他药物。
对B组46例及C组54不做任何干预治疗及处理。比较A组、B组及C组妊娠结局的差异。
1.5 统计学分析
采用SPSS 13.0对数据进行统计学处理。其中计量资料以“±s”表示,计数资料采用χ2检验。
2 结果
本观察妊娠中晚期BV的检出率为20.8%。从表1可看出,B组胎膜早破、早产、产褥感染、新生儿感染的发生率均高于A组和C组,两两比较,差异均有统计学意义(P<0.01)。结果见表1。
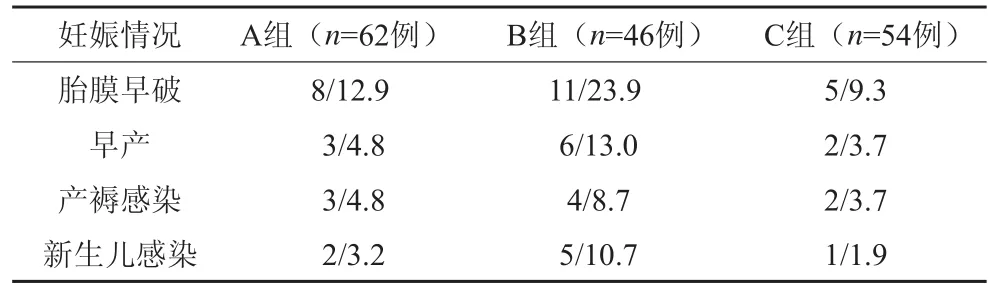
表1 3组孕妇不良妊娠情况分析[n(%)]
3 讨论
3.1 妊娠中晚期BV的发病率
本观察得出的妊娠中晚期BV发病率在之前研究报道的妊娠妇女合并BV的发病率6.8%~30%的范围内。BV是妊娠期高发的阴道微生态失调性疾病。
3.2 妊娠中晚期BV与不良妊娠结局的关系
妊娠妇女患细菌性阴道病对妊娠结局的影响,可能与引起BV的致病菌产生多种活性酶有关[3]。BV的特征是寄生在阴道内的菌群失调,产过氧化氢的乳酸杆菌减少,而其他细菌大量繁殖,主要有革兰球杆菌(阴道加德纳菌、拟杆菌)、厌氧菌(动弯杆菌、梭形杆菌和链球菌)和支原体(人形支原体和解脲支原体)相对增加,产生胺类物质,使阴道pH值升高[4]。大量繁殖的其他细菌菌产生磷脂酶A2和C、蛋白分解酶、二肽酶、黏多糖酶、弹性蛋白酶等通过扩散方式扩散到子宫颈,分解子宫颈黏液,有助于致病菌穿透子宫颈黏液屏障进入子宫腔内,造成宫内感染和胎儿感染。患细菌性阴道病时致病菌产生一系列反应性氧分子和O2、H2O2、NO等与上述各种酶协同作用,可破坏胎膜完整,引起胎膜早破。磷脂酶和蛋白分解酶,还能消化胎膜的脂质和蛋白质,降低胎膜的强度和弹性,促进胎膜和蜕膜中花生四烯酸的释放,促进前列腺素的合成,导致早产[5]。本观察显示对妊娠中晚期BV患者进行干预治疗可降低不良妊娠结局的发生,但不良妊娠结局发生率仍高于BV阴性组,这可能与治疗的时间短或治疗时机有关。另外,妊娠合并BV有临床症状者及无临床症状者其不良妊娠结局是否有差异本研究未作观察,还有待进一步探讨。因此,为了降低不良妊娠结局,对妊娠合并BV的孕妇进行治疗是及其必要的。
3.3 妊娠期BV的治疗
妊娠作为女性生理特殊阶段,妊娠期由于女性激素的变化,导致阴道局部微环境产生变化,从而引起阴道内的菌群失调。治疗BV的关键是利用微生态疗法增加阴道内能产生H2O2的优势菌乳酸杆菌的数量,从而使阴道菌群趋于平衡。因此,从微生态学的角度出发,通过生态制剂调整疗法,恢复阴道内的正常菌群的组成和比例,使其具有自然的抵抗外来菌侵扰的能力,促进其本身的自净作用是治疗此类疾病的一种必然趋势[7]。延华乳酸菌阴道胶囊为活性乳酸菌制剂,不含化学成分,可分解阴道上皮细胞分解的糖原产生乳酸,恢复正常阴道酸性环境,抑制并清除阴道中的有害细菌,对孕妇及胎儿无致毒、致畸影响。因此,对妊娠合并BV患者进行外源性补充阴道乳酸杆菌和常规使用抗菌药物治疗BV相比不仅恢复了阴道正常的微生态环境、增加了阴道局部的免疫力,而且消除了孕妇及其家人对用药的顾虑,值得临床推广使用。
[1]乐 杰.妇产科学[M].北京:人民卫生出版社,2008,241-242.
[2]樊尚荣,刘朝晖,陈春玲.妊娠合并细菌性阴道病的研究[J].中华妇产科杂志,1997,32:84-86.
[3]吴慧英.细菌性阴道病致胎膜早破的临床分析[J].中国优生与遗传杂志,2003,11(2):34 -35.
[4]贺望娇.细菌性阴道病发病机制研究进展[J].检验医学与临床杂志,2007,14(7):1 519-1 520.
[5]赵 虹,李 霞,代永志.等.细菌性阴道病对早产及胎膜早破的影响[J].中国综合临床,2007, 23(6):560-562.
[6]迟 博,徐 红.细菌性阴道病发病机制及诊疗进展[J].医学综述,2010,7(4):1 056-1 058.

