不同机械通气模式对ARDS患者血管外肺水及临床疗效的影响
王 涛,陈尚华,刘小彬
(1.皖南医学院附属弋矶山医院 ICU,安徽 芜湖 241001;2.芜湖市第二人民医院 重症医学科,安徽 芜湖 241001)
急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是发生于严重感染、休克、创伤及烧伤等疾病过程中,由于肺毛细血管内皮细胞和肺泡上皮细胞损伤引起弥漫性肺间质及肺泡水肿并导致的以进行性低氧血症、呼吸窘迫为特征的临床综合征,是临床常见的危重症之一,近年来治疗手段虽有所进展,但病死率仍较高,严重威胁重症患者的生命并影响其生存质量。目前机械通气治疗是ARDS最重要的治疗手段之一,其治疗以纠正低氧血症为首要任务,近年来,基于对ARDS的病理生理和呼吸机相关性肺损伤的新认识,一些新的通气策略逐步应用于ARDS的临床治疗。
本研究通过临床研究的方法,观察同步间歇指令通气(synchronized intermittent mandatory ventilation,SIMV)、气道压力释放通气(airway pressure release ventilate,APRV)和气道双相正压通气(biphasic positive airway pressure,BIPAP)三种不同的机械通气模式对于 ARDS患者 PaO2、PaCO2、氧合指数(PaO2/FiO2)、血管外肺水指数(extravascular lung water index,EVLWI)及患者机械通气时间的影响,为临床ARDS患者选用合适的机械通气模式提供依据,以改善患者预后、提高生存率。
1 资料与方法
1.1 一般资料 选取2010年12月~2011年9月收入我院重症医学科的28例接受机械通气的ARDS患者,入科诊断均为肺部感染,其中男16例,女12例,年龄选取在18~65岁。所选病例均符合1994年欧美联席会议提出的诊断标准:①急性起病;②氧合指数(PaO2/FiO2)≤200 mmHg;③正位X线胸片显示双肺均有斑片状阴影;④肺动脉嵌顿压≤18 mmHg,或无左心房压力增高的证据。所有患者对治疗及试验均知情同意,治疗方案经医院医学伦理委员会批准。患者进入重症医学科后治疗上给予呼吸机辅助呼吸,期间采取匀速输液,不改变输液速度和血管活性药物的剂量;在维持循环稳定,保证器官灌注的前提下,采用限制性的液体管理策略(-200~500 ml/d),维持患者血浆白蛋白30 g/L左右;进行血气分析,使得pH在7.30~7.45之间,PaO2在60 mmHg以上。28例接受机械通气的ARDS患者随机分为 SIMV组、APRV组及 BIPAP组,监测患者接受机械通气后24 h、72 h两个时间段的EVLWI、氧合指数及患者机械通气时间。排除气胸、血液动力学不平稳者、终末期器官功能不全、短期(<96 h)内死亡者共8人,最终入选患者20人。
1.2 通气模式 患者使用西门子SERVO系列呼吸机,给予适当镇静消除患者自主呼吸影响,均采用ARDS肺保护性通气策略(通过呼吸机监测调节患者潮气量6~7 ml/kg),进行血气分析,使得PaO2在60 mmHg以上,PaCO2不高于 60 mmHg,pH 在7.30~7.45。SIMV(PC)+PS组:呼吸频率 12~20次/min,吸入氧浓度FiO240% ~80%,呼气末正压(PEEP)设置于压力容积曲线低拐点以上2 cm H2O,气道峰压控制于 30~35 mmHg,吸呼比为1∶1.5。APRV组:吸入氧浓度 FiO240% ~80%,高压设置25~35 cm H2O,低压设置为0,高压时间:4.2 s,低压时间 0.8 s。BIPAP 组:呼吸频率 12 ~20次/min,吸入氧浓度FiO240% ~80%,高压设置25~35 cm H2O,低压设置于压力容积曲线低拐点以上2 cm H2O,吸呼比为 1∶1.5。
1.3 监测指标和方法 监测患者接受机械通气后24 h、72 h两个时间段的EVLWI、氧合指数(PaO2/FiO2)及患者机械通气时间。PaO2、PaCO2使用ABL80(丹麦雷度)血气分析仪测得,计算氧合指数(PaO2/FiO2)。EVLWI使用PICCO(德国PULSION)测得。
1.4 统计学方法 所有数据结果采用SPSS 11.5统计软件分析。正态分布的计量资料采用均数±标准差(¯x±s)表示,计量资料组间比较采用单因素方差分析检验,两两比较采用q检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 三组患者年龄、体质量、急性生理和慢性健康评分(APACHEⅡ)比较 差异无统计学意义(P>0.05),具有可比性,见表1。
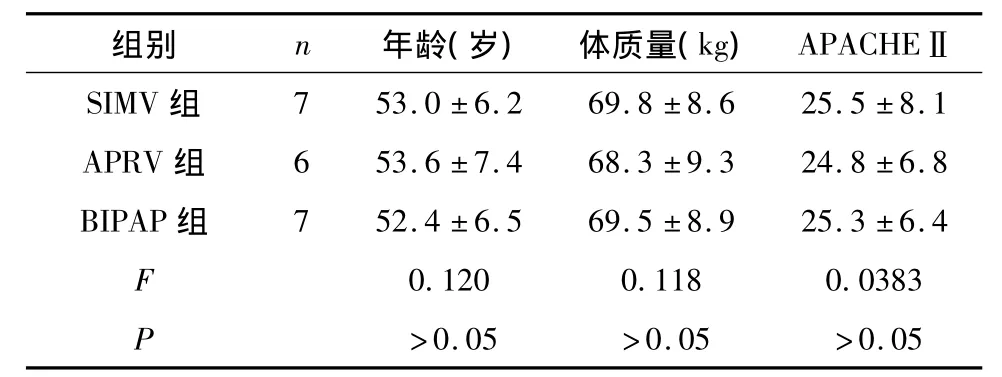
表1 三组患者年龄、体质量、急性生理和慢性健康评分(APACHEⅡ)的比较(¯x±s)Tab 1 Comparison of the ages,weight,Acute Physiology and Chronic Health Evaluation(APACHEⅡin the three groups of patients(¯x±s)
2.2 三种机械通气模式对EVLWI的影响 24 h及72 h APRV及BIPAP组EVLWI小于SIMV组(P<0.05),APRV组与BIPAP组EVLWI差异无统计学意义(P >0.05),见表2。

表2 三组患者EVLWI的比较(¯x±s)Tab 2 Comparison of the extravascular lung water index in the three groups of patients(¯x±s)
2.3 三种机械通气模式对PaO2、PaCO2及氧合指数的影响 24 h、72 h APRV及BIPAP组PaO2及氧合指数高于SIMV组(P<0.05),APRV组与BIPAP组PaO2及氧合指数差异无统计学意义(P>0.05),三组之间PaCO2无明显差异(P>0.05),见表3。
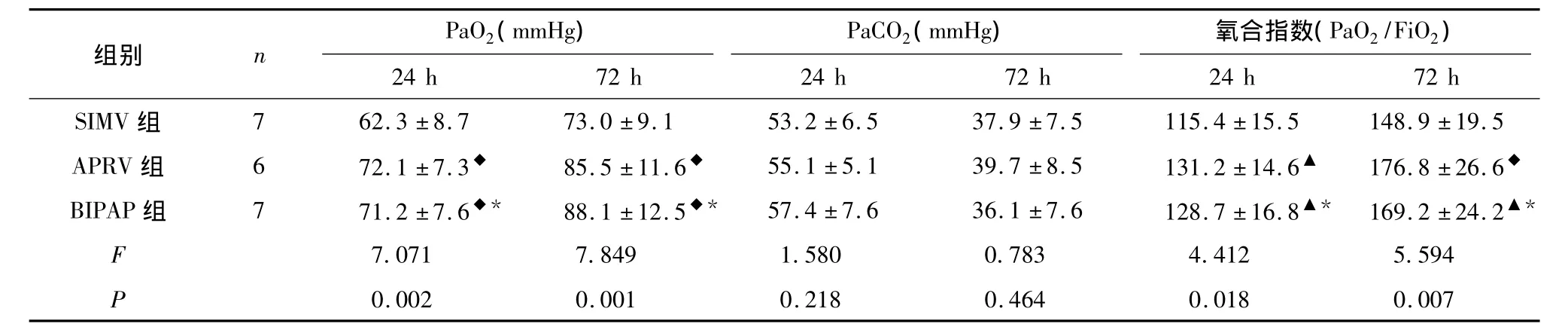
表3 三组患者PaO2、PaCO2及氧合指数的比较(¯x±s)Tab 3 Comparison of the PaO2,PaCO2 and oxygenation index in the three groups of patients(¯x±s)
2.4 三种机械通气模式对机械通气时间的影响APRV及BIPAP组机械通气时间小于SIMV组(P<0.05),APRV组与BIPAP组机械通气时间差异无统计学意义(P >0.05),见表4。

表4 三组患者机械通气时间的比较(¯x±s)Tab 4 Comparison of the mechanical ventilation duration in the three groups of patients(¯x±s)
3 讨论
目前机械通气治疗是ARDS最重要的治疗手段之一,近年来提出以小潮气量6 ml/kg或限制气道平台压<30 cm H2O为核心的肺保护性通气策略已成为治疗ARDS的共识[1],临床上SIMV加PEEP模式是目前在ARDS治疗中常用的模式,但由于患者的肺部病情及全身情况处于不断变化中,因此单独套用一种呼吸模式或参数,难以达到满意的治疗效果,基于对ARDS的病理生理和呼吸机相关性肺损伤的新认识,一些新的通气模式越来越多的应用于ARDS患者的机械通气治疗中,其中较常见的就包括APRV和BIPAP。
BIPAP是一种持续气道内正压(CPAP)水平可定时改变的系统,有自主呼吸时,自主呼吸可在高、低两个水平CPAP上进行,无自主呼吸情况下,BIPAP实际上就是压力控制通气。本研究结果BIPAP组在24 h、72 h氧合指数及机械通气时间方面均优于SIMV组,而在反映肺泡通气量的PaCO2上无明显差异,提示BIPAP模式能更好的为ARDS患者提供氧合而并不增加二氧化碳潴留;有研究表明BIPAP模式可较长时间保持较高的气道压力,与SIMV的气道压缓慢上升及维持较短的峰值时间相比,有助于肺泡开放,使非均一病变的肺泡能较好充气,有效改善肺泡氧合[2],同时由于气道压变化幅度小,气压伤等相关并发症也相应减少。Seymour等人在总结其他大量临床研究的基础上得出BIPAP相比传统的通气模式,在包括气体交换、心血管功能,减少镇静需求方面均具有一定的优势。APRV是Down等于1987年对持续气道正压通气(CPAP)系统进行改进而形成的通气模式,相比BIPAP,更多人描述APRV为更加严重的反比呼吸[3]。本研究APRV组在24 h、72 h氧合指数及机械通气时间方面均优于SIMV组,在反应通气指标的PaCO2上无明显差异,表明在ARDS患者中APRV相比SIMV加PEEP能有效改善氧合并减少机械通气时间;Varpula及Dart等人分别在2003年与2005年对24例及46例ARDS患者进行研究,对比了APRV与SIMC(PC)+PS对ARDS患者的氧合指数的影响,结果显示患者的氧合指数APRV组均优于SIMV(PC)+PS组[4,5]。从临床研究中得到证实:对 ARDS患者进行APRV时,在相同气道压力或分钟通气量的条件下,肺分流区域(通气血流比<0.005)的血流量较在压力支持通气(PSV)条件下明显减少,肺总体通气/血流比趋于正常,从而显著地改善了患者的氧合状态,另外,研究还发现APRV能明显改善氧合,其机制可能与 APRV能提高功能残气量有关[6]。同时BIPAP及APRV均允许病人保留自主呼吸,对循环干扰小,并减少镇静剂用量,因此,能有效提高通气效率,增加肺泡通气量,改善通气/血流比,提高氧合指数。Calzia等认为,在允许自主呼吸时,由于吸气末正压和自主呼吸负压双重作用,肺泡能有效扩张从而减少肺内分流,是其提高氧合指数的重要原因[7]。
同时本研究中APRV组和BIPAP组两个时间点的血管外肺水指数(EVLWI)优于SIMV组,而前两者相比较差异无统计学意义,目前已有研究表明EVLWI的改变与肺水肿的程度具有高度相关性,EVLWI作为预测、筛选ARDS患者以及反映ARDS患者病情、评价疗效和判断预后的一个重要指标正在得到越来越广泛的研究和使用[8],Sakka等对373例危重病患者回顾性研究发现,高EVLWI患者的病死率显著高于低EVLWI患者,同时还发现EVLWI与简明急性生理评分Ⅱ和急性生理和慢性健康评分Ⅱ一样,是评价危重病患者病死率的独立而可靠的因素[9],此外,在ARDS患者中血管外肺水能对肺水肿的诊断起到量化作用。这提示在ARDS患者中APRV及BIPAP相比SIMV均能有助减轻肺水肿并有效改善氧合,使患者从中受益,但本研究中APRV与BIPAP这两种通气模式的氧合指数、EVLWI及机械通气时间比较差异无统计学意义。
综上所述,APRV及BIPAP作为新的通气模式越来越多应用于机械通气中,可以有助于肺泡开放,允许患者自主呼吸,人机协同性好,在同时采用肺保护性通气策略的基础上相比常用的SIMV加PEEP模式可有效改善ARDS患者的EVLWI、氧合并减少机械通气时间方面,而APRV与BIPAP在ARDS患者中对EVLWI、氧合及机械通气时间的影响相比较未见明显差异。
[1] 华医学会重症医学分会.急性肺损伤/急性呼吸窘迫综合征诊断和治疗指南(2006)[J].中国实用外科杂志,2007,27(1):1-6.
[2] SEYMOUR CW,FRAZER M,REILLY PM,et al.Airway pressure release and biphasic intermittent positive airway pressure ventilation:Are they ready for prime time[J]?JTrauma,2007,62(5):1298-1309.
[3] ROSE L,HAWKINSM,LAWRENCE S,et al.Airway pressure release ventilation and biphasic positive airway pressure:a systematic review of definitional criteria[J].Intensive Care Med,2008,34(10):1766-1773.
[4] VARPULA T,JOUSELA I,NIEMI R,et al.Combined effects of prone positioning and airway pressure release ventilation on gas exchange in patients with acute lung injury[J].Acta Anaesthesiol Scand,2003,47(5):516 -524.
[5] DART BW 4TH,MAXWELL RA,RICHART CM,et al.Preliminary experience with airway pressure release ventilation in a trauma/surgical intensive care unit[J].J Trauma,2005,59(1):71 - 76.
[6] HERING R,ZINSERLING J,WRIGGE H,et al.Effects of spontaneous breathing during airway pressure release ventilation on respiratory work and muscle blood flow in experimental lung injury[J].Chest,2005,128(4):2991 -2998.
[7] CALZIA E,BEIN T.Breath by breath,sponmneously or mechanical supported:lessons from biphasie positive airway pressure(BIPAP)[J].Intensi Care Med,2004,30(5):744 - 745.
[8] PHILLIPS CR,CHESNUTT MS,SMITH SM,et al.Extravascular lung water in sepsis associated acute respiratory distress syndrome:indexing with predicted body weight improves correlation with severity of illness and survival[J].Crit Care Med,2008,36(1):69-73.
[9] SAKKA S,KLEIN M,HELLMANN A,et al.Prognostic value of extravascular lung water in critically ill patients[J].Chest,2002,122(6):2080-2086.

