上矢状窦旁中后1/3脑膜瘤术中回流静脉的保护
苏忠周 周跃 徐杰 闫仁福 马旭东 李晓斌
矢状窦旁脑膜瘤是指肿瘤基底附着在上矢状窦并充满矢状窦角的脑膜瘤,发生率仅次于大脑凸面脑膜瘤[1]。上矢状窦旁中后1/3脑膜瘤与上矢状窦和引流静脉关系紧密,又位于中央区和枕叶视觉皮层等重要功能区,手术既要全切除肿瘤,妥善处理矢状窦,又要保护皮层和回流静脉,手术治愈难度大。术前如能准确评估肿瘤对静脉窦的压迫、侵蚀及闭塞程度,并在术中正确处理则是手术成功的关键。我科自2002年11月至2010年12月应用回流静脉保护技术显微切除上矢状窦旁中后1/3脑膜瘤42例,传统手术20例,手术效果差异明显,现报告如下。
1 资料与方法
1.1 一般资料 2005年1月至2010年12月应用回流静脉保护技术为研究组,其中男16例,女26例;年龄34~79岁,平均(49±6)岁;瘤体最大径为 1.9~7.1 cm,平均(3.7± 0.5)cm;2002年 11月至2005年1月采用传统手术为对照组,其中男8例,女 12例;年龄 28~77岁,平均(47±7)岁;瘤体最大径为 1.8~6.5 cm,平均(3.6±0.5)cm;两组间年龄,性别,肿瘤大小等差异无统计学意义(P>0.05)。临床表现:术前不同程度的头痛、头晕40例,偏瘫、偏侧感觉障碍17例,癫痫发作10例,精神障碍2例,一侧视野缺损2例,复视1例,无症状3例。术后均经病理证实:内皮细胞型24例,纤维型19例,混合型10例,非典型8例,血管瘤型1例。
1.2 影像学资料 研究组术前均行头颅 CT、MRV、MRI平扫及增强扫描。肿瘤位于一侧窦旁32例,双侧跨矢状窦10例,20例位于中1/3,14例位于后1/3,中后交界处8例;42例MRV显示上矢状窦及中央沟静脉的情况:发现受累上矢状窦未显影闭塞4例,受肿瘤挤压或浸润局部不显影20例,显影通畅18例。而对照组术前仅行MRI检查,肿瘤位于一侧窦旁15例,双侧跨矢状窦5例,11例位于中1/3,6例位于后1/3,中后交界处3例。
1.3 治疗方法 研究组采取仰卧位或侧俯卧位,根据MRI和MRV设计皮瓣,骨窗要求足够暴露肿瘤边缘,矢状窦前后界,显微技术操作,严格保护好脑表面回流静脉,分块切除其前后方的肿瘤组织,待肿瘤体积缩小后回流静脉张力降低,再小心将其剥离出来,对确实分离困难者宁可残留少许薄片肿瘤,要确保瘤周代偿回流的粗大静脉,并妥善处理受累上矢状窦。本组术中见22例肿瘤侵犯上矢状窦,其中切除侵犯窦壁肿瘤组织并用双极电凝烧灼15例;切除窦腔内残余肿瘤并用肌肉明胶海绵和生物胶修补窦壁破口6例;结扎并切除受累矢状窦1例。见图1~3。对照组20例采取传统手术方式,术前未能做到回流静脉及矢状窦通畅情况的评价,术中直视下操作,很难做到回流静脉保护。
1.4 统计学方法 所有数据采用SPSS15.0处理,两组组间比较采用χ2检验。
2 结果
按Simpson[2]切除分级标准,研究组达到 Simpson I级切除 25例,Simpson II级切除 13例,SimpsonⅢ级切除4例。术后复查头颅CT均未见脑梗死及严重脑水肿。术后遗有左侧轻偏瘫1例,双下肢轻瘫1例,经治疗后好转。术前癫痫者术后经药物治疗未见再发。术前精神障碍者治疗后恢复正常,头痛消失,视野缺损及复视症状改善。随访 6个月~5年,肿瘤复发2例,其中1例行再次手术治疗,1例行γ刀治疗。对照组肿瘤SimpsonⅠ级切除 8例,SimpsonⅡ级切除 7例,SimpsonⅢ级切除5例,4例因术中回流静脉损伤而出现偏瘫、颅高压症状,两组比较有统计学意义(χ2=5.9712,P<0.05),其中1例行去骨瓣减压术,2例上肢遗留偏瘫。两组均无死亡病例。
3 讨论
Oka[3]提出以MR影像为客观依据,将上矢状窦准确分成前、中、后三区。中后区窦旁脑膜瘤导致上矢状窦慢性闭塞后,侧支引流静脉代偿作用重大,如何尽最大可能切除肿瘤,且保持该部位静脉回流代偿通路的通畅,是手术成败的关键。
3.1 MRV成像在术中静脉回流保护中的价值评定 上矢状窦中后1/3跨越重要功能区,术中回流静脉一旦受损,即可造成严重脑水肿及脑梗死并出现神经系统功能损害。MRV是一种显示颅内静脉及静脉窦良好而又经济无创的影像检查方法。孙昭胜等[4]认为MRV可显示矢状窦狭窄和中央沟静脉走行,为手术提供确切的依据。研究组4例MRV上矢状窦未显示闭塞,切除过程中证实闭塞2例,故我们认为术中均有必要对受累静脉窦进行穿刺或切开证实通畅与否。本组42例患者术前均行MRV成像,术后CT均未出现脑梗死及严重脑水肿;且神经功能保护良好,术后遗留轻偏瘫均治疗后好转,考虑与术中做到回流静脉最大限度的保护有关,故术前可作为一种常规的检查方法。

图1 术前MRI见矢状窦旁中1/3脑膜瘤
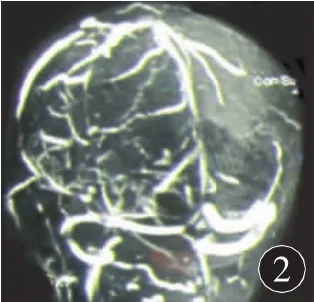
图2 术前MRV显示肿瘤周围回流静脉
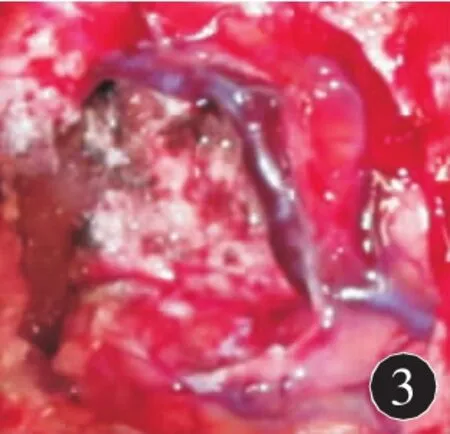
图3 肿瘤切除后见周围回流静脉保护完整
3.2 术中手术技巧对回流静脉的保护作用 我们采用跨中线骨瓣切口,静脉窦处的骨桥用磨钻切断,这样能够充分显露肿瘤前后两端矢状窦及肿瘤边缘正常脑膜,有利于术野出血的控制和矢状窦处肿瘤的彻底切除。
扩大的静脉间隙称为静脉间腔,位于连接上矢状窦的硬膜内。进入上矢状窦的皮层回流静脉的特点是经静脉间腔的下方入窦且大部分途径静脉间腔下方的静脉与静脉间腔分别开口入窦[5]。这些解剖特点需要我们术中显微镜下仔细辨认和操作。我们的做法是在靠近矢状窦,剪开硬脑膜时绕静脉走行的两侧,并沿瘤体与硬脑膜粘连的外侧缘1.0 cm半环状剪开硬脑膜翻向矢状窦,避免损伤回流静脉。
术中应遵循先处理供血动脉,后处理引流静脉的原则。有时回流静脉被肿瘤挤压变得菲薄,可先阻断窦旁供血动脉,行囊内或分块切除静脉前后肿瘤,待回流静脉张力降低,再将静脉小心从肿瘤表面游离并用棉片加以保护。确实粘连紧密无法分离时,宁可残留少许薄片,笔者认为特别是肿瘤与中央沟静脉粘连非常紧密时,不可一味追求全切,可遗留少许肿瘤或包膜加以电灼处理。对于此处的静脉性渗血亦用明胶海绵或止血纱布等进行压迫止血[6]。研究组中有3例因肿瘤与中央沟静脉粘连紧密,残留少许肿瘤,术后给予放疗,避免损伤造成术后永久性瘫痪等神经功能的缺失,从而获得良好的生存质量。而对照组中因4例回流静脉损伤造成术后严重脑水肿和偏瘫等严重后果,虽经治疗后但仍遗留后遗症。
术中若肿瘤侵入静脉窦腔但未完全闭塞者,切除残余肿瘤同时用肌肉明胶海绵和生物胶粘合修补窦壁破口,若有粗大回流静脉干扰,不可勉强切除,宁可残留部分肿瘤。肿瘤侵入静脉窦并结合术前MRV及术中证实完全闭塞者(静脉窦穿刺证实无回血),周围静脉回流代偿良好,可行肿瘤全切除(包括受累段静脉窦),切除时要尽量靠近肿瘤,一定要避免对已建立侧支循环的破坏[7]。研究组共22例肿瘤侵犯上矢状窦,其中1例枕叶窦旁脑膜瘤术前MRV显示上矢状窦已完全闭塞,侧支循环良好,切除肿瘤及受累矢状窦,术后均恢复良好。
总之,术前完善的MRV,充分认识回流静脉的代偿,术中注意保护,并处理好矢状窦,避免脑皮质损伤是保护神经功能,提高术后生存质量的最佳方法。
[1]王忠诚.神经外科学[M].武汉:湖北科学技术出版社,2005:464-466.
[2]Simpson D.The recurrent of intracranial meningiomas after surgical treatment[J].J Neurol Neurosurg Psychiatry,1957,20(1):22-39.
[3]Oka K. Obstruction of the superior sagittal sinus caused by parasagittal menigiomas[J].J Neurosurg,1994,81(4):520.
[4]孙昭胜,毛建辉,张明哲.中央区矢状窦旁脑膜瘤显微手术及中央沟静脉保护(16例报告)[J].中国神经精神疾病杂志,2011,37(5)314-315.
[5]罗顿.颅脑解剖与手术入路[M].北京:中国科学技术出版社,2010:189-191.
[6]李定君,游潮,陈礼刚,等.巨大富血脑膜瘤显微外科治疗[J].中国神经精神疾病杂志,2005,31(4)313-314.
[7]王玉海,蔡学见,王春莉,等.上矢状窦闭塞或狭窄后静脉侧支循环的建立及其意义[J].中华神经外科杂志,2010,26(4):326-329.

